呼吸系统 (Respiratory System)
关键要点
- 呼吸系统负责输送氧气、清除二氧化碳,并支持酸碱平衡。
- 气体交换发生在肺泡-毛细血管界面,依赖气道通畅和有效通气。
- 吸气和呼气维持毛细血管-肺泡膜两侧的氧摄取与二氧化碳清除。
- 健康成人在室内空气下的典型氧饱和度约为 95-100%。
- 上气道和下气道结构协同作用,对空气进行加温、过滤并传导至肺泡。
- 氧在血浆中溶解度有限,因此大部分氧运输通过血红蛋白结合形成氧合血红蛋白完成。
- 通气主要由中枢与外周化学感受器检测到的二氧化碳变化驱动。
- 呼吸是由延髓和脑桥中枢控制的非随意神经性生命功能。
- 与年龄相关的呼吸功能下降会增加急性感染和活动不耐受易感性。
- 在老年人中,咳嗽效能下降和呼吸肌储备减少会增加低氧和分泌物潴留风险;肺部卫生、激励性肺量计和直立体位是关键预防支持。
- 儿科气道和气体交换解剖特点(气道更小、肺泡更少、呼吸肌更弱)会在患病时增加梗阻与疲劳风险。
- 肺泡生长与成熟持续到儿童期(约至 8 岁),因此生命早期损伤可造成持续肺功能缺陷。
病理生理学
呼吸通过将氧输送入血并清除二氧化碳来维持细胞代谢。气道结构和呼吸肌将空气输送至肺泡,在此毛细血管交换将肺功能与心血管转运连接。
有效氧输送还依赖充分心排出量/灌注及足够血红蛋白携氧能力;即使气道力学保留,心血管或血液系统受损仍可加重氧合不良。
随着年龄增长,胸肌力量下降且细支气管弹性减退,增加小气道塌陷风险并降低通气效率。这会减少患病时储备,并增加呼吸困难、疲劳和氧合不稳定风险。
上呼吸道包括鼻、鼻腔、鼻窦、咽和喉。下呼吸道包括气管、支气管、细支气管、肺泡以及带胸膜的肺。上述结构的协调功能支持过滤、湿化、通气、气体弥散和肺灌注。 胸腔包含包绕肺的胸膜腔与包绕心脏的心包腔。上气道结构中,喉连接咽与气管,由甲状软骨、环状软骨和会厌软骨构成,并由成对杓状/角状/楔状软骨支持发声和气道控制。 气管由喉向支气管延伸,由多个 C 形透明软骨环、后壁纤维弹性膜及气管肌加固,在保持通畅的同时允许动态口径变化。在隆嵴处,强反射敏感性有助于异物到达分叉时触发咳嗽。主支气管在肺门进入肺部,与血管、神经和淋巴结构伴行,随后分支为更小细支气管和终末气道并通向肺泡。 部分临床教学框架采用实用气道边界:将上气道描述延伸至气管和隆嵴,而下气道描述从隆嵴以下开始。 肺是成对金字塔样器官,位于膈肌上方。右肺通常更宽更短,分三叶;左肺两叶并有心切迹以容纳心脏;每侧肺均有上方肺尖与膈面肺底。 每侧肺被脏层胸膜覆盖,并与衬覆胸壁/纵隔/膈肌的壁层胸膜相对。两层间胸膜腔含薄层润滑液膜,可减少呼吸运动摩擦并帮助肺贴附胸壁。
黏液与纤毛共同构成黏液纤毛清除系统,可清除上气道吸入颗粒和微生物。吸烟相关纤毛损伤会削弱该清除功能,并增加下呼吸道定植与感染风险。 冷空气可减慢纤毛运动,并导致短暂黏液聚积与流涕。
细支气管与较大气道不同之处在于不再有软骨支撑;平滑肌张力成为气流调节主要因素。在肺泡中,II 型细胞产生表面活性物质以降低表面张力并减少肺泡塌陷,巨噬细胞支持局部颗粒/病原清除。I 型肺泡细胞构成大部分交换表面积(常约 90%,约 70 m2),从而实现高效气体转运。
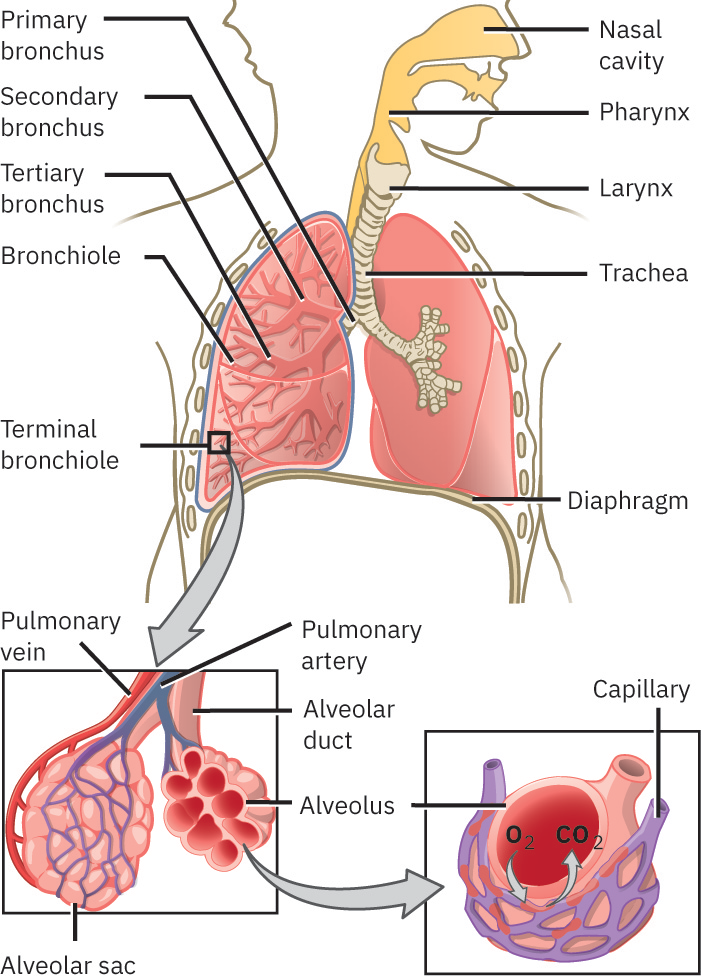 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.1.
儿科呼吸解剖带来额外风险模式:早产/新生儿表面活性物质不足可增加肺泡塌陷风险;婴幼儿气道口径更小且扁桃体组织相对较大,在 URI 或分泌物负担时更易阻塞;婴儿气管更短更窄,气管导管移位容错更小;呼吸肌也较弱,持续呼吸窘迫时疲劳风险更高。 生命早期暴露负担同样重要:早产、IUGR 背景及母体/家庭吸烟暴露可降低长期肺功能轨迹,并增加后续喘鸣/哮喘风险。
慢性呼吸疾病病程各异:部分疾病(如哮喘)可长期相对稳定,而另一些(如 COPD 和肺纤维化)常为进展性,需更严格纵向监测。
呼吸功能还通过二氧化碳处理参与快速酸碱代偿。正常动脉 pH 严格调节在 7.35-7.45 左右;呼吸频率/深度变化可改变 CO2 清除并使 pH 向正常回归。气体在极薄呼吸膜(约 0.5 micrometer)上扩散,O2 与 CO2 迁移由浓度梯度驱动。
分类
- 通气组成要素: 气道通畅、呼吸肌做功和肺扩张。
- 气体交换组成要素: 肺泡-毛细血管弥散和血红蛋白氧运输。
- 上气道结构: 鼻孔、鼻腔、鼻窦、咽(鼻咽/口咽/喉咽)和喉。
- 下气道结构: 气管、支气管/细支气管、肺泡及带脏层/壁层胸膜的肺。
- 肺机械功能组成要素: 顺应性(扩张能力)和弹性回缩(回归基线形态)支持有效通气。
- 常见慢性疾病: 哮喘、COPD/肺气肿、慢性鼻炎、睡眠呼吸暂停、肺纤维化、囊性纤维化、肺炎 及肺癌相关情境。
护理评估
NCLEX 重点
优先考查集中在识别需要立即通知护士的呼吸窘迫线索。
- 观察呼吸频率、呼吸做功、呼吸舒适度以及能否完整说句。
- 将每次呼吸间仅能说单词、明显辅助呼吸肌疲劳和严重端坐呼吸视为高警戒恶化线索。
- 用 0-10 呼吸困难评分追踪症状严重度随时间及干预后的变化。
- 区分正常呼吸频率范围(成人 12-20/min)与呼吸急促、呼吸过缓和呼吸暂停模式。
- 采用年龄校正儿科呼吸频率参考:<1 岁约 30-60/min,约 10 岁约 18-30/min,青春期约 12-18/min。
- 对反复喘鸣或运动耐受下降的儿科患者,评估发育期暴露史(早产/IUGR、母体吸烟、二手烟及反复 RTI 负担)。
- 在疑似睡眠呼吸障碍中,评估上气道风险模式(肥胖、颈围、仰卧睡眠、吸烟、酒精/镇静药使用),并在有指征时升级筛查转介。
- 识别发绀、定向障碍、头晕、胸部不适或突发疲劳加重。
- 追踪咳嗽模式及痰量/颜色变化,尤其血丝痰或黄绿棕色脓痰。
- 识别焦虑和呼吸困难可相互放大;应依赖客观呼吸趋势指导升级紧迫度。
- 以脉搏血氧趋势作为无创氧合指标,并对持续饱和度下降升级处置。
- 在可获得时使用 ABG 结果关联通气、氧合和酸碱状态,以评估呼吸受损。
- 评估异常呼吸音(鼾音、湿啰音/爆裂音、哮鸣音、喉鸣、胸膜摩擦音)并追踪变化。
- 在儿科病程中,若怀疑小气道阻塞、扁桃体/咽部拥挤、喉痉挛倾向或呼吸肌疲劳,应将呼吸做功快速上升视为高风险。
- 对气道阻塞体征和急性呼吸变化应立即报告。
护理干预
- 调整体位以改善呼吸舒适,并分段完成 ADLs 以减少氧需求。
- 鼓励补液(如适宜)以稀释分泌物并改善清除。
- 促进戒烟和诱发因素回避,以管理慢性气道疾病。
- 强化呼吸健康促进措施:每年流感疫苗、指征性肺炎球菌疫苗及可耐受范围内活动进阶。
- 强化处方氧疗依从性和活动节律管理。
- 对上气道阻塞体征进行升级处置,并在有指征时准备紧急气道支持。
- 对疑似重度 V/Q 失配线索(如肺水肿或肺栓塞模式)进行升级处置。
- 对睡眠呼吸暂停顾虑,支持结构化筛查流程(如 STOP-BANG)并强化风险因素教育。
- 在老年人中,因年龄相关储备下降,应在流感、肺炎和 COVID-19 高风险窗口保持更高警戒监测。
- 在老年人及术后/卧床情境中,强化翻身-咳嗽-深呼吸流程、激励性肺量计、频繁口腔护理与直立体位,以降低分泌物负担和通气灌注失配。
危及生命的气道/氧合风险
任何突发呼吸困难、发绀或气道阻塞体征都需要立即升级处置。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [bronchodilators] | 哮喘/COPD 管理情境 | 监测症状缓解,并在治疗后持续呼吸窘迫时报告。 |
| [antibiotics] | 细菌性 [pneumonia] 情境 | 支持依从性,并监测发热、咳嗽加重或意识混乱。 |
临床判断应用
临床情景
一名患 COPD 的老年住民在常规步行中出现呼吸困难加重、头晕和轻度发绀。
- 识别线索: 呼吸困难升级、活动不耐受和氧合预警征象。
- 分析线索: 当前活动水平下呼吸储备不足,且可能迅速恶化。
- 确定优先假设: 当前优先级是预防低氧性恶化。
- 提出解决方案: 停止活动,调整舒适体位,寻求护士支持,并准备医嘱氧疗措施。
- 采取行动: 及时升级处置并提供客观症状/时间信息。
- 评估结局: 呼吸趋于稳定,并调整安全活动计划。
通气、气体交换与灌注
- 通气力学: 膈肌收缩、胸腔内压下降时发生吸气;膈肌放松、胸廓容积减小时发生呼气。
- 呼吸调控: 延髓和脑桥调节呼吸频率/深度,二氧化碳浓度是主要生理驱动。脑桥吸息中枢与呼吸调整中枢精细调控潮气量和呼吸频率;呼吸中枢也响应氧和 pH 趋势。
- 脑干运动群: 延髓背侧与腹侧呼吸群协调吸气和呼气肌激活。
- 压力框架: 肺通气依赖大气压、肺泡内压(肺内压)和胸膜腔压。
- 压力梯度规律: 空气从高压流向低压;正常吸气发生在肺泡内压低于大气压时。
- 胸膜腔压基线: 胸膜腔压相对大气压/肺泡内压始终为负(整个呼吸周期常约
-4 mm Hg)。 - 海拔影响: 高海拔大气压下降会降低驱动梯度,并可改变呼吸负荷/氧合。
- 外呼吸: 氧从肺泡弥散至肺毛细血管,同时二氧化碳弥散入肺泡并被呼出。
- 分压梯度规律: 气体弥散遵循肺泡与毛细血管血液之间的分压差。
- 氧运输形式: 大部分氧与血红蛋白结合运输,小部分直接溶于血浆。
- 氧合血红蛋白形成: 血红蛋白与氧结合形成氧合血红蛋白,使动脉血呈鲜红色。
- 灌注: 肺动脉将去氧血输送至肺泡毛细血管;肺静脉将含氧血回流至左心。
- 灌注决定因素: 组织氧输送依赖循环质量、循环血容量、心脏泵效和血压。
- 充分灌注特征: 具充分心肌收缩力和循环血量,伴基线意识清晰、脉搏正常、皮肤温暖干燥。
- 临床失配: 当通气或灌注受损(如肺水肿或肺栓塞)时,V/Q 失配可致缺氧。
- 灌注恶化线索: 心动过速、低血压、呼吸急促、意识改变、皮肤湿冷苍白、水肿/湿啰音及氧饱和度下降提示组织输送不足。
- 氧合受限因素: 低通气、胸壁或膈肌扩张受限、气道狭窄(如哮喘或血管性水肿)、血红蛋白总量下降(如贫血或出血)、肺泡-毛细血管损伤(如 COPD)以及无通气/肺泡充填状态(如肺不张、肺炎或肺出血)。
- 肾素-血管紧张素-醛固酮系统(RAAS)关联: 肺毛细血管 ACE 参与将血管紧张素 I 转化为血管紧张素 II,连接呼吸生理与血压调节。
组织缺氧与低氧血症
- 组织缺氧(Hypoxia): 组织氧合降低。
- 低氧血症(Hypoxemia): 动脉血氧分压降低。
- 两者关系: 低氧血症与组织缺氧可并存,但两者不等同。
相关概念
- 心血管系统 - 氧运输依赖心肺整合功能。
- 口腔-咽喉-鼻与鼻窦评估及异常 - 上气道评估可用于呼吸风险分层。
- 胸廓与肺评估、呼吸音及呼吸模式 - 床旁模式和听诊发现可指导升级。
- 慢性阻塞性肺疾病 - 呼吸困难与运动耐受下降的主要慢性病因。
- 肺炎 - 需要早期识别与升级的急性感染过程。
- 呼吸道病毒感染 - 病毒性呼吸疾病模式及感染控制导向护理。
- 结核病 - 需长期治疗和空气传播防护的传染性呼吸道感染。
- 肺癌 - 需分期诊断与多模式治疗的原发肺恶性肿瘤。
- 氧疗 - 低氧血症管理的常见支持干预。
- 激励性肺量计与肺扩张 - 支持肺泡复张和肺不张预防的深呼吸教育策略。
- 高级气道与插管 - 急性梗阻或重度窘迫的即时升级路径。
自我检测
- 哪些呼吸发现提示需要紧急升级处置,而非常规监测?
- 年龄相关气道变化如何增加呼吸道感染期间风险?
- 哪些非药物干预最能减轻 ADLs 期间呼吸困难?