全面腹部评估
关键要点
- 腹部评估结合聚焦胃肠道(GI)与泌尿生殖系统(GU)访谈信息以及有序体格检查。
- 访谈发现可指导查体优先级,尤其针对疼痛、排泄变化和泌尿症状。
- PQRST 可优化腹痛特征描述,并帮助将疼痛部位与可能病理对应。
- 腹部查体顺序中先听诊后触诊,可保持肠鸣音评估准确性。
病理生理学
腹部症状常反映胃肠与泌尿生殖结构功能异常,这些结构共享解剖空间且症状模式重叠。由于许多疾病表现为非特异性发现,护士必须整合病史与查体趋势以早期识别恶化。
腹部评估模型旨在减少漏检线索。主观发现用于识别可能靶点,客观发现用于证实或挑战初始假设。该循环过程支持在新数据出现时快速重新排序优先级。
腹部在解剖上定义为位于膈肌与骨盆之间的前躯干区域。腹部发现可反映胃肠和泌尿生殖功能,也可提示生殖、代谢与免疫系统状态线索。
腹腔内压(IAP)是由腹壁与内脏相互作用形成的动态压力状态。增加腹腔容量的情况(如梗阻、腹水/液体积聚、器官炎症、占位效应或妊娠)可超过代偿性伸展能力并导致器官功能障碍。
应尽早筛查风险背景,因为可改变与不可改变因素会影响胃肠道(GI)症状负担与并发症概率。饮食模式、缺乏活动、药物作用(如铁剂和阿片类)、家族史、衰老生理及重度压力暴露,均可在急性发现出现前改变基线风险。
分类
- 主观信息域:既往诊断、手术史、用药、疼痛模式、排便与泌尿症状回顾。
- 客观信息域:按象限解读的视诊、听诊、叩诊与触诊。
- 体表结构域:皮肤、浅筋膜/腹横筋膜、腹壁肌、脂肪和腹膜层,支持保护、运动、体温调节与器官固定。
- 解剖参照域:通过脐部水平/垂直参照线交叉形成四个腹部象限,用于症状定位。
- 象限-器官对应域:
- RUQ:肝、胆囊、右肾(后方)及部分小肠/大肠。
- LUQ:胃、脾、胰、左肾(后方)、部分肠道及部分肝脏。
- RLQ:阑尾、盲肠/升结肠段、右侧附件(如存在)及膀胱右上区。
- LLQ:降结肠/乙状结肠段、左侧附件(如存在)及膀胱左上区。
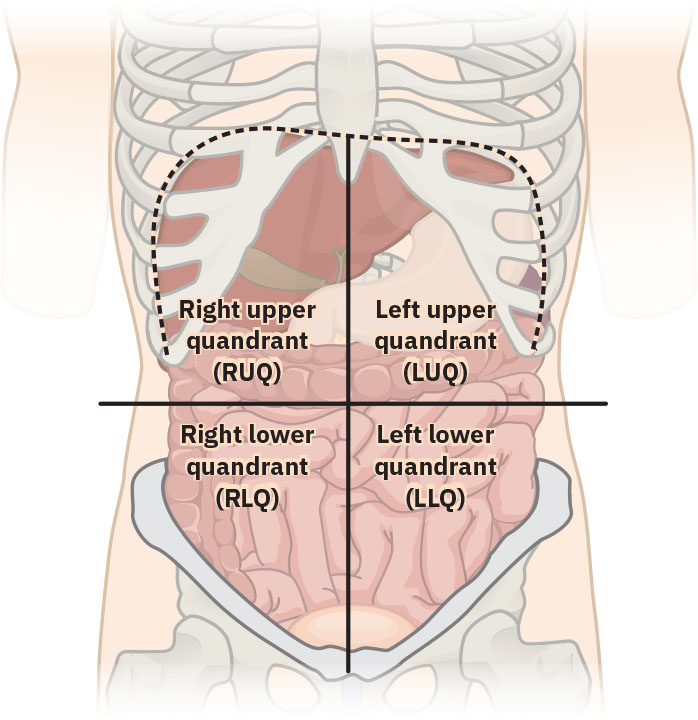 Illustration reference: OpenStax Clinical Nursing Skills Ch.27.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.27.2.
- 腹壁支持域:腹直肌支持体位与前方器官容纳;腹外斜肌/腹内斜肌支持躯干旋转;腹横肌支持躯干稳定与腹腔内压调节。
- 腹部大血管标志域:腹主动脉(下半身体循环主要动脉流出)与下腔静脉(下半身主要静脉回流)是搏动、杂音和不稳定线索的关键解读目标。
- 内脏类型域:实质内脏(如肝、脾、肾、胰、胆囊)与空腔内脏(如胃、肠、膀胱);空腔内脏损伤有渗漏性腹膜炎风险。
- 动脉供血域:腹部主要灌注分支包括腹腔动脉与肠系膜动脉通路,供应肝胆、胃、胰及肠道结构。
- 静脉回流域:门静脉/肠系膜/肝/肾/性腺静脉回流通路通过 IVC 属支结构整合入体循环静脉流。
- 功能性腹部域:支持用力呼气/咳嗽、膀胱排空、呕吐、排便/排气及妊娠相关腹壁适应。
- 常见功能受损贡献域:药物作用(如阿片相关便秘、抗生素相关腹泻、NSAID/抗酸剂过度使用导致消化不良-反流)、不良饮食/缺乏活动、反流负担以及压力相关胃肠道(GI)症状放大。
- 症状模式域:绞痛/波动痛、痉挛样、弥漫性和局灶性腹痛描述,以及相关症状(腹胀、恶心、厌食、排便习惯改变、膨隆)。
- 疼痛框架:PQRST(诱发/缓解、性质、部位/放射、严重度、时间)。
- 诊断支持域:依据查体线索选择定向化验(CBC、CMP、白蛋白、甲状腺功能、粪便检查、脂肪酶、CRP/ESR)、呼气试验、遗传学路径及影像/内镜。
护理评估
NCLEX 重点
优先级常取决于是否识别腹部红旗线索并使用系统化追问。
- 进行定向胃肠道(GI)与泌尿生殖系统(GU)病史询问,包括既往腹部手术、排便模式变化、吞咽困难、排尿痛、尿急和失禁。
- 对排尿痛,明确内部不适还是外部不适模式,以及既往自我处理尝试。
- 对泌尿症状,描述日间与夜间频次、伴漏尿的尿急、压力性失禁诱因(咳嗽/打喷嚏/用力)及起始排尿迟疑。
- 在评估便秘或腹泻趋势时,使用一致的粪便描述框架(如 Bristol 粪便分型)表征排便模式。
- 筛查症状表达与饮食实践中的文化影响,包括偏好术语、家庭支持结构与补充疗法使用。
- 筛查影响胃肠道(GI)结局的社会经济障碍,如食物不安全、药物可负担性、筛查流程可及性以及影响咀嚼/摄入的口腔健康可及性。
- 询问聚焦的出血与排泄安全问题,包括便血(hematochezia)、黑便(melena)、呕血(hematemesis)、腹胀、最近排便时间及排气情况。
- 询问相关症状,包括胀满/饱胀、恶心/呕吐、食欲下降(anorexia)和排便习惯改变,以细化鉴别方向。
- 对腹泻病史,记录水样与成形便模式及 24 小时发作次数,以指导脱水/感染性评估优先项。
- 访谈时明确粪便质量细节:颜色、稠度、形径、气味、黏液及未消化食物模式,以区分预期变化与警示发现。
- 在完整临床背景下,将黑/红便、持续白便、反复水样便、硬颗粒便或进行性变细便径视为升级线索。
- 将新发鲜红色直肠出血或新发黑便视为需紧急通知医师的发现,因为二者均可能提示临床显著胃肠道(GI)出血。
- 对持续或高风险呕吐模式(如呕吐超过 24 小时、呕血、重度疼痛或脱水体征)升级为紧急医师复评。
- 将血便、呕血、新发/加重黑便或伴少尿脱水(如尿量低于约 30 mL/小时)视为需立即升级的危重发现。
- 对有卒中或 TIA 病史者筛查吞咽安全,并监测药片/液体/食物耐受以降低误吸性肺炎风险。
- 对腹痛使用全面疼痛评估与记录中的 PQRST,并将发现映射到腹部象限。
- 明确疼痛描述(绞痛、痉挛样、弥漫性、局灶性),因为不同模式会改变紧急度和可能病因解读。
- 记录疼痛、压痛、肿块或膨隆时持续使用象限定位,以支持鉴别收敛和交接清晰度。
- 通过提升舒适度准备查体准确性(温暖环境/听诊器、排空膀胱、放松体位)。
- 使用标准化查体前安全流程:按需手卫生/PPE、身份核对、查体说明与同意、仰卧位以及保护隐私的暴露。
- 当胃肠道(GI)关注包含摄入/吞咽问题时纳入口咽部聚焦筛查:检查口唇、颊黏膜、牙龈/牙齿、舌活动、腭/悬雍垂及扁桃体/口咽发现。
- 将新发口唇不对称伴面瘫、上肢无力/麻木或言语改变视为潜在急性卒中模式,需立即升级处理。
- 若怀疑会厌炎(如喘鸣、高热、流涎、重度咽痛),因气道痉挛风险应避免压舌板刺激并紧急升级。
- 患者仰卧放松时检查腹部轮廓与膨隆,记录对称性、轮廓类型(平坦/圆隆/舟状/膨隆)、瘢痕、脐位、肿块及可见搏动/蠕动。
- 视诊时确认腹壁放松(双臂置于体侧;按需头膝支撑),并记录妊娠纹、疝样隆起、瘢痕对应关系及脐部(通常内陷且居中)。
- 查体中使用“方法特异的预期/非预期”框架:
- 视诊预期发现:平坦/圆隆轮廓、对称且皮肤完整。
- 视诊非预期发现:不对称、进行性膨隆、可见蠕动/搏动、伤口或皮肤破损。
- 听诊预期发现:正常肠鸣音。
- 听诊非预期发现:肠鸣音消失/亢进/减弱。
- 触诊预期发现:无肿块、无压痛、无不自主肌紧张。
- 触诊非预期发现:疼痛、反跳痛、强直、不自主肌紧张或新发肿块。
- GU 预期发现:清亮淡黄色尿液、膀胱不膨隆且无尿急/尿频/潴留。
- GU 非预期发现:深色/血尿/恶臭/沉渣尿、排尿痛、尿急/尿频、膨隆压痛膀胱或潴留体征。
- 先听诊后触诊肠鸣音,避免改变基线发现;从 RLQ 开始按顺时针进行。
- 若初听未闻及肠鸣音,在该象限持续听诊至约 5 分钟后再判断显著减弱/消失。
- 用正常/亢进/减弱描述肠鸣音,而非精确计数频率,因为肠活动具有周期性。
- 认识到正常肠活动峰值间隔可有较长变异(最长约 50 至 60 分钟),短暂静息间期不应过度判断为肠鸣音消失。
- 识别听诊红旗:亢进肠鸣音或腹鸣音(borborygmus)、术后/肠麻痹模式下减弱肠鸣音,以及意外血管音如杂音(bruits)。
- 若蠕动音在全腹传导清晰,单点听诊可用于趋势复查;初始聚焦评估仍以完整象限听诊为标准。
- 将肠鸣音变化与动力背景结合解读:肠鸣音消失或显著改变可提示梗阻、肠麻痹或炎症过程,并可用于评估肠休息或 NG 减压方案反应。
- 触诊时将疼痛区域最后评估,并区分自主肌紧张与不自主肌紧张、强直和反跳痛。
- 浅触诊从 RLQ 开始顺时针移动,浅压(约 1 cm);疼痛区留至最后,并鼓励屈膝以减少肌紧张。
- 若怀疑存在禁忌(如腹主动脉瘤、阑尾炎可能、脾脏压痛、多囊肾破裂风险或近期肾移植),避免深触诊。
- 怀疑尿潴留时,自耻骨上至脐部中线触诊膀胱膨隆;膨隆膀胱可表现为光滑、坚实、规则的中线盆腔肿块。
- 区分不同肌紧张模式:自主肌紧张(焦虑/触碰冰冷相关)、不自主肌紧张(腹膜刺激引发反射收缩)、强直(持续性不自主肌硬化)和反跳痛(突然放手时疼痛)。
- 使用叩诊发现(鼓音与浊音)支持对粪便负荷、占位效应或异常液体模式的判断;从预期鼓音转向弥漫/移动性浊音可支持腹水担忧。
- 在上级腹部-肾脏评估中,叩诊还可支持肝/脾径线评估和肋脊角压痛筛查。
- 结合临床图景趋势监测常见胃肠道(GI)实验室指标,包括 CBC 的贫血/炎症线索、CMP 的肝胆指标/电解质及反映胰腺受累的脂肪酶。
- 使用粪便诊断(隐血、培养含 C. diff 检测、虫卵/寄生虫检测)及炎症指标(CRP/ESR)细化鉴别优先项。
- 当工作鉴别中包含营养不良、吸收不良或肠动力问题时,加入白蛋白与甲状腺功能趋势。
- 使影像方式与临床问题及准备需求匹配:腹部 X 线(梗阻/穿孔筛查)、计算机断层扫描(CT)(含增强细节并复核肾功能/过敏)、磁共振成像/磁共振胰胆管成像(MRI/MRCP)(无辐射;筛查金属/植入物与幽闭恐惧)、超声(无辐射肝胆胰评估)及钡剂检查(肠道准备/NPO 与检查后液体-纤维排出支持)。
- 对增强腹部计算机断层扫描(CT),核对 NPO 状态(医嘱常为 4-6 小时)、既往碘/造影剂反应史、肾功能化验(BUN/creatinine/eGFR)及如二甲双胍时间限制等用药约束。
- 对既往造影反应史,核对是否已下达并完成造影前预处理路径(如抗组胺/糖皮质激素方案)。
- 对协议要求的影像检查,确认检查前已移除金属/首饰物品。
- 教授造影预期感受(静脉造影时短暂发热感或金属味;口服造影时粉笔样口感),并支持检查后补液以促进造影剂排出。
- 钡剂检查后可预期短暂浅色/白色粪便,并强化医嘱泻药加补液计划以降低术后嵌塞风险。
- 对疑似乳糖吸收不良或小肠细菌过度生长,预期会下达氢/甲烷(包括乳果糖基础)呼气试验流程及准备教育。
- 对具有明显遗传性结直肠癌/息肉病模式的患者,协调遗传风险转介路径,并记录影响监测规划的家族史线索。
- 整合内镜规划与监测:结肠镜/EGD/ERCP 的镇静流程、同意和 NPO 核对,以及术后对出血、穿孔、ERCP 后胰腺炎/胆管炎风险和疑似狭窄/梗阻/瘘模式下胶囊滞留风险的监测。
- 将象限疼痛模式与可能病因相关联,并在有临床指征时预期后续诊断。
- 对老年便秘聚焦评估,筛查腹部/盆底肌无力、活动受限、营养不良、慢病负担及长期用药贡献因素。
- 直接询问便秘并发症问题(痔出血、肛裂痛、粪便嵌塞史、直肠溃疡风险)。
- 胃肠道(GI)评估中应用生命周期解读:婴幼儿膨隆轮廓可为预期,尿布计数支持水化追踪;老年人需更紧密筛查便秘、口干/味觉改变、反流风险、溃疡风险及细菌过度生长相关腹泻或体重下降。
- 在婴幼儿中,纳入湿尿布数量趋势,确认脐带残端干燥/脱落时间(约两周),并识别“腹式呼吸运动”为预期观察模式。
- 在儿科腹部主诉中,预期症状语言可能不特异(如“我肚子疼”),并纳入照护者报告的功能线索,如上学减少。
护理干预
- 对每项聚焦腹部问题执行标准化访谈与查体顺序。
- 按象限与查体方法记录发现,以提升交接清晰度。
- 对重度局灶压痛、出血体征、持续呕吐或进行性膨隆等发现升级处理。
- 在最终解读前核实主观与客观数据一致;若不一致,重复聚焦查体要素并澄清访谈回答。
- 以保护隐私的沟通方式,帮助患者完成医嘱检查与标本采集准备。
- 干预后复评,并随线索变化更新照护计划。
- 在妊娠/产后评估中,识别预期腹壁牵拉及暂时性白线/腹直肌分离模式,同时对持续疼痛、功能下降或可疑伴随发现升级处理。
- 对老年人,强化“活动 + 纤维”的生活方式策略,并监测年龄相关腹部变化(动力/代谢变慢、肌张力/韧带支持减弱、内脏脂肪负担增加)导致的便秘、疝和脱垂风险升高。
- 当下达粪便检查时,提供保护隐私、减少污名的标本采集与转运指导,以提升依从性和样本质量。
顺序错误风险
听诊前先触诊会扭曲肠鸣音解读,降低查体诊断价值。
药理学
本评估导向章节中,药物管理取决于已识别病因且非首要。用药决策应基于已确认临床发现和医嘱。
临床判断应用
临床情景
一名患者报告新发右下腹痛,伴恶心和食欲下降。通过访谈线索与聚焦查体发现决定下一步行动。
- 识别线索(Recognize Cues):局灶性疼痛模式、相关症状及排便趋势变化。
- 分析线索(Analyze Cues):该模式提示可能为急性腹部病变,而非非特异性不适。
- 优先假设(Prioritize Hypotheses):首要任务是排除时间敏感病因并预防进展。
- 制定方案(Generate Solutions):完成聚焦查体顺序、记录象限发现并升级可疑线索。
- 采取行动(Take Action):及时通知医师并支持医嘱诊断检查。
- 评估结局(Evaluate Outcomes):干预后复评疼痛轨迹与生理稳定性。
相关概念
- 消化系统 - 提供胃肠道(GI)解剖与排泄背景基础。
- 腹胀与五个 F - 扩展对全腹膨隆的鉴别线索。
- 腹壁疝 - 覆盖局灶性隆起模式与腹壁结构缺损。
- 腹泻评估与管理 - 需进行粪便模式与水化评估的常见症状。
- 便秘 - 与膨隆和不适相关的常见排泄问题。
- 健康社会决定因素 - 框定影响胃肠道(GI)风险与随访的食物可及、保障与筛查障碍。
- 文化响应式评估数据收集 - 支持文化安全访谈技术与症状语言解读。
- 吞咽困难 - 吞咽主诉及卒中病史在胃肠道(GI)访谈中需早期误吸风险筛查。
自我检查
- 为什么腹部查体顺序与许多其他体格检查不同?
- PQRST 如何提升腹痛鉴别推理?
- 腹部评估中哪些访谈发现应触发立即升级?