呼吸系統 (Respiratory System)
重點
- 呼吸系統負責輸送氧氣、清除二氧化碳,並支持酸鹼平衡。
- 氣體交換發生在肺泡-微血管界面,依賴氣道通暢與有效通氣。
- 吸氣與呼氣維持微血管-肺泡膜兩側的氧攝取與二氧化碳清除。
- 健康成人在室內空氣下的典型氧飽和度約為 95-100%。
- 上氣道與下氣道結構協同作用,對空氣進行加溫、過濾並傳導至肺泡。
- 氧在血漿中溶解度有限,因此大部分氧運輸透過血紅素結合形成氧合血紅素完成。
- 通氣主要由中樞與周邊化學感受器偵測到的二氧化碳變化驅動。
- 呼吸是由延髓與腦橋中樞控制的非隨意神經性生命功能。
- 與年齡相關的呼吸功能下降會增加急性感染與活動不耐受的易感性。
- 在高齡者中,咳嗽效能下降與呼吸肌儲備減少會增加低氧與分泌物滯留風險;肺部衛生、誘發性肺量計與直立姿勢是關鍵預防支持。
- 兒科氣道與氣體交換解剖特徵(氣道較小、肺泡較少、呼吸肌較弱)會在生病時增加阻塞與疲勞風險。
- 肺泡生長與成熟持續到兒童期(約至 8 歲),因此生命早期損傷可造成持續性肺功能缺損。
病理生理學
呼吸透過將氧輸送入血並清除二氧化碳來維持細胞代謝。氣道結構與呼吸肌將空氣輸送至肺泡,在此微血管交換將肺功能與心血管運輸連結。
有效氧輸送還依賴充足心輸出量/灌流及足夠血紅素攜氧能力;即使氣道力學保留,心血管或血液系統受損仍可加重氧合不良。
隨著年齡增長,胸肌力量下降且細支氣管彈性減退,增加小氣道塌陷風險並降低通氣效率。這會減少生病時儲備,並增加呼吸困難、疲勞與氧合不穩定風險。
上呼吸道包括鼻、鼻腔、鼻竇、咽與喉。下呼吸道包括氣管、支氣管、細支氣管、肺泡以及帶胸膜的肺。上述結構的協調功能支持過濾、濕化、通氣、氣體彌散與肺灌流。 胸腔包含包圍肺的胸膜腔與包圍心臟的心包腔。上氣道結構中,喉連接咽與氣管,由甲狀軟骨、環狀軟骨與會厭軟骨構成,並由成對杓狀/角狀/楔狀軟骨支持發聲與氣道控制。 氣管由喉向支氣管延伸,由多個 C 形透明軟骨環、後壁纖維彈性膜及氣管肌加固,在維持通暢的同時允許動態口徑變化。在隆嵴處,強反射敏感性有助於異物到達分叉時觸發咳嗽。主支氣管在肺門進入肺部,與血管、神經與淋巴結構伴行,隨後分支為更小細支氣管與終末氣道並通向肺泡。 部分臨床教學框架採用實務氣道邊界:將上氣道描述延伸至氣管與隆嵴,而下氣道描述自隆嵴以下開始。 肺是成對金字塔樣器官,位於橫膈上方。右肺通常較寬較短,分三葉;左肺兩葉並有心切跡以容納心臟;每側肺均有上方肺尖與膈面肺底。 每側肺被臟層胸膜覆蓋,並與襯覆胸壁/縱膈/橫膈的壁層胸膜相對。兩層間胸膜腔含薄層潤滑液膜,可減少呼吸運動摩擦並幫助肺貼附胸壁。
黏液與纖毛共同構成黏液纖毛清除系統,可清除上氣道吸入顆粒與微生物。吸菸相關纖毛損傷會削弱該清除功能,並增加下呼吸道定植與感染風險。 冷空氣可減慢纖毛運動,並導致短暫黏液聚積與流鼻水。
細支氣管與較大氣道不同之處在於不再有軟骨支撐;平滑肌張力成為氣流調節主要因素。在肺泡中,II 型細胞產生表面活性物質以降低表面張力並減少肺泡塌陷,巨噬細胞支持局部顆粒/病原清除。I 型肺泡細胞構成大部分交換表面積(常約 90%,約 70 m2),從而實現高效氣體運輸。
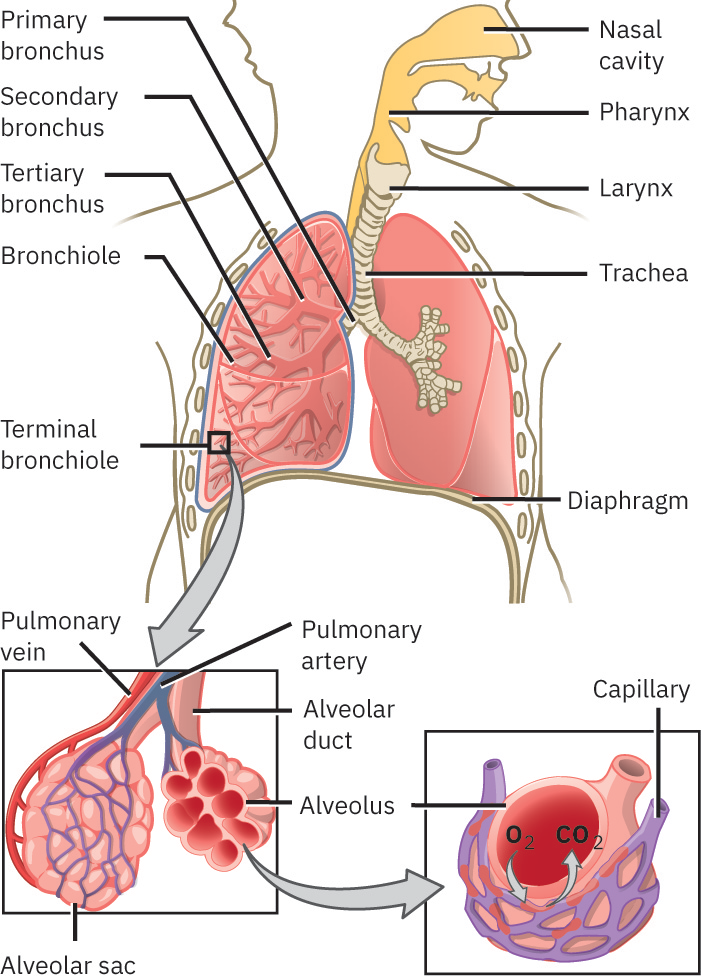 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.1.
兒科呼吸解剖帶來額外風險模式:早產/新生兒表面活性物質不足可增加肺泡塌陷風險;嬰幼兒氣道口徑較小且扁桃體組織相對較大,在 URI 或分泌物負擔時更易阻塞;嬰兒氣管更短更窄,氣管內管移位容錯更小;呼吸肌也較弱,持續呼吸窘迫時疲勞風險更高。 生命早期暴露負擔同樣重要:早產、IUGR 背景及母體/家庭吸菸暴露可降低長期肺功能軌跡,並增加後續喘鳴/氣喘風險。
慢性呼吸疾病病程各異:部分疾病(如氣喘)可長期相對穩定,而另一些(如 COPD 與肺纖維化)常為進展性,需更嚴格縱向監測。
呼吸功能也透過二氧化碳處理參與快速酸鹼代償。正常動脈 pH 嚴格調節在 7.35-7.45 左右;呼吸頻率/深度變化可改變 CO2 清除並使 pH 向正常回歸。氣體在極薄呼吸膜(約 0.5 micrometer)上擴散,O2 與 CO2 遷移由濃度梯度驅動。
分類
- 通氣組成要素: 氣道通暢、呼吸肌做功與肺擴張。
- 氣體交換組成要素: 肺泡-微血管彌散與血紅素氧運輸。
- 上氣道結構: 鼻孔、鼻腔、鼻竇、咽(鼻咽/口咽/喉咽)與喉。
- 下氣道結構: 氣管、支氣管/細支氣管、肺泡及帶臟層/壁層胸膜的肺。
- 肺機械功能組成要素: 順應性(擴張能力)與彈性回縮(回歸基線形態)支持有效通氣。
- 常見慢性疾病: 氣喘、COPD/肺氣腫、慢性鼻炎、睡眠呼吸中止症、肺纖維化、囊性纖維化、肺炎 及肺癌相關情境。
護理評估
NCLEX 重點
優先評估重點是辨識需要立即通知護理師的呼吸窘迫線索。
- 觀察呼吸頻率、呼吸做功、呼吸舒適度以及能否完整說句。
- 將每次呼吸間僅能說單詞、明顯輔助呼吸肌疲勞與嚴重端坐呼吸視為高警戒惡化線索。
- 用 0-10 呼吸困難評分追蹤症狀嚴重度隨時間及介入後的變化。
- 區分正常呼吸頻率範圍(成人 12-20/min)與呼吸急促、呼吸過緩及呼吸暫停模式。
- 採用年齡校正兒科呼吸頻率參考:<1 歲約 30-60/min,約 10 歲約 18-30/min,青春期約 12-18/min。
- 對反覆喘鳴或運動耐受下降的兒科個案,評估發育期暴露史(早產/IUGR、母體吸菸、二手菸及反覆 RTI 負擔)。
- 在疑似睡眠呼吸障礙中,評估上氣道風險模式(肥胖、頸圍、仰臥睡眠、吸菸、酒精/鎮靜藥使用),並於有指徵時升級篩檢轉介。
- 辨識發紺、定向障礙、頭暈、胸部不適或突發疲勞加重。
- 追蹤咳嗽模式及痰量/顏色變化,尤其血絲痰或黃綠棕色膿痰。
- 辨識焦慮與呼吸困難可相互放大;應依賴客觀呼吸趨勢來引導升級緊急程度。
- 以脈搏血氧趨勢作為非侵入性氧合指標,並對持續飽和度下降升級處置。
- 在可取得時使用 ABG 結果關聯通氣、氧合與酸鹼狀態,以評估呼吸受損。
- 評估異常呼吸音(鼾音、濕囉音/爆裂音、哮鳴音、喉鳴、胸膜摩擦音)並追蹤變化。
- 在兒科病程中,若懷疑小氣道阻塞、扁桃體/咽部擁擠、喉痙攣傾向或呼吸肌疲勞,應將呼吸做功快速上升視為高風險。
- 對氣道阻塞徵象與急性呼吸變化應立即通報。
護理介入
- 調整姿勢以改善呼吸舒適,並分段完成 ADLs 以減少氧需求。
- 鼓勵補液(如適宜)以稀釋分泌物並改善清除。
- 促進戒菸與誘發因子迴避,以管理慢性氣道疾病。
- 強化呼吸健康促進措施:每年流感疫苗、指徵性肺炎鏈球菌疫苗及可耐受範圍內活動進階。
- 強化處方氧療依從性與活動節律管理。
- 對上氣道阻塞徵象進行升級處置,並於有指徵時準備緊急氣道支持。
- 對疑似重度 V/Q 失配線索(如肺水腫或肺栓塞模式)進行升級處置。
- 對睡眠呼吸中止顧慮,支持結構化篩檢流程(如 STOP-BANG)並強化風險因子教育。
- 在高齡者中,因年齡相關儲備下降,應於流感、肺炎與 COVID-19 高風險窗口維持更高警戒監測。
- 在高齡者及術後/臥床情境中,強化翻身-咳嗽-深呼吸流程、誘發性肺量計、頻繁口腔照護與直立姿勢,以降低分泌物負擔與通氣灌流失配。
危及生命的氣道/氧合風險
任何突發呼吸困難、發紺或氣道阻塞徵象都需要立即升級處置。
藥理學
| 藥物類別 | 範例 | 重要護理注意事項 |
|---|---|---|
| [bronchodilators] | 氣喘/COPD 管理情境 | 監測症狀緩解,並在治療後持續呼吸窘迫時通報。 |
| [antibiotics] | 細菌性 [pneumonia] 情境 | 支持依從性,並監測發燒、咳嗽惡化或意識混亂。 |
臨床判斷應用
臨床情境
一名患 COPD 的高齡住民在例行步行中出現呼吸困難加劇、頭暈與輕度發紺。
- 辨識線索: 呼吸困難升級、活動不耐受與氧合警示徵象。
- 分析線索: 目前活動強度下呼吸儲備不足,且可能快速惡化。
- 確定優先假設: 當前優先事項是預防低氧性惡化。
- 提出解決方案: 停止活動,調整舒適姿勢,尋求護理師支援,並準備醫囑氧療措施。
- 採取行動: 及時升級處置並提供客觀症狀/時間資訊。
- 評估結果: 呼吸趨於穩定,並調整安全活動計畫。
通氣、氣體交換與灌流
- 通氣力學: 橫膈收縮、胸腔內壓下降時發生吸氣;橫膈放鬆、胸廓容積減少時發生呼氣。
- 呼吸調控: 延髓與腦橋調節呼吸頻率/深度,二氧化碳濃度是主要生理驅動。腦橋吸息中樞與呼吸調整中樞精細調控潮氣量與呼吸頻率;呼吸中樞也回應氧與 pH 趨勢。
- 腦幹運動群: 延髓背側與腹側呼吸群協調吸氣與呼氣肌活化。
- 壓力架構: 肺通氣依賴大氣壓、肺泡內壓(肺內壓)與胸膜腔壓。
- 壓力梯度規則: 空氣由高壓流向低壓;正常吸氣發生在肺泡內壓低於大氣壓時。
- 胸膜腔壓基線: 胸膜腔壓相對大氣壓/肺泡內壓始終為負(整個呼吸週期常約
-4 mm Hg)。 - 海拔影響: 高海拔大氣壓下降會降低驅動梯度,並可改變呼吸負荷/氧合。
- 外呼吸: 氧由肺泡彌散至肺微血管,同時二氧化碳彌散入肺泡並被呼出。
- 分壓梯度規則: 氣體彌散遵循肺泡與微血管血液之間的分壓差。
- 氧運輸形式: 大部分氧與血紅素結合運輸,小部分直接溶於血漿。
- 氧合血紅素形成: 血紅素與氧結合形成氧合血紅素,使動脈血呈鮮紅色。
- 灌流: 肺動脈將去氧血輸送至肺泡微血管;肺靜脈將含氧血回流至左心。
- 灌流決定因子: 組織氧輸送依賴循環品質、循環血量、心臟幫浦效能與血壓。
- 充分灌流特徵: 具充分心肌收縮力與循環血量,伴基線意識清晰、脈搏正常、皮膚溫暖乾燥。
- 臨床失配: 當通氣或灌流受損(如肺水腫或肺栓塞)時,V/Q 失配可致缺氧。
- 灌流惡化線索: 心搏過速、低血壓、呼吸急促、意識改變、皮膚濕冷蒼白、水腫/濕囉音及氧飽和度下降提示組織輸送不足。
- 氧合受限因子: 低通氣、胸壁或橫膈擴張受限、氣道狹窄(如氣喘或血管性水腫)、血紅素總量下降(如貧血或出血)、肺泡-微血管損傷(如 COPD)以及無通氣/肺泡充填狀態(如肺不張、肺炎或肺出血)。
- RAAS 關聯: 肺微血管 ACE 參與將血管張力素 I 轉換為血管張力素 II,連結呼吸生理與血壓調節。
組織缺氧與低血氧症
- 組織缺氧(Hypoxia): 組織氧合降低。
- 低血氧症(Hypoxemia): 動脈血氧分壓降低。
- 兩者關係: 低血氧症與組織缺氧可並存,但兩者不等同。
相關概念
- 心血管系統 - 氧運輸依賴心肺整合功能。
- 口腔-咽喉-鼻與鼻竇評估及異常 - 上氣道評估可用於呼吸風險分層。
- 胸廓與肺評估、呼吸音及呼吸模式 - 床邊模式與聽診發現可引導升級。
- 慢性阻塞性肺病 - 呼吸困難與運動耐受下降的主要慢性病因。
- 肺炎 - 需要早期辨識與升級的急性感染過程。
- 呼吸道病毒感染 - 病毒性呼吸疾病模式及感染控制導向護理。
- 結核病 - 需長期治療與空氣傳播防護的傳染性呼吸道感染。
- 肺癌 - 需分期診斷與多模式治療的原發肺惡性腫瘤。
- 氧氣治療 - 低血氧症管理的常見支持性介入。
- 誘發性肺量計與肺擴張 - 支持肺泡復張與肺不張預防的深呼吸衛教策略。
- 進階氣道與插管 - 急性阻塞或重度窘迫的即時升級路徑。
自我檢核
- 哪些呼吸發現提示需要緊急升級處置,而非常規監測?
- 年齡相關氣道變化如何增加呼吸道感染期間風險?
- 哪些非藥物介入最能減輕 ADLs 期間呼吸困難?