脊髓損傷
要點
- 脊髓損傷會造成損傷平面以下感覺、運動與自律神經功能暫時或永久喪失。
- 主要病因包含機動車事故與嚴重跌倒;病灶平面越高,失能程度越重。
- 高位頸髓損傷可導致四肢癱瘓與危及生命的 呼吸衰竭。
- SCI 依病灶以下是否保留傳導,分為完全性與不完全性。
- 長期結果取決於早期穩定處置與積極併發症預防。
病理生理
SCI 可由脊髓直接創傷,或周邊椎體損傷、出血與腫脹造成的次發性損害所致。神經缺損可能立即出現,也可能隨水腫與出血加重組織損傷而進展。
病灶高度可強烈預測嚴重度:病灶越高,受影響身體分布越廣。頸髓層級損傷可損害橫膈功能與呼吸。 非創傷性病因(例如惡性腫瘤脊椎侵犯)也可造成脊髓壓迫,若減壓延遲可導致永久缺損。
皮節定位在臨床上很重要,因每條脊神經支配特定皮膚區域;因此節段層級損傷可在臉部以下大部分身體形成規律性感覺缺損。
分類
- 依神經完整性:
- 不完全性損傷:病灶以下仍有殘存感覺或運動傳導。
- 完全性損傷:病灶以下無保留傳導。
- 依病灶層級效應:
- 高位損傷:四肢癱瘓與呼吸受損風險較高。
- 低位損傷:較可能呈現下肢癱瘓型態。
- 依脊髓症候群型態(不完全性損傷亞型):
- Brown-Sequard syndrome:半側脊髓病灶型態,同側運動無力與本體覺/輕觸覺喪失,合併對側痛溫覺喪失。
- Central cord syndrome:常見於頸椎過伸損傷型態,上肢運動/感覺缺損相對更明顯,並可能出現膀胱功能障礙。
- Anterior cord syndrome:常見於過屈/骨折或急性椎間盤突出型態,病灶以下運動與痛溫覺喪失,而輕觸覺/振動覺/位置覺相對保留。
- Posterior cord syndrome:後索通路損傷(例如壓迫/血管性或脫髓鞘情境),伴本體覺與振動覺喪失、感覺性共濟失調與協調動作受損。
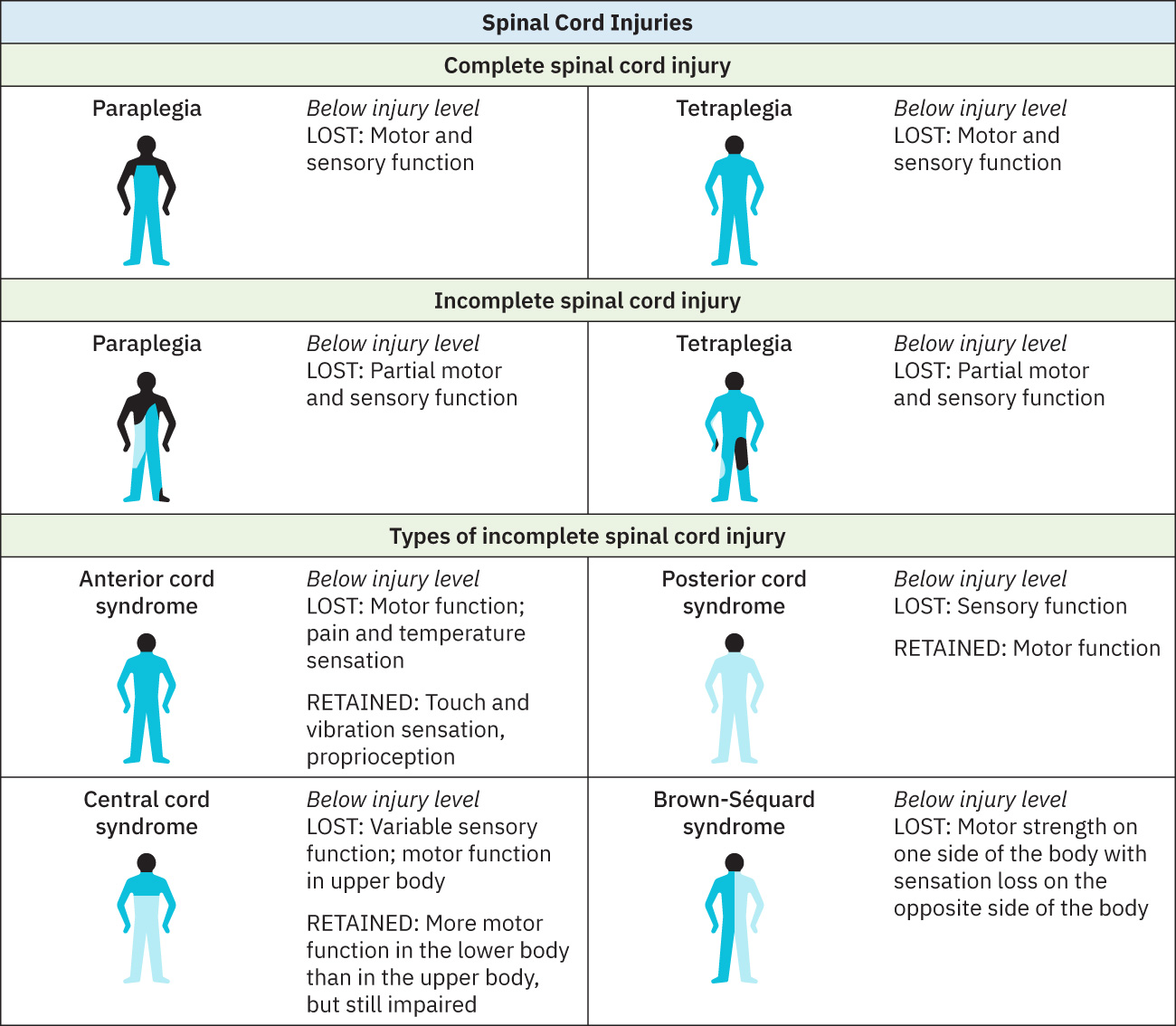 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.3.
護理評估
NCLEX 重點
在急性 SCI 中,優先處理氣道/呼吸、循環與進行性神經缺損。
- 評估受傷機轉與風險因子(高衝擊創傷、跌倒、酒精使用、缺乏防護裝備)。
- 評估感覺/運動喪失分布與進展。
- 評估呼吸受損風險,尤其是頸髓層級損傷。
- 於受傷早期評估血流動力學不穩定與休克型態。
- 評估進展性併發症:自律神經失調、DVT 風險、壓力性損傷、腸道/膀胱功能障礙與情緒改變。
- 評估癱瘓型態後遺症,包含不自主痙攣、反射亢進、性功能障礙與腸道/膀胱控制改變。
- 不可假設癱瘓肢體必然無痛覺;運動喪失可與感覺通路保留並存。
診斷與監測資料
- MRI:脊髓/軟組織與韌帶損傷、壓迫、發炎與出血情境。
- CT:骨折、出血與椎管狹窄偵測。
- X 光:椎體排列與骨折篩檢。
護理介入
- 支持氣道與通氣需求;高位頸髓損傷可能需暫時或永久通氣支持。
- 對需減壓或穩定手術個案,提供周手術期照護支持。
- 協助執行醫囑牽引與固定路徑,以維持脊柱對位。
- 執行吸入預防與 肺炎 預防。
- 依醫囑抗凝情境與加壓策略預防循環併發症。
- 以頻繁翻身預防壓力性損傷(失動個案常為每 1-2 小時)。
- 執行腸道/膀胱管理計畫,包含依醫囑導尿與排便計畫支持。
- 在跨專業合作下監測並處理痙攣、神經病理性疼痛與功能下降。
- 在擺位與處置期間,即使無動作仍應進行疼痛安全溝通與止痛規劃。
- 對疑似 自主神經反射異常 病人,在啟動誘因導向處置時採直立/坐姿。
- 協調整合性復健,以促進功能恢復、心理社會適應與生活品質最佳化。
多系統惡化風險
若缺乏前瞻性預防組合措施,呼吸、循環、皮膚與自律神經併發症可快速惡化。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| 抗凝預防(情境) | 依流程執行 | 可降低嚴重失動狀態下的靜脈血栓栓塞風險。 |
| 抗發炎與消腫情境 | 依適應症使用 NSAID 與皮質類固醇路徑 | 在特定照護路徑中可減輕疼痛/腫脹負擔。 |
| 痙攣控制情境 | tizanidine、diazepam | 可降低疼痛性痙攣負擔;監測鎮靜與呼吸安全。 |
| 情緒-疼痛調節劑 | SNRI 情境 | 在特定慢性病程中可支持合併疼痛與憂鬱症狀負擔。 |
| 腸道處置藥物(情境) | 瀉劑流程 | 支持神經性腸道計畫與併發症預防。 |
| 疼痛管理方案(情境) | 多模式 | 神經性與肌肉骨骼疼痛負擔常需此類方案。 |
臨床判斷應用
臨床情境
一名頸髓 SCI 病人出現咳嗽無力、分泌物增加與新發血壓不穩定。
- 辨識線索:高風險病灶型態中的呼吸惡化與自律神經不穩定。
- 分析線索:多系統 SCI 併發症正同時出現。
- 確立優先假設:氣道/通氣與血流動力學穩定為即時優先事項。
- 提出解決方案:升級呼吸支持、強化併發症預防組合,並再評估自律神經誘因。
- 採取行動:執行緊急呼吸-循環介入與跨專業檢討。
- 評估結果:氧合與灌流穩定,次發性併發症受控制。
相關概念
- 自主神經反射異常 - 高位 SCI 的致命性自律神經急症。
- 壓力性損傷分期與風險評估 - 癱瘓個案翻身與皮膚監測至關重要。
- 神經肌肉障礙照護優先事項 - 共通呼吸與活動風險框架。
- 神經肌肉協作與環境照護 - 復健與照顧者支持協調。
自我檢查
- 完全性與不完全性 SCI 型態在功能預後上有何差異?
- 為何頸髓 SCI 病灶對呼吸狀態特別危險?
- 哪些預防組合元素最能降低 SCI 長期發病負擔?