Neumonía
Puntos Clave
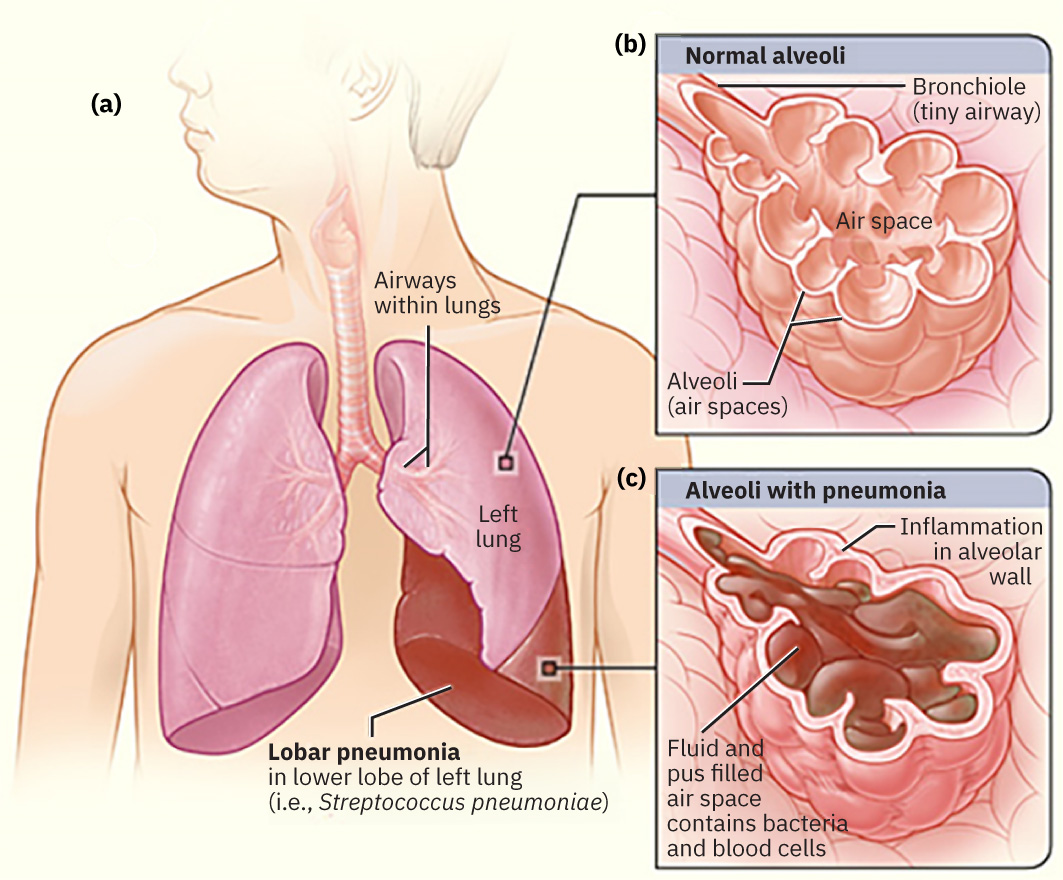
- Neumonía: infección aguda que causa inflamación de los alvéolos → los alvéolos se llenan de líquido/material purulento → intercambio gaseoso deteriorado
- CAP sigue siendo una carga importante de mortalidad (octava causa principal de muerte en Estados Unidos; alta carga global).
- Mayor riesgo: Adultos >65 años, lactantes/niños pequeños, EPOC, inmunocompromiso
- Valoraciones prioritarias: SpO2, frecuencia respiratoria, características del esputo, cambios de estado mental
- Diagnóstico: Radiografía de tórax (consolidación) + CBC (WBC elevada) + cultivo de esputo (guía elección antibiótica)
- SpO2 objetivo: >92% → oxigenoterapia titulada para mantener este nivel
- CURB-65 respalda decisiones de ingreso y triaje a UCI en CAP.
- Prevención de VAP: HOB elevada 30-45°, higiene oral cada 2-4 horas, vacaciones diarias de sedación
Fisiopatología
La neumonía es causada por invasión de microorganismos en los alvéolos → respuesta inflamatoria → llenado alveolar con líquido y exudado purulento → deterioro del intercambio gaseoso → hipoxia.
 Referencia de ilustración: OpenStax Medical-Surgical Nursing Ch.11.7.
Referencia de ilustración: OpenStax Medical-Surgical Nursing Ch.11.7.
La neumonía hospitalizada conlleva un riesgo de mortalidad relevante, por lo que el reconocimiento y el escalamiento tempranos son esenciales.
Microorganismos causales comunes:
- Bacterias: Streptococcus pneumoniae (la más común), Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, estreptococos del grupo A, organismos gramnegativos aerobios (por ejemplo Klebsiella y Escherichia coli), Legionella, Mycoplasma pneumoniae y especies de Chlamydia
- Virus: Influenza A/B, SARS-CoV-2 y otros coronavirus, rinovirus, parainfluenza, adenovirus, RSV, metapneumovirus humano y bocavirus humano
- Hongos: Blastomyces, Histoplasma, Coccidioides y patógenos oportunistas seleccionados en huéspedes inmunocomprometidos
Clasificación de la Neumonía
| Tipo | Definición | Consideraciones clave |
|---|---|---|
| CAP (Adquirida en la Comunidad) | Adquirida fuera de entornos de atención de salud | Más común; tratamiento ambulatorio o hospitalario |
| HAP (Adquirida en el Hospital) | Inicio >=48 horas después del ingreso hospitalario | A menudo causada por organismos resistentes a fármacos |
| VAP (Asociada al Ventilador) | Ocurre después de intubación y ventilación mecánica | Alto riesgo de mortalidad; requiere prevención agresiva |
| aspiration-pneumonia(Neumonía por aspiración) | Inhalación de alimentos, vómito, saliva o medicamentos | Riesgo: [dysphagia], reflejo nauseoso deteriorado, sobresedación, uso de alcohol/drogas |
Los organismos comunes en HAP/VAP incluyen Pseudomonas aeruginosa, Escherichia coli, Staphylococcus aureus, Enterobacter y Acinetobacter.
Factores de Riesgo y Contexto de Gravedad
- La edad avanzada aumenta el riesgo de hospitalización; los adultos mayores de 65 años tienen riesgo marcadamente mayor de ingreso por CAP.
- La enfermedad pulmonar crónica, especialmente EPOC, es un factor de riesgo principal para hospitalización relacionada con neumonía.
- El inmunocompromiso aumenta el riesgo de gravedad, incluida susceptibilidad a neumonía fúngica.
- Los estados propensos a aspiración (disfagia, anestesia, efectos de alcohol o drogas, enfermedad neurológica) elevan el riesgo de neumonía.
- El consumo elevado de alcohol, la exposición a opioides y el tabaquismo aumentan el riesgo de neumonía.
- Los factores de exposición socioeconómicos y ambientales (pobreza, vivienda/refugios/cárceles hacinados, exposición a toxinas inhaladas) aumentan el riesgo de CAP y los malos resultados.
Manifestaciones Clínicas
| Sistema corporal | Signos y síntomas |
|---|---|
| Respiratorio | Tos (no productiva o productiva de esputo purulento), disnea, taquipnea, dolor torácico pleurítico, estertores crepitantes finos a la auscultación, ↓ SpO2 |
| Cardiovascular | Taquicardia |
| Neurológico | Confusión de inicio nuevo o estado mental alterado (especialmente en adultos mayores) |
| General | Fiebre, escalofríos intensos (especialmente con fiebre alta), malestar, fatiga, pérdida de peso |
| Musculoesquelético | Dolores musculares y dolor articular (común con neumonía viral) |
| Tegumentario | Diaforesis, cianosis (hipoxia grave) |
El esputo en neumonía bacteriana suele ser purulento o teñido de sangre. El esputo con patrón viral puede ser acuoso, aunque aún puede observarse moco o pus mezclado.
Estado Mental Alterado en Neumonía
La confusión de inicio nuevo o el estado mental alterado, especialmente en adultos mayores, puede ser el primer y único síntoma de neumonía. Siempre valorar infección respiratoria cuando cambie agudamente el estado mental en pacientes mayores.
Pruebas Diagnósticas
Valoración Inicial:
| Prueba | Hallazgo en Neumonía |
|---|---|
| Radiografía de tórax | Consolidación: áreas de opacificación (líquido/exudado en alvéolos) |
| CBC | WBC elevada (leucocitosis) → indica infección |
| Cultivo de esputo | Identifica organismo causal → guía selección antibiótica |
| Oximetría de pulso | ↓ SpO2: indicador de gravedad |
| Puntaje CURB-65 | Apoya triaje ambulatorio vs ingreso vs UCI |
Pruebas adicionales para casos hospitalizados/graves:
- ABG: Valorar PaO2, PaCO2, pH → determina gravedad de hipoxemia/hipercapnia
- Hemocultivos: Determinar si ocurrió bacteriemia (diseminación sistémica)
- Tomografía: Imagen pulmonar detallada cuando el diagnóstico es incierto
- Broncoscopia: Visualización directa; toma de muestras cuando la causa no está clara
- Cultivo de líquido pleural (toracocentesis): Si hay derrame pleural
- Prueba de antígeno urinario: Útil en patógenos seleccionados como sospecha de Legionella
- CRP/procalcitonina: Apoya diferenciación de patrón bacteriano versus viral
- Lactato: Ayuda a estratificar riesgo de posible neumonía séptica
Manejo Médico
Terapia Farmacológica
| Categoría | Uso |
|---|---|
| Antibióticos | Neumonía bacteriana: elección según tipo (CAP vs HAP/VAP) y resultados de cultivo; puede ajustarse tras sensibilidad |
| Antivirales | Neumonía viral (p. ej., oseltamivir para influenza); los antibióticos no son efectivos para causas solo virales |
| Antifúngicos | Neumonía fúngica (p. ej., fluconazol, trimetoprim-sulfametoxazol para PCP) |
| Broncodilatadores | Albuterol: alivia broncoconstricción, especialmente en pacientes con EPOC/asma |
| Corticosteroides | Reducen inflamación grave de la vía aérea |
| Antipiréticos | Acetaminofén o ibuprofeno para fiebre y malestar |
Soporte Respiratorio
- Oxígeno suplementario: Titular para mantener SpO2 >92%
- Espirometría incentivada: Previene atelectasia; indicar uso cada 1-2 horas mientras esté despierto
- Fisioterapia torácica: Drenaje postural y percusión; ayuda a eliminar secreciones
- BiPAP/CPAP: Ventilación no invasiva de presión positiva para insuficiencia respiratoria moderada-grave
- Ventilación mecánica: Casos graves que requieren intubación
- Procedimientos pleurales para derrame pleural: Toracocentesis y, cuando esté indicado, inserción de tubo torácico para apoyar reexpansión pulmonar
Manejo de Líquidos
- Fomentar líquidos orales para fluidificar secreciones, con meta práctica de alrededor de 2 litros/día a menos que haya restricción hídrica ordenada
- Líquidos IV para fiebre alta, ingesta oral deficiente o disfagia
Intervenciones de Enfermería
Acciones Prioritarias de Enfermería
Limpieza de Vía Aérea:
- Fomentar ejercicios de tos y respiración profunda cada hora mientras esté despierto
- Aspirar si el paciente no puede eliminar secreciones de forma independiente
- Administrar mucolíticos/expectorantes según orden
- Posicionamiento: erguido (HOB 30-45°) para maximizar expansión pulmonar
- Si existe riesgo de aspiración, mantener NPO hasta que un proveedor entrenado o SLP complete una evaluación de deglución basada en evidencia.
Oxigenación:
- Monitorizar SpO2 de forma continua; mantener >92%
- Aplicar oxígeno según órdenes; titular al objetivo de SpO2
- Valorar frecuencia, profundidad respiratoria y ruidos pulmonares cada 4 horas
- Monitorizar resultados de ABG según orden
Control de Infecciones:
- Higiene de manos antes y después de todo contacto con el paciente
- EPP adecuado y precauciones basadas en la transmisión según el organismo sospechado/confirmado
- Recolectar cultivo de esputo ANTES de la primera dosis de antibiótico
Paquete de Prevención de VAP (para pacientes ventilados):
- Elevación de HOB 30-45°
- Higiene oral cada 2-4 horas con antiséptico
- Vacación diaria de sedación para valorar preparación para extubación
- Profilaxis de trombosis venosa profunda (TVP)
- Profilaxis de enfermedad ulcerosa péptica
Educación al Paciente
- Completar el curso completo de antibióticos, incluso cuando se sienta mejor
- Vacunación: Mantener al día la vacunación contra influenza y seguir recomendaciones de vacuna antineumocócica, especialmente para adultos en riesgo y todos los adultos de 65 años o más
- Cese de tabaquismo: fumar es un factor de riesgo principal
- Higiene oral para reducir riesgo de aspiración
- Precauciones de retorno: disnea en empeoramiento, hemoptisis, fiebre >101°F (38.3°C)
Estrategia Antimicrobiana Guiada por Gravedad
- CAP con CURB-65 0-1: Terapia con orientación ambulatoria; opciones comunes incluyen macrólido o doxiciclina cuando la carga de comorbilidad mayor es baja, con regímenes más amplios cuando hay riesgo comórbido significativo.
- CAP con CURB-65 2-3: Se recomienda comúnmente terapia a nivel de hospitalización, a menudo usando cobertura más amplia de doble clase.
- CAP con CURB-65 4-5: Generalmente se requiere manejo a nivel UCI con cobertura amplia.
- HAP/VAP: Se usan comúnmente regímenes de amplio espectro al inicio y luego se ajustan cuando hay datos de microbiología y resistencia.
Evaluación y Revisión del Plan de Cuidados
- Reevaluar resultados después de intervenciones, nuevos resultados de laboratorio/diagnóstico y discusiones interprofesionales del plan de cuidados
- Determinar si los resultados esperados se cumplen, se cumplen parcialmente o no se cumplen dentro del tiempo planificado
- Revisar el plan de cuidados de enfermería cuando los resultados se cumplen parcialmente o no se cumplen
Triaje Rápido CURB-65
- Confusión: 1 punto
- Uremia (BUN >20 mg/dL): 1 punto
- Respiratory rate >=30/min: 1 punto
- Blood pressure (SBP <90 mmHg o DBP <60 mmHg): 1 punto
- Edad >=65 años: 1 punto
- Puntaje
0-1: manejo ambulatorio con frecuencia - Puntaje
2-3: generalmente se recomienda ingreso hospitalario - Puntaje
4-5: típicamente se recomienda atención a nivel UCI
Conceptos Relacionados
- sistema respiratorio - Anatomía de los alvéolos y lóbulos pulmonares
- oxigenoterapia - Dispositivos de administración de oxígeno y monitorización de SpO2
- insuficiencia respiratoria - Progresión a insuficiencia respiratoria en neumonía grave
- antibióticos - Selección antibiótica para neumonía
- broncodilatadores - Terapia broncodilatadora en neumonía con enfermedad obstructiva
- sepsis - Neumonía como causa principal de sepsis
- cuidados respiratorios basados en evidencia - Protocolos de cuidado respiratorio
Autoevaluación
- Un paciente de 80 años con neumonía está orientado x1 (solo conoce su nombre), con fiebre de 101.8°F y estertores crepitantes finos bilaterales. La SpO2 es 89% en aire ambiente. ¿Cuál es la intervención prioritaria de enfermería y qué objetivo de SpO2 debe mantener la enfermera?
- Una enfermera está por administrar la primera dosis de antibióticos a un paciente diagnosticado con neumonía adquirida en la comunidad. ¿Qué debe hacerse antes de administrar el antibiótico y por qué?
- Un paciente ventilado en UCI desarrolla fiebre nueva, esputo purulento y radiografía de tórax con nuevo infiltrado 3 días después de la intubación. ¿Qué tipo de neumonía se sospecha y qué medidas de prevención debieron implementarse?