Valoracion abdominal integral
Puntos clave
- La valoracion abdominal combina datos de entrevista focalizada GI y GU con un examen fisico secuenciado.
- Los hallazgos de la entrevista guian prioridades del examen, especialmente para dolor, cambios de eliminacion y sintomas urinarios.
- PQRST mejora la caracterizacion del dolor abdominal y ayuda a relacionar la ubicacion con la patologia probable.
- El orden del examen abdominal preserva precision de ruidos intestinales al realizar auscultacion antes de palpacion.
Fisiopatologia
Los sintomas abdominales suelen reflejar disfuncion en estructuras gastrointestinales y genitourinarias que comparten espacio anatomico y patrones sintomaticos superpuestos. Como muchos trastornos se presentan con hallazgos inespecificos, las enfermeras deben integrar tendencias de historia y examen para detectar deterioro temprano.
El modelo de valoracion abdominal se construye para reducir indicios omitidos. Los hallazgos subjetivos identifican objetivos probables, mientras que los hallazgos objetivos confirman o cuestionan hipotesis iniciales. Este proceso ciclico respalda repriorizacion rapida cuando emergen datos nuevos.
El abdomen se define anatomicamente como la region anterior del tronco entre el diafragma y la pelvis. Los hallazgos abdominales pueden reflejar funcion gastrointestinal y genitourinaria, y tambien pueden aportar indicios sobre estado reproductivo, metabolico y del sistema inmune.
La presion intraabdominal (IAP) es un estado dinamico de presion creado por la interaccion de pared abdominal y visceras. Las condiciones que elevan volumen (por ejemplo obstruccion, ascitis/acumulacion de liquido, inflamacion de organos, efecto de masa o embarazo) pueden superar capacidad de distension compensatoria y contribuir a disfuncion organica.
El contexto de riesgo debe tamizarse temprano porque factores modificables y no modificables alteran carga de sintomas GI y probabilidad de complicaciones. El patron de dieta, inactividad, efectos de medicamentos (por ejemplo hierro y opioides), antecedente familiar, fisiologia del envejecimiento y exposicion a estres severo pueden desplazar riesgo basal antes de que aparezcan hallazgos agudos.
Clasificacion
- Dominio subjetivo: Diagnosticos previos, cirugias, medicamentos, patron de dolor y revision de sintomas intestinales y urinarios.
- Dominio objetivo: Inspeccion, auscultacion, percusion y palpacion con interpretacion por cuadrantes.
- Dominio de estructuras externas: Piel, fascia superficial/transversalis, musculos de pared abdominal, grasa y capas de peritoneo que apoyan proteccion, movimiento, termorregulacion y anclaje de organos.
- Dominio de referencia anatomica: Cuatro cuadrantes abdominales formados por lineas de referencia horizontal/vertical que se cruzan en el ombligo para localizacion de sintomas.
- Dominio de correlacion cuadrante-organo:
- RUQ: Higado, vesicula biliar, rinon derecho (posterior) y porciones de intestino delgado/grueso.
- LUQ: Estomago, bazo, pancreas, rinon izquierdo (posterior), porciones de intestino y parte del higado.
- RLQ: Apendice, segmentos cecales/de colon ascendente, anexos derechos (si estan presentes) y region superior derecha de vejiga.
- LLQ: Segmentos de colon descendente/sigmoides, anexos izquierdos (si estan presentes) y region superior izquierda de vejiga.
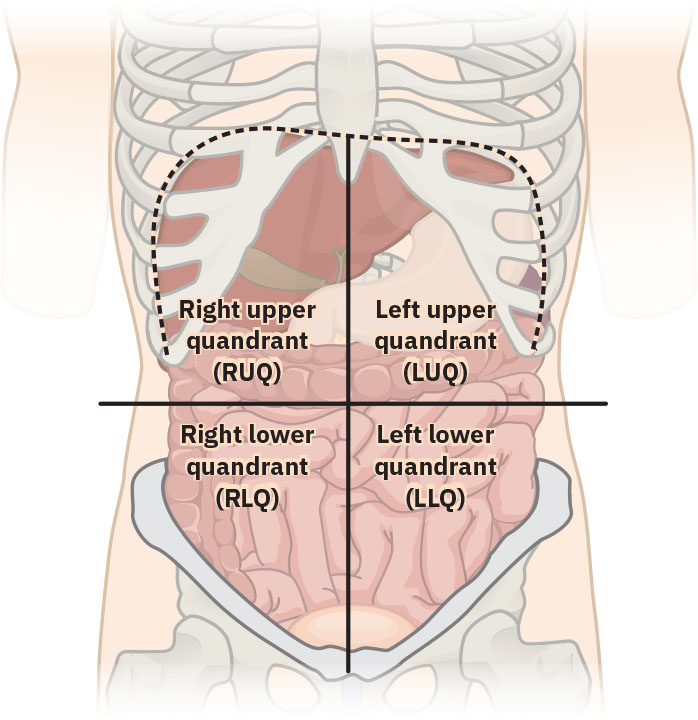 Illustration reference: OpenStax Clinical Nursing Skills Ch.27.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.27.2.
- Dominio de soporte de pared abdominal: Recto abdominal apoya postura y contencion anterior de organos; oblicuos externo/interno apoyan rotacion del tronco; transverso abdominal apoya estabilidad del tronco y regulacion de presion intraabdominal.
- Puntos de referencia vasculares abdominales mayores: La aorta abdominal (salida arterial primaria a circulacion sistemica inferior) y la vena cava inferior (retorno venoso mayor de la mitad inferior del cuerpo) son objetivos clave de interpretacion para pulsacion, soplo e indicios de inestabilidad.
- Dominio por tipo de visceras: Visceras solidas (por ejemplo higado, bazo, rinones, pancreas, vesicula biliar) frente a visceras huecas (por ejemplo estomago, intestinos, vejiga); la lesion de visceras huecas tiene riesgo de peritonitis por fuga.
- Dominio de irrigacion arterial: Las ramas mayores de perfusion abdominal incluyen vias arteriales celiaca y mesenterica que irrigan estructuras hepatobiliares, gastricas, pancreaticas e intestinales.
- Dominio de drenaje venoso: Las vias de retorno venoso portal/mesenterico/hepatico/renal/gonadal se integran al flujo venoso sistemico mediante arquitectura tributaria de la VCI.
- Dominio funcional abdominal: Apoya espiracion forzada/tos, vaciamiento vesical, emesis, defecacion/flatulencia y adaptacion de pared abdominal relacionada con embarazo.
- Dominio de contribuyentes comunes de deterioro: Efectos de medicamentos (por ejemplo estrenimiento por opioides, diarrea asociada a antibioticos, dispepsia-reflujo por sobreuso de AINE/antiacidos), mala dieta/inactividad, carga de reflujo y amplificacion de sintomas GI relacionada con estres.
- Dominio de patron sintomatico: Descriptores de dolor abdominal colico/en oleadas, tipo calambre, generalizado y localizado, mas sintomas asociados (distension, nausea, anorexia, cambio del habito intestinal, distension abdominal).
- Marco de dolor: PQRST (provocacion, calidad, region/radiacion, severidad, tiempo).
- Dominio de apoyo diagnostico: Laboratorios dirigidos (CBC, CMP, albumina, funcion tiroidea, estudios de heces, lipasa, CRP/ESR), pruebas de aliento, vias geneticas e imagen/endoscopia seleccionadas a partir de indicios del examen.
Valoracion de enfermeria
Enfoque NCLEX
La priorizacion suele depender de reconocer banderas rojas abdominales y usar preguntas de seguimiento sistematicas.
- Haga preguntas focalizadas de historia GI y GU, incluida cirugia abdominal previa, cambios del patron intestinal, disfagia, disuria, urgencia e incontinencia.
- Para disuria, aclare patron de malestar interno versus externo e intentos previos de automanejo.
- Para sintomas urinarios, caracterice frecuencia diurna versus nocturna, urgencia con fuga, detonantes de incontinencia de esfuerzo (tos/estornudo/esfuerzo) y vacilacion al iniciar el chorro.
- Caracterice patrones de heces con un marco descriptivo consistente (por ejemplo formas de Bristol) al evaluar tendencias de estrenimiento o diarrea.
- Tamice influencias culturales en expresion de sintomas y practicas dieteticas, incluida terminologia preferida, estructura de apoyo familiar y uso de tratamientos complementarios.
- Tamice barreras socioeconomicas que afectan resultados GI, como inseguridad alimentaria, asequibilidad de medicamentos, acceso a procedimientos de tamizaje y acceso a salud oral para masticacion/ingesta.
- Haga preguntas focalizadas de seguridad para sangrado y eliminacion, incluida hematoquecia, melena, hematemesis, distension abdominal, tiempo de ultima evacuacion y paso de flatos.
- Haga preguntas de sintomas asociados para distension/plenitud, nausea/vomito, perdida de apetito (anorexia) y cambio del habito intestinal para afinar direccion diferencial.
- Para historia centrada en diarrea, documente patron de heces acuosas versus formadas y recuento de episodios en 24 horas para guiar prioridades de estudio de deshidratacion/infeccion.
- Aclare detalles de calidad fecal durante la entrevista: color, consistencia, calibre, olor, moco y patrones de alimento no digerido para separar variacion esperada de hallazgos de alarma.
- Trate heces negras/rojas, heces blancas persistentes, heces acuosas recurrentes, heces duras en bolitas o calibre fecal progresivamente estrecho como indicios de escalamiento en el contexto clinico completo.
- Trate sangrado rectal rojo brillante nuevo o melena nueva como hallazgos urgentes para notificacion al proveedor porque ambos pueden indicar sangrado GI clinicamente significativo.
- Escale patrones de emesis persistente o de alto riesgo (por ejemplo vomito mas alla de 24 horas, sangre en emesis, dolor severo o signos de deshidratacion) para revaloracion urgente por el proveedor.
- Trate heces con sangre, hematemesis, melena nueva/en empeoramiento o deshidratacion con oliguria (por ejemplo gasto urinario por debajo de alrededor de 30 mL/hora) como hallazgos criticos que requieren escalamiento inmediato.
- Tamice seguridad de deglucion en clientes con antecedente de ictus o TIA y monitorice tolerancia a pildoras/liquidos/alimentos para reducir riesgo de aspiracion-neumonia.
- Use valoracion y documentacion integral del dolor con PQRST para dolor abdominal y mapee hallazgos a cuadrantes.
- Aclare descriptores de dolor de forma explicita (colico, tipo calambre, generalizado, localizado) porque cada patron cambia urgencia e interpretacion de la fuente probable.
- Use localizacion por cuadrantes de forma consistente al documentar dolor, sensibilidad, masas o distension para apoyar reduccion diagnostica y claridad en traspaso.
- Prepare para precision del examen promoviendo confort (habitacion/estetoscopio tibios, vaciamiento vesical, posicion relajada).
- Use secuencia estandarizada de seguridad preexamen: higiene de manos/PPE segun indicacion, verificacion de identidad, explicacion del examen con consentimiento, posicion supina y exposicion que preserve pudor.
- Incluya tamizaje oral-orofaringeo focalizado cuando preocupaciones GI incluyan problemas de ingesta/deglucion: inspeccione labios, mucosa bucal, encias/dientes, movilidad lingual, paladar/uvula y hallazgos tonsilares/orofaringeos.
- Trate asimetria labial nueva con caida facial, debilidad/adormecimiento de brazo o cambio del habla como posible patron de ictus agudo que requiere escalamiento inmediato.
- Si se sospecha epiglotitis (por ejemplo estridor, hipertermia, babeo, dolor de garganta severo), evite provocacion con bajalenguas por riesgo de espasmo de via aerea y escale urgentemente.
- Inspeccione contorno y distension con el paciente supino y relajado, documentando simetria, tipo de contorno (plano/redondeado/escafode/protuberante), cicatrices, posicion de ombligo, masas y pulsaciones/peristalsis visibles.
- Durante inspeccion, confirme pared abdominal relajada (brazos a los lados; soporte de cabeza/rodillas segun necesidad) y documente estrias, abultamientos tipo hernia, correlacion de cicatrices y ombligo (tipicamente invertido y en linea media).
- Use marco esperado/inesperado especifico por metodo durante el examen:
- Hallazgos esperados de inspeccion: contorno plano/redondeado con simetria y piel integra.
- Hallazgos inesperados de inspeccion: asimetria, distension progresiva, peristalsis/pulsacion visible, heridas o dano cutaneo.
- Hallazgo esperado de auscultacion: ruidos intestinales normales.
- Hallazgos inesperados de auscultacion: ruidos intestinales ausentes/hiperactivos/hipoactivos.
- Hallazgos esperados de palpacion: sin masas, sin sensibilidad, sin defensa involuntaria.
- Hallazgos inesperados de palpacion: dolor, dolor de rebote, rigidez, defensa involuntaria o masas nuevas.
- Hallazgos GU esperados: orina clara amarillo palido y vejiga no distendida sin urgencia/frecuencia/retencion.
- Hallazgos GU inesperados: orina oscura/con sangre/fetida/con sedimento, disuria, urgencia/frecuencia, vejiga distendida sensible o signos de retencion.
- Ausculte ruidos intestinales antes de palpacion para evitar alterar hallazgos basales; inicie en RLQ y avance en sentido horario.
- Si inicialmente no se escuchan ruidos intestinales, continue escuchando hasta alrededor de 5 minutos en ese cuadrante antes de concluir hipoactividad marcada/ausencia.
- Describa ruidos intestinales como normales/hiperactivos/hipoactivos en lugar de contar frecuencia exacta porque la actividad intestinal es ciclica.
- Reconozca que la actividad intestinal normal puede tener variacion larga entre picos (hasta alrededor de 50 a 60 minutos), por lo que intervalos cortos de silencio no deben sobreinterpretarse como ausencia de ruidos.
- Reconozca banderas rojas en auscultacion: ruidos hiperactivos o borborigmos, ruidos hipoactivos despues de cirugia/patrones de ileo y sonidos vasculares inesperados como soplos.
- Si la conduccion de sonidos peristalticos es clara en todo el abdomen, la auscultacion en un solo sitio puede ser suficiente para controles de tendencia, mientras que la revision completa por cuadrantes sigue siendo estandar para valoracion inicial focalizada.
- Interprete cambios de ruidos intestinales con contexto de motilidad: ruidos ausentes o marcadamente alterados pueden indicar obstruccion, ileo o procesos inflamatorios y ayudan a evaluar respuesta a planes de reposo intestinal o descompresion NG.
- Durante palpacion, evalue al final la zona dolorosa y distinga defensa voluntaria de defensa involuntaria, rigidez y dolor de rebote.
- Para palpacion superficial, inicie en RLQ y avance en sentido horario con presion ligera (alrededor de 1 cm); deje el area dolorosa al final y fomente flexion de rodillas para reducir defensa muscular.
- Evite palpacion profunda cuando se sospechen contraindicaciones (por ejemplo aneurisma aortico abdominal, sospecha de apendicitis, bazo sensible, riesgo de ruptura de rinon poliquistico o trasplante renal reciente).
- Palpe linea media suprapubica a umbilical para distension vesical cuando se sospeche retencion; una vejiga distendida puede presentarse como masa pelvica lisa, firme, regular y de linea media.
- Diferencie patrones de defensa: defensa voluntaria (relacionada con ansiedad/contacto frio), defensa involuntaria (contraccion refleja con irritacion peritoneal), rigidez (endurecimiento muscular involuntario persistente) y dolor de rebote (dolor al liberar de forma brusca).
- Use hallazgos de percusion (timpanismo versus matidez) para apoyar sospecha de carga fecal, efecto de masa o patrones anormales de liquidos; un cambio de timpanismo esperado hacia matidez difusa/desplazable apoya sospecha de liquido ascitico.
- La percusion puede apoyar valoracion de tamano de higado/bazo y tamizaje de dolor en angulo costovertebral en evaluacion abdominal-renal de mayor nivel.
- Vigile indicadores comunes de laboratorio GI con el cuadro clinico, incluidos indicios de anemia/inflamacion en CBC, marcadores hepatobiliares/electrolitos en CMP y lipasa para compromiso pancreatico.
- Use diagnosticos de heces (sangre oculta, cultivo incluido C. diff, pruebas de huevos/parasitos) y marcadores inflamatorios (CRP/ESR) para afinar prioridades diferenciales.
- Agregue tendencias de albumina y funcion tiroidea cuando malnutricion, malabsorcion o preocupaciones de motilidad intestinal formen parte del diferencial de trabajo.
- Ajuste modalidad de imagen a la pregunta clinica y necesidades de preparacion: radiografia abdominal (tamizaje de obstruccion/perforacion), CT (detalle con contraste y revision renal/alergica), MRI/MRCP (sin radiacion; tamizaje de metal/implantes y claustrofobia), ultrasonido (valoracion hepatobiliar/pancreatica sin radiacion) y estudios con bario (preparacion intestinal/NPO y apoyo postprueba de eliminacion con liquidos-fibra).
- Para CT abdominal con contraste, verifique estado NPO (a menudo 4-6 horas segun orden), antecedente de reaccion a yodo/contraste, laboratorios renales (BUN/creatinina/eGFR) y restricciones de medicamentos como tiempos de metformina.
- Para antecedente de reaccion previa a contraste, verifique si vias de premedicacion (por ejemplo protocolos de antihistaminico/corticosteroide) estan ordenadas y completadas antes de exposicion a contraste.
- Confirme retiro de objetos metalicos/joyeria antes de modalidades de imagen cuando el protocolo lo requiera.
- Ensenie sensaciones esperadas del contraste (calor breve o sabor metalico con contraste IV; sabor yesoso con contraste oral) y apoye hidratacion postprueba para ayudar eliminacion del contraste.
- Despues de estudios con bario, anticipe heces claras/blancas temporales y refuerce plan ordenado de laxante mas hidratacion para reducir riesgo de impactacion postprocedimiento.
- Para sospecha de malabsorcion a lactosa o sobrecrecimiento bacteriano del intestino delgado, anticipe vias de prueba de aliento de hidrogeno/metano ordenadas (incluidas basadas en lactulosa) y educacion de preparacion.
- En pacientes con patrones hereditarios fuertes de cancer colorrectal/poliposis, coordine vias de referencia por riesgo genetico y documente indicios de antecedente familiar que afectan planificacion de vigilancia.
- Integre planificacion y vigilancia de endoscopia: flujos de sedacion de colonoscopia/EGD/ERCP con consentimiento y controles NPO, mas monitorizacion postprocedimiento de sangrado, perforacion, riesgo de pancreatitis/colangitis despues de ERCP y riesgo de retencion de capsula en patrones sospechosos de estenosis/obstruccion/fistula.
- Correlacione patrones de dolor por cuadrante con causas probables y luego anticipe diagnosticos cuando este clinicamente indicado.
- En valoracion centrada en estrenimiento de adultos mayores, tamice debilidad abdominal/de piso pelvico, inmovilidad, malnutricion, carga de enfermedad cronica y contribuyentes farmacologicos de largo plazo.
- Pregunte de forma directa por complicaciones de estrenimiento (sangrado hemorroidal, dolor por fisura, antecedente de impactacion fecal, riesgo de ulcera rectal).
- Aplique interpretacion por curso de vida durante valoracion GI: el contorno protuberante en lactantes/ninos pequenos puede ser esperado, el conteo de panales apoya seguimiento de hidratacion y los adultos mayores requieren tamizaje mas estrecho de estrenimiento, xerostomia/cambio de gusto, riesgo de reflujo, riesgo ulceroso y diarrea o perdida de peso relacionada con sobrecrecimiento bacteriano.
- En lactantes y ninos pequenos, incluya tendencias de conteo de panales mojados, confirme tiempo de secado/caida del munon umbilical (alrededor de dos semanas) y reconozca movimiento respiratorio abdominal como patron de observacion esperado.
- En molestias abdominales pediatricas, espere lenguaje sintomatico inespecifico (por ejemplo “me duele la panza”) e incluya indicios funcionales reportados por cuidadores como menor asistencia escolar.
Intervenciones de enfermeria
- Realice una secuencia estandarizada de entrevista y examen para toda preocupacion abdominal focalizada.
- Documente hallazgos por cuadrante y por metodo de examen para mejorar claridad del traspaso.
- Escale hallazgos como sensibilidad focal severa, signos de sangrado, vomito persistente o distension progresiva.
- Valide que datos subjetivos y objetivos sean concordantes antes de finalizar interpretacion; si son discordantes, repita elementos focalizados del examen y aclare respuestas de la entrevista.
- Prepare pacientes para diagnosticos ordenados y toma de muestras con comunicacion que preserve privacidad.
- Revalore despues de intervenciones y actualice plan de cuidado conforme evolucionen los indicios.
- Durante valoracion en embarazo/postparto, reconozca estiramiento esperado de la pared abdominal y patrones transitorios de separacion de linea alba/rectos mientras escala dolor persistente, deterioro funcional o hallazgos asociados preocupantes.
- Para adultos mayores, refuerce estrategias de estilo de vida con actividad mas fibra y monitorice cambios abdominales relacionados con edad (motilidad/metabolismo mas lentos, menor tono muscular/soporte ligamentario, mayor carga de grasa visceral) que elevan riesgo de estrenimiento, hernia y prolapso.
- Cuando se ordenen pruebas de heces, proporcione instrucciones de recoleccion y transporte que preserven privacidad y reduzcan estigma para mejorar adherencia y calidad de muestra.
Riesgo de error de secuencia
Palpar antes de auscultar puede distorsionar la interpretacion de ruidos intestinales y reducir el valor diagnostico del examen.
Farmacologia
El manejo farmacologico depende de la causa identificada y no es primario en esta seccion centrada en valoracion. Las decisiones de medicacion deben seguir hallazgos clinicos confirmados y ordenes del proveedor.
Aplicacion del juicio clinico
Escenario clinico
Un paciente reporta dolor nuevo en abdomen inferior derecho con nausea y apetito reducido. Se usan indicios de entrevista y hallazgos de examen focalizado para decidir siguientes acciones.
- Reconocer indicios: Patron de dolor localizado, sintomas asociados y cambios de tendencia intestinal.
- Analizar indicios: El patron sugiere posible patologia abdominal aguda mas que malestar inespecifico.
- Priorizar hipotesis: La prioridad inmediata es descartar causas sensibles al tiempo y prevenir progresion.
- Generar soluciones: Completar secuencia de examen focalizado, documentar hallazgos por cuadrante y escalar indicios preocupantes.
- Actuar: Notificar al proveedor de forma oportuna y apoyar diagnosticos ordenados.
- Evaluar resultados: Revalorar trayectoria del dolor y estabilidad fisiologica tras intervenciones.
Conceptos relacionados
- sistema digestivo - Proporciona contexto anatomico GI y de eliminacion fundacional.
- distension abdominal y las cinco F - Amplia indicios diferenciales para inflamacion abdominal generalizada.
- hernias abdominales - Cubre patrones de abultamiento localizado y defectos estructurales de pared.
- valoracion y manejo de diarrea - Sintoma comun que requiere valoracion del patron fecal e hidratacion.
- estrenimiento - Problema frecuente de eliminacion ligado a distension y malestar.
- determinantes sociales de la salud - Enmarca barreras de acceso alimentario, cobertura y tamizaje que modifican riesgo y seguimiento GI.
- recoleccion de datos de valoracion culturalmente sensible - Apoya tecnica de entrevista culturalmente segura e interpretacion del lenguaje de sintomas.
- disfagia - Las quejas de deglucion y antecedente de ictus requieren tamizaje temprano de riesgo de aspiracion en entrevistas GI.
Autoevaluacion
- Por que la secuenciacion del examen abdominal es diferente de muchos otros examenes fisicos?
- Como mejora PQRST el razonamiento diferencial para dolor abdominal?
- Que hallazgos de entrevista deben activar escalamiento inmediato durante la valoracion abdominal?