Sistema Respiratorio
Puntos Clave
- El sistema respiratorio entrega oxígeno, elimina dióxido de carbono y apoya el equilibrio ácido-base.
- El intercambio gaseoso ocurre en las interfaces alvéolo-capilar y depende de permeabilidad de la vía aérea y ventilación efectiva.
- La inspiración y la espiración sostienen la captación de oxígeno y la eliminación de dióxido de carbono a través de la membrana capilar-alveolar.
- La saturación de oxígeno típica en aire ambiente es aproximadamente 95-100% en adultos sanos.
- Las estructuras de vía aérea superior e inferior trabajan juntas para calentar, filtrar y conducir aire hacia los alvéolos.
- El oxígeno tiene solubilidad plasmática limitada, por lo que la mayor parte del transporte de oxígeno ocurre por unión a hemoglobina como oxihemoglobina.
- La ventilación está impulsada principalmente por cambios de dióxido de carbono detectados por quimiorreceptores centrales y periféricos.
- La respiración es una función vital involuntaria con control neurológico centrado en médula y puente.
- El deterioro respiratorio relacionado con la edad aumenta susceptibilidad a infección aguda e intolerancia a la actividad.
- En adultos mayores, la menor efectividad de la tos y la menor reserva de músculos respiratorios aumentan el riesgo de hipoxia y retención de secreciones; higiene pulmonar, espirometría incentivada y posición erguida son apoyos preventivos clave.
- La anatomía pediátrica de vía aérea e intercambio gaseoso (vías aéreas más pequeñas, menos alvéolos, musculatura respiratoria más débil) aumenta riesgo de obstrucción y fatiga durante enfermedad.
- El crecimiento y la maduración alveolar continúan durante la infancia (aproximadamente hasta los 8 años), por lo que las agresiones tempranas pueden crear déficits persistentes de función pulmonar.
Fisiopatología
La respiración mantiene el metabolismo celular al transportar oxígeno a la sangre y eliminar dióxido de carbono. Las estructuras de la vía aérea y los músculos respiratorios mueven aire a los alvéolos, donde el intercambio capilar vincula la función pulmonar con el transporte cardiovascular.
La entrega efectiva de oxígeno también depende de gasto cardíaco/perfusión adecuados y de suficiente capacidad de transporte de la hemoglobina; el compromiso cardiovascular y hematológico puede empeorar la oxigenación incluso cuando la mecánica de la vía aérea se conserva.
Con el envejecimiento, la fuerza muscular torácica disminuye y los bronquiolos pierden elasticidad, aumentando el riesgo de colapso de vía aérea pequeña y reduciendo la eficiencia ventilatoria. Esto disminuye la reserva durante la enfermedad y aumenta el riesgo de disnea, fatiga e inestabilidad de la oxigenación.
El tracto respiratorio superior incluye nariz, cavidad nasal, senos paranasales, faringe y laringe. El tracto respiratorio inferior incluye tráquea, bronquios, bronquiolos, alvéolos y pulmones con membranas pleurales. La función coordinada de estas estructuras apoya filtración, humidificación, ventilación, difusión de gases y perfusión pulmonar. La cavidad torácica incluye espacios pleurales alrededor de los pulmones y el espacio pericárdico alrededor del corazón. Dentro de la estructura de vía aérea superior, la laringe conecta la faringe con la tráquea y está construida alrededor de cartílagos tiroideo, cricoideo y epiglótico, con soporte par de aritenoides/corniculados/cuneiformes para fonación y control de la vía aérea. La tráquea se extiende desde la laringe hacia los bronquios y está reforzada por múltiples anillos de cartílago hialino en forma de C, con membrana fibroelástica posterior y músculo traqueal que preservan la permeabilidad y permiten cambio dinámico de calibre. En la carina, una fuerte sensibilidad refleja ayuda a desencadenar la tos cuando material extraño alcanza la bifurcación. Los bronquios principales entran a los pulmones en el hilio junto con estructuras vasculares, neurales y linfáticas, luego se ramifican a bronquiolos más pequeños y vías terminales que conducen a los alvéolos. Algunos marcos de enseñanza clínica usan un límite práctico de vía aérea en el que la descripción de vía aérea superior se extiende por la tráquea hasta la carina y la descripción de vía aérea inferior inicia por debajo de la carina. Los pulmones son órganos pares de forma piramidal que descansan sobre el diafragma. El pulmón derecho suele ser más ancho/corto con tres lóbulos, mientras que el izquierdo tiene dos lóbulos y una escotadura cardíaca para acomodar el corazón; cada pulmón tiene un vértice superior y una base diafragmática. Cada pulmón está cubierto por pleura visceral y se opone a pleura parietal que reviste pared torácica/mediastino/diafragma. La cavidad pleural entre capas contiene una película lubricante delgada que reduce fricción durante la respiración y ayuda a mantener la aposición pulmonar con la pared torácica.
El moco y los cilios juntos forman el elevador mucociliar que elimina partículas y microbios inhalados de las vías aéreas superiores. La lesión ciliar relacionada con tabaquismo puede deteriorar esta depuración y aumentar riesgo de colonización e infección del tracto respiratorio inferior. El aire frío puede enlentecer el movimiento ciliar y contribuir a acumulación transitoria de moco y rinorrea.
Los bronquiolos difieren de las vías aéreas más grandes porque ya no existe soporte cartilaginoso; el tono de músculo liso se vuelve un regulador principal del flujo aéreo. En los alvéolos, las células tipo II producen surfactante para reducir tensión superficial y limitar colapso alveolar, mientras los macrófagos apoyan la depuración local de partículas/patógenos. Las células alveolares tipo I forman la mayor parte de la superficie de intercambio (comúnmente alrededor de 90%, cerca de 70 m2), permitiendo transferencia gaseosa eficiente.
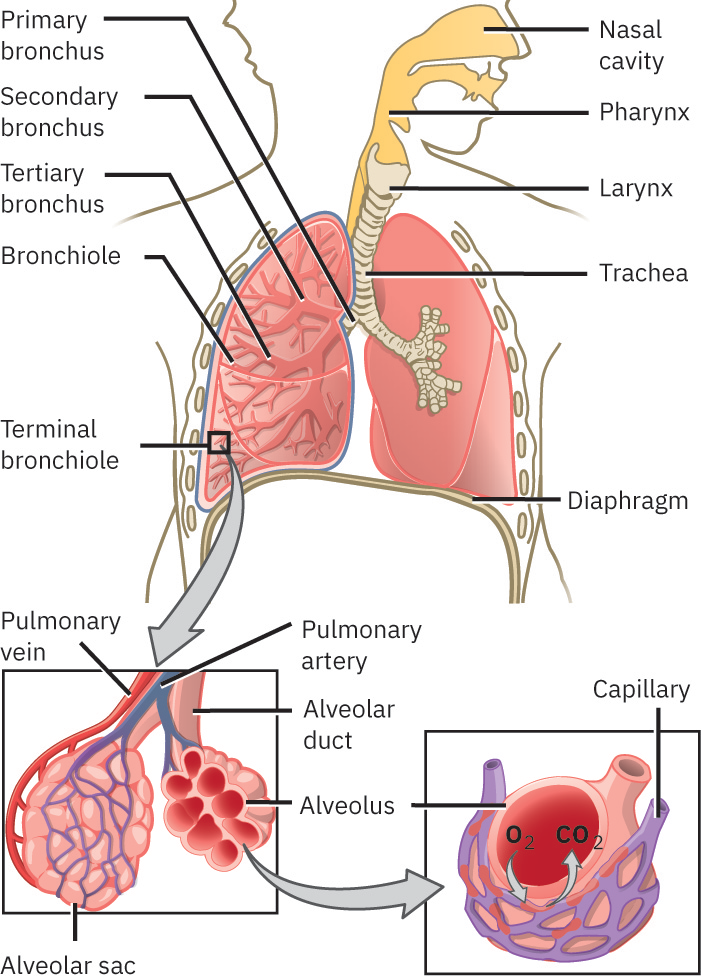 Referencia de ilustración: OpenStax Clinical Nursing Skills Ch.18.1.
Referencia de ilustración: OpenStax Clinical Nursing Skills Ch.18.1.
La anatomía respiratoria pediátrica introduce patrones adicionales de riesgo: la insuficiencia de surfactante en prematuros/recién nacidos puede aumentar el riesgo de colapso alveolar; lactantes/niños pequeños tienen vías aéreas de menor calibre y tejido amigdalino relativamente aumentado, lo que incrementa vulnerabilidad a oclusión durante URI o carga de secreciones; las tráqueas de lactantes son más cortas y estrechas con menor margen para desplazamiento del tubo endotraqueal; y los músculos respiratorios son menos robustos, aumentando riesgo de fatiga durante distrés sostenido. La carga de exposición en etapas tempranas también importa: prematuridad, contexto de IUGR y exposición materna/domiciliaria al humo pueden reducir la trayectoria de función pulmonar a largo plazo y aumentar riesgo posterior de sibilancias/asma.
Los trastornos respiratorios crónicos varían en trayectoria: algunas condiciones (por ejemplo asma) pueden mantenerse estables con el tiempo, mientras otras (por ejemplo EPOC y fibrosis pulmonar) suelen ser progresivas y requieren vigilancia longitudinal más estrecha.
La función respiratoria también contribuye a compensación ácido-base rápida mediante manejo de dióxido de carbono. El pH arterial normal está regulado estrechamente alrededor de 7.35-7.45; cambios en frecuencia/profundidad respiratoria pueden alterar eliminación de CO2 y desplazar el pH hacia lo normal. La difusión de gases ocurre a través de una membrana respiratoria extremadamente delgada (alrededor de 0.5 micrómetro), donde el movimiento de O2 y CO2 está impulsado por gradientes de concentración.
Clasificación
- Componentes de ventilación: Permeabilidad de vía aérea, esfuerzo de músculos respiratorios y expansión pulmonar.
- Componentes de intercambio gaseoso: Difusión alvéolo-capilar y transporte de oxígeno en hemoglobina.
- Estructuras de vía aérea superior: Narinas, cavidad nasal, senos paranasales, faringe (naso/oro/laringofaringe) y laringe.
- Estructuras de vía aérea inferior: Tráquea, bronquios/bronquiolos, alvéolos y pulmones con pleura visceral/parietal.
- Componentes de función mecánica pulmonar: Distensibilidad (capacidad de expansión) y retroceso elástico (retorno hacia forma basal) apoyan ventilación efectiva.
- Condiciones crónicas comunes: Asma, EPOC/enfisema, rinitis crónica, apnea del sueño, fibrosis pulmonar, fibrosis quística, neumonía y contextos de cáncer pulmonar.
Valoración de Enfermería
Enfoque NCLEX
Las preguntas prioritarias se centran en identificar señales de distrés respiratorio que requieren notificación inmediata a enfermería.
- Observar frecuencia respiratoria, esfuerzo, confort respiratorio y capacidad para hablar en oraciones completas.
- Tratar el habla de una sola palabra entre respiraciones, fatiga marcada de músculos accesorios y ortopnea grave como señales de deterioro de alta agudeza.
- Usar una escala de disnea de 0-10 para vigilar la gravedad del síntoma en el tiempo y después de intervenciones.
- Distinguir rangos normales de frecuencia respiratoria (adulto 12-20/min) de patrones de taquipnea, bradipnea y apnea.
- Usar referencias pediátricas ajustadas por edad para frecuencia respiratoria: menor de 1 año alrededor de 30-60/min, alrededor de 10 años cerca de 18-30/min y adolescencia cerca de 12-18/min.
- En clientes pediátricos con sibilancia recurrente o menor tolerancia al ejercicio, valorar historia de exposición del desarrollo (prematuridad/IUGR, tabaquismo materno, humo de segunda mano y carga recurrente de RTI).
- En sospecha de trastorno respiratorio del sueño, valorar patrón de riesgo de vía aérea superior (obesidad, circunferencia de cuello, patrón de sueño en decúbito supino, tabaquismo, uso de alcohol/sedantes) y escalar derivación para cribado cuando esté indicado.
- Identificar cianosis, desorientación, mareo, molestia torácica o escalamiento súbito de fatiga.
- Vigilar patrón de tos y cambios en cantidad/color del esputo, especialmente esputo purulento amarillo-verde-marrón o teñido de sangre.
- Reconocer que ansiedad y disnea pueden amplificarse entre sí; apoyarse en tendencias respiratorias objetivas para guiar urgencia de escalamiento.
- Usar tendencias de oximetría de pulso como indicador no invasivo de oxigenación y escalar descenso persistente de saturación.
- Usar resultados de ABG cuando estén disponibles para correlacionar ventilación, oxigenación y estado ácido-base en compromiso respiratorio.
- Valorar anormalidades de ruidos respiratorios (roncus, crepitantes/estertores, sibilancias, estridor, roce pleural) y vigilar cambios.
- En enfermedad pediátrica, tratar como alto riesgo el escalamiento rápido del trabajo respiratorio cuando se sospeche obstrucción de vía aérea pequeña, hacinamiento amigdalino/faríngeo, tendencia a laringoespasmo o fatiga de músculos respiratorios.
- Reportar de inmediato signos de vía aérea bloqueada y cambios agudos de respiración.
Intervenciones de Enfermería
- Posicionar para confort respiratorio y segmentar ADLs para reducir demanda de oxígeno.
- Fomentar hidratación (si es apropiado) para fluidificar secreciones y mejorar depuración.
- Promover cese de tabaquismo y evitación de desencadenantes en enfermedad crónica de la vía aérea.
- Reforzar medidas de promoción de salud respiratoria: vacunación anual contra influenza, vacunación antineumocócica indicada y progresión de actividad según tolerancia.
- Reforzar uso de oxígeno prescrito y dosificación del ritmo de actividad.
- Escalar signos de obstrucción de vía aérea superior y preparar apoyo emergente de vía aérea cuando esté indicado.
- Escalar señales sospechosas de desajuste V/Q grave (por ejemplo patrones de edema pulmonar o embolia pulmonar).
- Ante sospecha de apnea del sueño, apoyar flujo estructurado de cribado (por ejemplo STOP-BANG) y reforzar educación en factores de riesgo.
- En adultos mayores, mantener vigilancia intensificada durante ventanas de influenza, neumonía y COVID-19 porque la reserva relacionada con la edad está reducida.
- En adultos mayores y en contextos posoperatorios/de reposo en cama, reforzar rutinas de girar-toser-respirar profundo, espirometría incentivada, higiene oral frecuente y posición erguida para reducir carga de secreciones y desajuste ventilación-perfusión.
Riesgo Vital de Vía Aérea/Oxigenación
Cualquier dificultad respiratoria súbita, cianosis o signos de obstrucción de vía aérea requieren escalamiento inmediato.
Farmacología
| Clase de fármaco | Ejemplos | Consideraciones clave de enfermería |
|---|---|---|
| [bronchodilators] | Contexto de manejo de asma/EPOC | Monitorizar alivio de síntomas y reportar distrés persistente tras uso terapéutico. |
| [antibiotics] | Contexto de [pneumonia] bacteriana | Apoyar adherencia y vigilar fiebre, empeoramiento de tos o confusión. |
Aplicación del Juicio Clínico
Escenario Clínico
Un residente mayor con EPOC se vuelve progresivamente más disneico, mareado y levemente cianótico durante deambulación rutinaria.
- Reconocer señales: Escalamiento de disnea, intolerancia a la actividad y signos de alerta de oxigenación.
- Analizar señales: La reserva respiratoria es insuficiente para el esfuerzo actual y puede empeorar rápidamente.
- Priorizar hipótesis: La prioridad inmediata es prevenir deterioro hipoxémico.
- Generar soluciones: Detener actividad, posicionar para confort, solicitar apoyo de enfermería y preparar medidas de oxígeno ordenadas.
- Tomar acción: Escalar con prontitud con detalles objetivos de síntomas/tiempo.
- Evaluar resultados: La respiración se estabiliza y se ajusta un plan de actividad seguro.
Ventilación, Intercambio Gaseoso y Perfusión
- Mecánica ventilatoria: La inhalación ocurre cuando el diafragma se contrae y cae la presión intratorácica; la exhalación ocurre cuando el diafragma se relaja y disminuye el volumen torácico.
- Control de la respiración: La médula y el puente regulan frecuencia/profundidad, con la concentración de dióxido de carbono como impulsor fisiológico primario. Los centros pontinos apnéustico y neumotáxico ajustan volumen corriente y frecuencia respiratoria; los centros respiratorios también responden a tendencias de oxígeno y pH.
- Grupos motores del tronco encefálico: Los grupos respiratorios dorsal y ventral medulares coordinan activación de músculos inspiratorios y espiratorios.
- Marco de presiones: La ventilación pulmonar depende de presiones atmosférica, intraalveolar (intrapulmonar) e intrapleural.
- Regla del gradiente de presión: El aire se mueve de mayor a menor presión; la inspiración normal ocurre cuando la presión intraalveolar cae por debajo de la presión atmosférica.
- Línea basal intrapleural: La presión intrapleural permanece negativa en relación con la presión atmosférica/intraalveolar (comúnmente alrededor de
-4 mm Hgdurante el ciclo). - Impacto de altitud: La menor presión atmosférica a mayor altitud reduce gradientes impulsores y puede alterar carga respiratoria/oxigenación.
- Respiración externa: El oxígeno difunde de alvéolos a capilares pulmonares mientras el dióxido de carbono difunde a alvéolos para exhalación.
- Regla del gradiente de presión parcial: La difusión de gases sigue diferencias de presión parcial entre alvéolos y sangre capilar.
- Formas de transporte de oxígeno: La mayor parte del oxígeno se transporta unida a hemoglobina, con una fracción menor disuelta directamente en plasma.
- Formación de oxihemoglobina: La unión hemoglobina-oxígeno forma oxihemoglobina, que da a la sangre arterial su color rojo brillante.
- Perfusión: Las arterias pulmonares llevan sangre desoxigenada a capilares alveolares; las venas pulmonares devuelven sangre oxigenada al corazón izquierdo.
- Determinantes de perfusión: La entrega de oxígeno tisular depende de calidad de la circulación, volumen sanguíneo circulante, efectividad de bombeo cardíaco y presión arterial.
- Perfil de perfusión adecuada: Contractilidad cardíaca suficiente y volumen circulante suficiente con estado mental basal, pulsos normales y piel tibia y seca.
- Desajuste clínico: El desajuste V/Q causa hipoxia cuando ventilación o perfusión están deterioradas (por ejemplo edema pulmonar o embolia pulmonar).
- Señales de deterioro de perfusión: Taquicardia, hipotensión, taquipnea, cambio de estado mental, palidez fría y húmeda, edema/crepitantes y menor saturación de oxígeno sugieren entrega tisular inadecuada.
- Factores que limitan la oxigenación: Hipoventilación, expansión restringida de pared torácica o diafragma, estrechamiento de vía aérea (por ejemplo asma o angioedema), masa reducida de hemoglobina (por ejemplo anemia o hemorragia), daño alvéolo-capilar (por ejemplo EPOC) y estados no ventilados/de llenado alveolar (por ejemplo atelectasia, neumonía o hemorragia pulmonar).
- Vínculo con RAAS: La ACE capilar pulmonar contribuye a la conversión de angiotensina I en angiotensina II, vinculando fisiología respiratoria y regulación de la presión arterial.
Hipoxia Versus Hipoxemia
- Hipoxia: Oxigenación tisular reducida.
- Hipoxemia: Presión parcial de oxígeno reducida en sangre arterial.
- Relación: Hipoxemia e hipoxia pueden coexistir, pero no son sinónimos.
Conceptos Relacionados
- sistema cardiovascular - El transporte de oxígeno depende de función cardiopulmonar integrada.
- valoración y anormalidades de boca, garganta, nariz y senos paranasales - La valoración de vía aérea superior informa estratificación de riesgo respiratorio.
- valoración de tórax y pulmón, ruidos respiratorios y patrones respiratorios - Hallazgos de patrón y auscultación a pie de cama guían escalamiento.
- enfermedad pulmonar obstructiva crónica - Causa crónica principal de disnea y menor tolerancia al ejercicio.
- neumonía - Proceso infeccioso agudo que requiere reconocimiento y escalamiento tempranos.
- infecciones virales respiratorias - Patrones de enfermedad viral respiratoria y cuidados de enfermería enfocados en control de infecciones.
- tuberculosis - Infección respiratoria contagiosa que requiere terapia prolongada y precauciones por vía aérea.
- cáncer de pulmón - Neoplasia pulmonar primaria que requiere diagnóstico por estadios y cuidado multimodal.
- oxigenoterapia - Intervención de soporte común para manejo de hipoxemia.
- espirometría incentivada y expansión pulmonar - Estrategia educativa de respiración profunda que apoya reclutamiento alveolar y prevención de atelectasia.
- vías aéreas avanzadas e intubación - Ruta de escalamiento inmediato en obstrucción aguda o distrés grave.
Autoevaluación
- ¿Qué hallazgos respiratorios indican escalamiento urgente versus monitorización rutinaria?
- ¿Cómo aumentan los cambios de vía aérea relacionados con la edad el riesgo durante infecciones respiratorias?
- ¿Qué intervenciones no farmacológicas reducen mejor la disnea durante ADLs?