Accidente Cerebrovascular (Stroke)
Puntos Clave
- “El tiempo es cerebro”: las células cerebrales mueren en minutos sin oxígeno; el reconocimiento e intervención tempranos son críticos
- 87% de los ACV son isquémicos (oclusión por coágulo); 13% son hemorrágicos (ruptura de vaso)
- BEFAST: Balance, Eyes, Face, Arm, Speech, Time, mnemónico estandarizado para reconocimiento de ACV
- tPA (alteplase): único aprobado por la FDA para ACV isquémico; debe administrarse dentro de 3 horas (hasta 4.5 horas en pacientes seleccionados)
- Primera prueba diagnóstica: CT sin contraste, descarta hemorragia antes de administrar tPA
- TIA: “mini-ACV”, mismos síntomas pero se resuelve sin daño permanente; riesgo de ACV de 18% dentro de 90 días
- La monitorización con soporte de telemedicina y la valoración urgente de NIHSS por video pueden acelerar activación del equipo de ACV, pero el tratamiento agudo definitivo aún requiere atención de emergencia presencial inmediata.
Fisiopatología
Un ACV (accidente cerebrovascular, CVA) es una interrupción súbita del flujo sanguíneo al cerebro que causa muerte neuronal irreversible si no se trata rápidamente. El cerebro recibe aproximadamente 15 a 20 por ciento del gasto cardiaco en reposo, y la pérdida focal de perfusión puede causar lesión tisular irreversible en minutos. En EE. UU. ocurren más de 800,000 ACV al año; casi 75% ocurre en adultos mayores de 65 años. El ACV sigue siendo la quinta causa de muerte y una causa principal de discapacidad a largo plazo en Estados Unidos.
Marco de Perfusión Cerebral
El círculo de Willis es una red arterial colateral que ayuda a preservar perfusión cerebral cuando un segmento vascular está estrechado u ocluido. El soporte colateral puede reducir gravedad de infarto en lesiones seleccionadas que limitan flujo.
- Circulación anterior: Vías de carótida interna que irrigan la mayor parte del cerebro (regiones frontal, parietal, temporal lateral y hemisferio profundo anterior).
- Circulación posterior: Las arterias vertebrales se unen para formar la arteria basilar e irrigan tronco encefálico, cerebelo, lóbulos occipitales y parte del hemisferio profundo (incluyendo regiones talámicas).
ACV Isquémico (87%)
Mecanismo: Oclusión de una arteria cerebral → pérdida de perfusión → muerte neuronal.
| Tipo | Mecanismo | Factores de Riesgo |
|---|---|---|
| Trombótico | Placa (aterosclerosis) → se forma trombo en vaso cerebral | Hipertensión, aterosclerosis |
| Embólico | Coágulo se forma en otro lugar (corazón, carótida), viaja al cerebro | Fibrilación auricular (fuente cardiaca más común), enfermedad valvular |
| Lacunar | Oclusión de vaso pequeño en arterias penetrantes | Hipertensión, diabetes, colesterol alto |
| Criptogénico | Causa indeterminada; mayor incidencia en afroamericanos e hispanos | — |
TIA (ataque isquémico transitorio): Oclusión temporal con síntomas transitorios similares a ACV y sin evidencia de infarto persistente; los episodios suelen resolverse en minutos y con frecuencia dentro de alrededor de 1 hora. Se considera una señal de alerta de ACV inminente: el riesgo de ACV a 90 días después de TIA es ~18%.
Diferencias típicas de presentación:
- Isquémico trombótico: Los síntomas pueden evolucionar de forma gradual o fluctuar antes de estabilizarse.
- Isquémico embólico: Inicio más abrupto con déficits severos presentes tempranamente.
- Hemorrágico: Presentación abrupta con cefalea severa, dolor cervical, fotofobia, náusea/vómito y mayor riesgo temprano de conciencia deprimida.
ACV Hemorrágico (13%)
Mecanismo: Ruptura de vaso cerebral → acumulación de sangre → aumento de presión intracraneal (ICP) → compresión cerebral e isquemia.
| Tipo | Ubicación | Causa Común |
|---|---|---|
| Hemorragia intracerebral (ICH) | Dentro del tejido cerebral | Hipertensión (más común), anticoagulantes |
| Hemorragia subaracnoidea (SAH) | Espacio subaracnoideo (alrededor del cerebro) | Ruptura de aneurisma, ruptura de AVM |
Hallmark de SAH: Inicio súbito de “la peor cefalea de mi vida”, de tipo trueno, a menudo con náusea, vómito, fotofobia y rigidez nucal.
Manifestaciones Clínicas
Mnemónico BEFAST (Reconocimiento de ACV)
| Letra | Valoración | Signos |
|---|---|---|
| B — Balance | Pérdida súbita de equilibrio o coordinación | Ataxia, caídas |
| E — Eyes | Pérdida súbita de visión o cambio visual | Hemianopsia, diplopía |
| F — Face | Asimetría facial | Caída facial de un lado |
| A — Arm | Debilidad o deriva de brazo | Hemiparesia/hemiplejia |
| S — Speech | Habla arrastrada o confusa | Disartria, afasia |
| T — Time | Hora de llamar al 911 inmediatamente | Documentar hora de “último momento bien conocido” |
El cribado solo con FAST puede omitir algunos ACV de circulación posterior; BEFAST mejora detección al agregar señales de equilibrio y cambio visual.
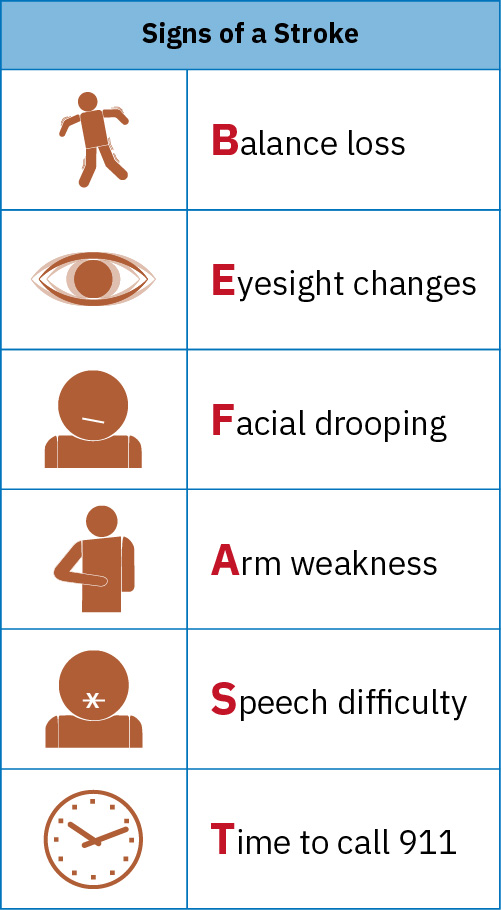 Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Síntomas Adicionales por Ubicación del ACV
- Hemisferio derecho: Déficits visuales/espaciales, impulsividad, cambios de personalidad, déficits del lado izquierdo
- Hemisferio izquierdo: Déficits del habla y lenguaje (afasia), deterioro del pensamiento analítico, déficits del lado derecho
- Precaución por imitadores: Patrones de parálisis facial periférica (por ejemplo parálisis de Bell) pueden parecer ACV en la presentación; los déficits focales súbitos aún deben tratarse como ACV hasta que el estudio urgente excluya causa cerebrovascular.
Déficits Comunes por Territorio Vascular
- MCA: Hemiparesia/hemiplejia, afasia, hemianopsia homónima.
- ICA: Déficits sensoriales/motores contralaterales de cara-brazo-pierna, afasia/apraxia, hemianopsia, posible negligencia unilateral.
- ACA: Debilidad/pérdida sensorial contralateral predominante en pierna, alteración de la marcha, cambio cognitivo o afectivo, incontinencia urinaria.
- VA/PICA: Mareo, nistagmo, disfagia, disartria, ataxia/vértigo, hallazgos sensoriales cruzados.
- Arteria basilar: Cuadriplejia, debilidad bulbar o síndrome de enclaustramiento en infarto severo.
- PCA: Déficits visuales, deterioro de memoria, anomalías pupilares y déficits sensoriales.
Complicaciones del CVA
Hemiparesia/hemiplejia, disfagia, afasia, disartria, hemianopsia homónima, incontinencia vesical, convulsiones (primeras 24 horas), labilidad emocional, riesgo de aspiración.
Valoración y Diagnósticos
Herramientas de Valoración Neurológica:
- NIHSS (NIH Stroke Scale): Escala estandarizada de gravedad (0 a 42); mayor puntaje = mayor disfunción y peor resultado esperado
- Glasgow Coma Scale (GCS): Valoración del nivel de conciencia
- Hora de “último momento bien conocido”: pregunta más crítica, determina ventana de elegibilidad para tPA
- Hallazgos agudos altamente predictivos vinculados a NIHSS incluyen caída facial, debilidad/deriva de brazo y anormalidad del habla.
- En vías remotas, tareas estructuradas de NIHSS guiadas por video pueden apoyar reconocimiento temprano de indicios mientras se activa transporte EMS.
La activación rápida de la vía de ACV debe incluir traslado inmediato a centro de ACV acreditado o activación de protocolo intrahospitalario del equipo de ACV. Muchas vías preparadas para ACV apuntan a iniciar CT dentro de alrededor de 25 minutos de llegada, con interpretación de imagen dentro de alrededor de 45 minutos.
Pruebas Diagnósticas:
| Prueba | Propósito |
|---|---|
| CT (sin contraste) | Primera línea: descarta hemorragia antes de administrar tPA |
| CT con contraste/CT de perfusión | Define ubicación/tamaño del infarto y penumbra (tejido marginal de flujo rescatable) en vías seleccionadas |
| MRI | Lesiones cerebrales, extensión del infarto |
| Ultrasonido Doppler carotídeo | Evalúa oclusión de arteria carótida |
| Ecocardiograma cardiaco | Evalúa fuente embolígena cardiaca (A-fib) |
| Angiograma cerebral | Identifica oclusión arterial y anomalías vasculares de fuente hemorrágica seleccionadas |
| PT, INR, aPTT | Coagulación basal antes de terapia fibrinolítica/anticoagulante |
Signos de Presión Intracraneal (ICP) Aumentada
ICP Aumentada: Valoración Prioritaria
Los pacientes con ACV hemorrágico tienen mayor riesgo de elevación de ICP dentro de las primeras 72 horas.
- Signo más temprano: Disminución del nivel de conciencia
- Inquietud, agitación, confusión
- Cefalea, náusea/vómito
- Convulsiones (especialmente primeras 24 horas)
- Hipertensión severa + bradicardia (tríada de Cushing)
- Signos tardíos: Postura de descerebración (extensión) o decorticación (flexión)
Manejo Médico
ACV Isquémico: tPA (Alteplase)
Administración de tPA: Crítica por Tiempo
La alteplase IV (tPA) debe administrarse dentro de 3 horas desde inicio del ACV (hasta 4.5 horas en pacientes seleccionados).
Contraindicaciones para tPA:
- Edad mayor de 80 años
- Uso actual de anticoagulantes
- Historia de ACV y diabetes simultáneamente
- Cirugía reciente o trauma craneal
Post-tPA: NO administrar aspirina ni anticoagulantes dentro de 24 horas del tPA.
Terapia continua: Aspirina 24 a 48 horas después del inicio (si no se usó tPA o después del periodo de espera de 24 horas); anticoagulantes para ACV relacionados con A-fib.
Terapia endovascular: Trombectomía mecánica para oclusión de vaso grande; extiende ventana terapéutica.
Manejo del ACV Hemorrágico
- Control de presión arterial: Reducción gradual a 150/90 mmHg, beta-bloqueadores, inhibidores de la ECA, bloqueadores de canales de calcio o hidralazina
- Intervención quirúrgica: Para hemorragia cerebelosa >3 cm, hidrocefalia, compresión de tronco encefálico
- Aneurisma/AVM: Clipado o coiling neuroquirúrgico para detener sangrado
- Marco de manejo de vasoespasmo: La nimodipina puede usarse después de hemorragia subaracnoidea en vías de cuidado seleccionadas.
Intervenciones de Enfermería (Fase Aguda)
Valoraciones Prioritarias:
- Controles neurológicos: LOC, Glasgow Coma Scale, respuesta pupilar, fuerza motora
- Permeabilidad de vía aérea, estado respiratorio
- Signos vitales, monitorización frecuente
- Monitorización de ritmo cardiaco (detectar A-fib)
- Tendencia de glucosa en sangre porque la disglucemia puede empeorar lesión neurológica
- Monitorización de convulsiones (especialmente primeras 24 horas)
- Valoración de deglución: precauciones de aspiración
- Tendencia de sodio y de ingesta/eliminación por posibles cambios de líquidos/electrolitos asociados a SIADH
Intervenciones Clave de Enfermería:
- Mantener HOB elevado a 30° para reducir ICP
- Precauciones de aspiración (riesgo de disfagia): NPO hasta completar valoración de deglución
- Integridad cutánea: reposicionamiento frecuente en pacientes inmóviles
- Prevención de caídas: hemiparesia/hemiplejia y confusión aumentan riesgo
- Soporte de comunicación: proporcionar estrategias alternativas de comunicación para afasia
- Seguir planes de profilaxis DVT y de prevención de estreñimiento (incluyendo protocolos de ablandador fecal cuando se indiquen)
- Evitar elevar o traccionar de un brazo flácido/afectado; proteger extremidades afectadas de edema dependiente y lesión
- Aplicar estrategias de compensación de campo visual (aproximarse por lado intacto y señalar escaneo hacia campo afectado)
- Valorar impacto de hemianopsia homónima en alimentación, higiene y movilidad comunitaria; reforzar escaneo activo con giro de cabeza y posponer conducción hasta autorización formal visual/cognitiva.
- Si recibe alteplase/anticoagulantes, implementar precauciones estrictas de sangrado
Cuidado de ACV Enfocado en ICP
- Mantener cuello en línea media y evitar flexión súbita de cuello/cadera que pueda aumentar presión intratorácica e ICP.
- Evitar agrupar actividades de alta estimulación; usar ritmo de bajo estímulo para reducir picos de ICP.
- Brindar soporte de oxigenación e hiperoxigenar alrededor de succión cuando esté indicado.
- Usar sedantes con cautela porque pueden enmascarar cambios neurológicos.
Metas de Rehabilitación: Equipo interdisciplinario (PT, OT, terapia de lenguaje, gestión de casos):
- Mejor movilidad y autocuidado
- Manejo de disfagia y prevención de aspiración
- Optimización de comunicación (terapia de lenguaje para afasia/disartria)
- Soporte emocional para labilidad, afrontamiento y depresión
Educación en Salud y Prevención Secundaria
- Reforzar prevención de ACV recurrente: dejar tabaco, control de presión arterial y glucosa, reducción de lípidos, actividad física, mejora de dieta y adherencia a medicamentos prescritos.
- Incluir marco individualizado de consejería de riesgo, señalando disparidades por sexo y población (por ejemplo mujeres y comunidades seleccionadas American Indian/Alaska Native) al planificar seguimiento preventivo.
- Enseñar reconocimiento de señales de ACV por paciente/cuidador (BEFAST) y activación inmediata de emergencia ante síntomas recurrentes.
- En planes domiciliarios con telemedicina, enseñar a pacientes a tratar debilidad unilateral nueva, caída facial o cambios del habla como señales de emergencia y activar EMS primero.
- Si egresa con anticoagulantes, enseñar vigilancia de riesgo de sangrado y señales de reporte urgente.
- Enseñar uso seguro de dispositivos de asistencia para reducir riesgo de caída durante recuperación.
Conceptos Relacionados
- sistema neurológico: anatomía cerebrovascular
- tratamiento agudo de ACV isquémico y prevención secundaria: ventanas detalladas de reperfusión, cribado de contraindicaciones y vía de prevención postaguda.
- manejo agudo del ACV hemorrágico y control de ICP: control de fuente de sangrado, estabilización centrada en ICP y vía de escalamiento neuroquirúrgico.
- reconocimiento de trastornos neurológicos comunes y cuidados prioritarios: marcos de valoración neurológica
- anticoagulantes: prevención de recurrencia embólica; contraindicados durante fase aguda
- antihipertensivos: manejo de hipertensión como factor de riesgo principal
- valoración y manejo de la hipertensión: prevención de ACV hemorrágico
- sistema cardiovascular: fibrilación auricular como fuente embólica
- prevención de caídas: manejo del riesgo de caídas post-ACV
Autoevaluación
- Un paciente llega a urgencias con debilidad súbita del brazo derecho y dificultad del habla; “último momento bien conocido” hace 2 horas. La CT es negativa para hemorragia. ¿Qué medicamento puede administrarse y cuál es la consideración crítica de tiempo?
- Un paciente con ACV hemorrágico que estaba neurológicamente estable se vuelve súbitamente letárgico, con bradicardia e hipertensión severa. ¿Qué complicación sugieren estos hallazgos y cuál es la intervención prioritaria?
- Una enfermera valora a un paciente post-ACV y nota tos durante la comida. ¿A qué complicación está en riesgo el paciente y cuál acción de enfermería es la más apropiada?