Estadificación de Lesión por Presión y Valoración de Riesgo
Puntos Clave
- Las lesiones por presión resultan de daño tisular isquémico causado por presión, fricción y cizallamiento.
- El riesgo aumenta con exposición a humedad, movilidad alterada, cognición reducida y mala nutrición o hidratación.
- La Escala de Braden estandariza la estratificación de riesgo; puntuaciones más bajas indican mayor riesgo de lesión.
- La estadificación precisa (I-IV, tejido profundo, no estadificable) guía la urgencia de intervención y la monitorización.
- La compresión severa sostenida puede producir lesión tisular clínicamente relevante con rapidez, a veces dentro de aproximadamente 1 hora.
- Las lesiones por presión se tratan como eventos de seguridad prevenibles, por lo que la prevención temprana y la documentación precisa del estadio son críticas.
- Las poblaciones de cuidados críticos tienen alta carga de lesiones por presión, con tasas de desarrollo en UCI reportadas comúnmente alrededor de 8%-23% en cohortes hospitalizadas.
- Las superficies de soporte de cama inteligente (por ejemplo redistribución de presión y control de microclima) pueden reducir carga tisular sostenida y riesgo de deterioro relacionado con humedad.
Fisiopatología
La lesión por presión se desarrolla cuando una fuerza sostenida comprime tejido blando entre superficies externas y prominencias óseas, reduciendo flujo sanguíneo y linfático. La isquemia lleva a inflamación, edema, necrosis y posible ulceración.
Las lesiones por presión comúnmente se desarrollan en sacro, talones, isquiones y cóccix, donde la presión sobre prominencias óseas es mayor.
La fricción y el cizallamiento empeoran la lesión al dañar piel superficial y estructuras vasculares profundas. Un mecanismo común de cizallamiento es deslizarse hacia abajo en la cama, donde la piel permanece fija contra la ropa de cama mientras el tejido profundo se mueve con el hueso, estirando y desgarrando lechos capilares. El cizallamiento también puede doblar u ocluir vasos lo suficiente para crear trombosis local y circulación tisular alterada.
El lenguaje actual de estadificación usa el término lesión por presión en lugar de úlcera por presión porque el daño tisular puede existir antes de que sea visible una úlcera abierta.
Clasificación
- Estadio I: Piel intacta con eritema localizado no blanqueable sobre área de presión prolongada.
- Estadio II: Pérdida cutánea de espesor parcial con dermis expuesta; herida abierta superficial o patrón de ampolla intacta/rota con lecho húmedo rojo/rosado viable y sin esfacelo/escara visibles ni estructuras tisulares profundas visibles.
- Regla de exclusión de estadio II: No usar estadio II para etiquetar patrones de daño cutáneo asociado a humedad (por ejemplo IAD/ITD/MARSI) o lesiones cutáneas traumáticas (por ejemplo desgarros cutáneos, quemaduras, abrasiones).
- Estadio III: Pérdida tisular de espesor total con adiposo visible; sin cartílago, tendón, ligamento, músculo ni hueso expuestos.
- Estadio IV: Pérdida de espesor total con destrucción tisular extensa y fascia, tendón, ligamento, músculo, cartílago o hueso expuestos o palpables; puede haber esfacelo/escara y socavamiento/tunelización con el mayor riesgo de infección y osteomielitis.
- No estadificable: Pérdida de espesor total con profundidad real oculta por esfacelo o escara; el estadio puede pasar a III/IV tras desbridamiento apropiado.
- Lesión por presión de tejido profundo: Decoloración persistente no blanqueable rojo oscuro/granate/púrpura (piel intacta o no intacta) o ampolla con sangre por presión y cizallamiento intensos/prolongados; cambios de dolor/temperatura pueden preceder la decoloración visible.
- Lesión por presión de membrana mucosa: Lesión asociada a dispositivo en membranas mucosas; estas lesiones no se estadifican porque la anatomía mucosa difiere de los supuestos de estadificación cutánea.
- Lesión por presión relacionada con dispositivo médico (MDRPI): El patrón suele conformarse a la huella del dispositivo y debe estadificarse con el sistema estándar.
- Modificadores de estadio: Puede haber socavamiento y tunelización en lesiones profundas; epíbole (bordes enrollados de la herida) puede impedir cierre; la carga de esfacelo/escara puede ocultar la profundidad real.
- Patrón de úlcera terminal de Kennedy: Lesión por presión terminal sacra de progresión rápida cerca de la muerte, con forma frecuente de pera/mariposa/herradura, bordes irregulares y progresión de color rojo oscuro/amarillo/negro/púrpura.
Valoración de Enfermería
Enfoque NCLEX
Prioriza reconocimiento de riesgo y precisión de estadificación, luego ajusta intensidad de prevención o escalamiento a los hallazgos.
- Valora exposición a humedad, movilidad, percepción sensorial, nutrición, cognición y fricción/cizallamiento.
- Valora contribuyentes como debilidad, pérdida sensorial relacionada con ACV, incontinencia frecuente e ingesta reducida que aceleran riesgo de lesión por presión.
- En vías de UCI, incluye edema por sobrecarga de líquidos y mala nutrición como contribuyentes adicionales de alto riesgo para deterioro tisular.
- Incluye contribuyentes de alto riesgo durante tamizaje: edad avanzada, mala higiene, fracturas/trauma con inmovilidad, diabetes, inmunosupresión, exposición a corticosteroides, disfunción orgánica, antecedente de lesión por presión, fiebre, extremos de peso corporal, enfermedad terminal/trayectoria de fin de vida y disfunción microvascular.
- Reconoce riesgo elevado en poblaciones de quirófano y cuidados críticos donde la inestabilidad hemodinámica, la terapia vasoactiva y múltiples dispositivos médicos aumentan la carga de presión y perfusión.
- Usa la Pressure Injury Staging And Risk Assessment al ingreso y en puntos programados de reevaluación.
- Documenta lesión cutánea presente al ingreso y estadifica claramente hallazgos basales para distinguir lesión preexistente de progresión adquirida en el hospital.
- Evalúa respuesta de blanqueamiento y cambios persistentes no blanqueables sobre prominencias óseas.
- Cuando la estadificación sea incierta, documenta primero características objetivas de la herida y escala para confirmación de estadio en lugar de asignar un estadio especulativo.
- Distingue hiperemia transitoria esperada de señales persistentes de lesión; tras exposición prolongada a presión (por ejemplo >=2 horas), calor/enrojecimiento que no se resuelve en aproximadamente 60-90 minutos después del reposicionamiento debe motivar escalamiento.
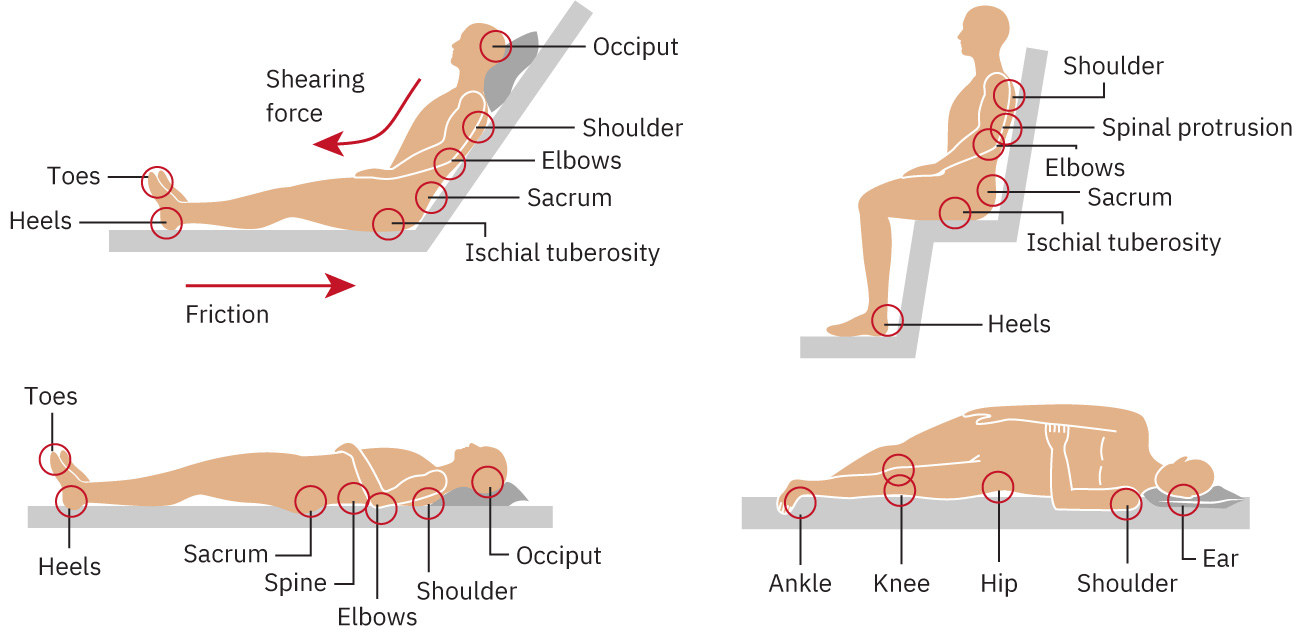 Illustration reference: OpenStax Medical-Surgical Nursing Ch.28.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.28.3.
- En piel con pigmentación oscura, agrega tamizaje basado en señales para riesgo de estadio 1:
- dolor o sensibilidad comparado con piel cercana
- cambio de firmeza o blandura
- cambio de temperatura local
- cambio de color relativo al tejido circundante
- En lesión de estadio 2, valora pérdida dérmica superficial abierta o patrón de ampolla intacta/rota con posible dolor, edema o decoloración.
- En lesión de estadio 3/4, valora drenaje purulento, necrosis, señales de fiebre/infección, socavamiento y tunelización.
- Valora características de esfacelo/escara porque la profundidad puede quedar oculta hasta retirar tejido no viable.
- En sospecha de lesión de tejido profundo, monitoriza evolución rápida de profundidad reconociendo que algunas áreas pueden resolverse sin pérdida tisular.
- No reclasifiques lesiones traumáticas, neuropáticas, dermatológicas o vasculares como lesión por presión de tejido profundo sin evidencia de presión/cizallamiento.
- Incluye marcadores nutricionales (por ejemplo albúmina baja) cuando se sospeche riesgo de cicatrización retardada.
- Evalúa barreras de nutrición/perfusión como hipoproteinemia, balance nitrogenado negativo, deshidratación, edema y deficiencia de vitamina C cuando exista progresión de estadio o cicatrización retardada.
- Sigue tendencia de estadio, características del lecho de la herida y cambios del tejido circundante para detectar progresión.
Intervenciones de Enfermería
- Implementa paquetes preventivos individualizados según nivel de riesgo Braden.
- Reposiciona regularmente, descarga puntos de presión y reduce fricción/cizallamiento durante transferencias.
- Para pacientes inmovilizados, usa giro programado (comúnmente al menos cada 2 horas) y reevalúa tolerancia/respuesta cutánea.
- Si un paciente crítico no está hemodinámicamente estable para tolerar giros completos, escala con prontitud y usa estrategias alternativas de descarga/protección según protocolo.
- Usa reposicionamiento asistido con sábana de arrastre (a menudo con dos personas) para reducir cizallamiento y fricción.
- Mantén elevación de cabecera alrededor de 30 grados o menos cuando sea clínicamente factible para reducir cizallamiento sacro.
- Mantén ropa de cama limpia, seca y sin arrugas para reducir fricción y lesión relacionada con humedad.
- Mantén piel limpia y seca; usa protección de barrera para humedad asociada a incontinencia.
- Aplica apósitos profilácticos en áreas seleccionadas de alto riesgo de presión cuando esté indicado/respaldado por política.
- Tras exposición a incontinencia o secreciones, limpia de inmediato y usa almohadillas absorbentes/productos de barrera para limitar riesgo de maceración y excoriación.
- Usa dispositivos de descarga de presión que mantengan forma bajo peso corporal (por ejemplo cuñas de espuma, interfaces de gel, botas de reducción de presión) y evita cojines en anillo/dona que pueden empeorar congestión venosa alrededor del tejido.
- Usa funciones disponibles de superficie de cama inteligente (por ejemplo modos de redistribución de presión y controles de microclima) para complementar planes de giro/descarga.
- Escala con prontitud progresión de estadio, hallazgos tisulares inestables o signos de infección.
- Coordina ruta de desbridamiento cuando esfacelo/escara impidan estadificación precisa o progresión de cicatrización; sigue indicaciones de métodos químicos/mecánicos dentro del alcance de enfermería.
- Evita retiro rutinario de escara seca, adherente y calcánea en extremidades isquémicas salvo indicación del proveedor porque puede ser biológicamente protectora.
- Trata escara estable como tejido adherente, seco e íntegro sin fluctuación ni eritema; monitoriza estrechamente en lugar de ablandar/retirar de rutina.
- Escala sospecha de compromiso óseo en estadio 4 para evaluación urgente y planificación de manejo antimicrobiano.
- Trata lesiones por presión adquiridas en hospital o en empeoramiento como eventos de seguridad prevenibles que requieren revisión inmediata y cumplimiento de reporte de calidad según política institucional.
Problema de Seguridad en Estadificación
La estadificación inexacta retrasa el tratamiento; la prevención omitida puede progresar a eventos graves de daño reportable.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| topical-skin-protectants(Protectores cutáneos tópicos) | Cremas de barrera | Reducen riesgo de deterioro cutáneo asociado a humedad. |
| [analgesics] | Acetaminofén, opioides | Apoyan tolerancia al reposicionamiento y cuidado de heridas. |
Aplicación del Juicio Clínico
Escenario Clínico
Un paciente postrado en cama con incontinencia urinaria presenta nuevo eritema sacro no blanqueable y una puntuación Braden de 14.
- Reconocer indicios: Carga de humedad, límites de movilidad y puntuación de riesgo baja.
- Analizar indicios: El patrón es consistente con alto riesgo y desarrollo temprano de lesión por presión.
- Priorizar hipotesis: La prioridad inmediata es prevenir progresión de lesión tisular en etapa temprana.
- Generar soluciones: Intensificar descarga, control de humedad y frecuencia de reevaluación.
- Tomar accion: Iniciar paquete preventivo dirigido y documentar hallazgos específicos por estadio.
- Evaluar resultados: Los cambios cutáneos se estabilizan sin progresión a estadios más profundos.
Conceptos Relacionados
- Dominios de riesgo de la Escala de Braden e intervenciones guiadas por puntaje - Puntuación de riesgo por dominio y mapeo de intensidad preventiva.
- Sistema tegumentario - Vulnerabilidad basal de barrera y prioridades de cuidado cutáneo.
- Movilización y posicionamiento de pacientes - La técnica de posicionamiento afecta directamente cargas de presión y cizallamiento.
- Complicaciones de la inmovilidad - La inmovilidad amplifica riesgo y consecuencias de lesión por presión.
- Marco de clasificación de heridas - La lesión por presión es una clase de herida distinta con requisitos de estadificación.
- Factores de retraso en cicatrización y complicaciones - La progresión de estadio aumenta riesgo de cicatrización retardada.
Autoevaluación
- ¿Por qué una puntuación Braden menor cambia la intensidad preventiva?
- ¿Cómo difiere el eritema no blanqueable de la hiperemia transitoria por presión?
- ¿Qué factores de riesgo deben activar una reevaluación cutánea más frecuente?