Ictus Isquémico Tratamiento Agudo y Prevención Secundaria
Puntos Clave
- Alrededor de 87 por ciento de los ictus son isquémicos y requieren cuidado rápido enfocado en reperfusión.
- La CT de cráneo sin contraste inmediata diferencia ictus isquémico de ictus hemorrágico antes del uso de trombólisis.
- Las opciones de reperfusión incluyen trombolíticos IV (ventana de 3 a 4.5 horas) y trombectomía mecánica (casos seleccionados de vaso grande hasta 24 horas).
- El cuidado postagudo prioriza prevención de ictus recurrente, monitorización de complicaciones neurológicas y planificación de rehabilitación.
- En flujos agudos, la exposición reciente a anticoagulantes con INR elevado puede contraindicar trombólisis pese a elegibilidad por ventana de tiempo.
Fisiopatología
El ictus isquémico ocurre cuando la perfusión cerebral es interrumpida por oclusión intravascular en lugar de ruptura del vaso. Las oclusiones pueden formarse en vasos cerebrales (trombóticas) o embolizarse desde fuentes extracraneales/cardiacas.
Las categorías isquémicas mayores incluyen trombosis de gran arteria, trombosis de pequeño vaso (lacunar), embolia cardiogénica e ictus criptogénico. Las fuentes cardioembólicas comúnmente incluyen fibrilación auricular, enfermedad valvular, infarto de miocardio reciente y defectos estructurales seleccionados como foramen oval permeable.
El ataque isquémico transitorio (TIA) causa déficits tipo ictus que se resuelven sin infarto permanente, pero sigue siendo un evento de advertencia mayor porque el riesgo de ictus recurrente a corto plazo es alto.
Señales de Patrón Clínico
- Isquemia de vaso grande: Con frecuencia déficits súbitos severos (motores, sensoriales, del lenguaje, visuales, del equilibrio).
- Isquemia lacunar/de pequeño vaso: Frecuentemente déficits unilaterales más focales con compromiso de territorio funcional menor.
- Grupos de alarma comunes: Caída facial, debilidad unilateral de brazo/pierna, disartria/afasia, cambios visuales, ataxia, mareo/vértigo.
Valoración y Diagnóstico
Enfoque NCLEX
Primero identifica la hora de último estado normal conocido y activa la vía de ictus, luego confirma el tipo de ictus y la elegibilidad para reperfusión.
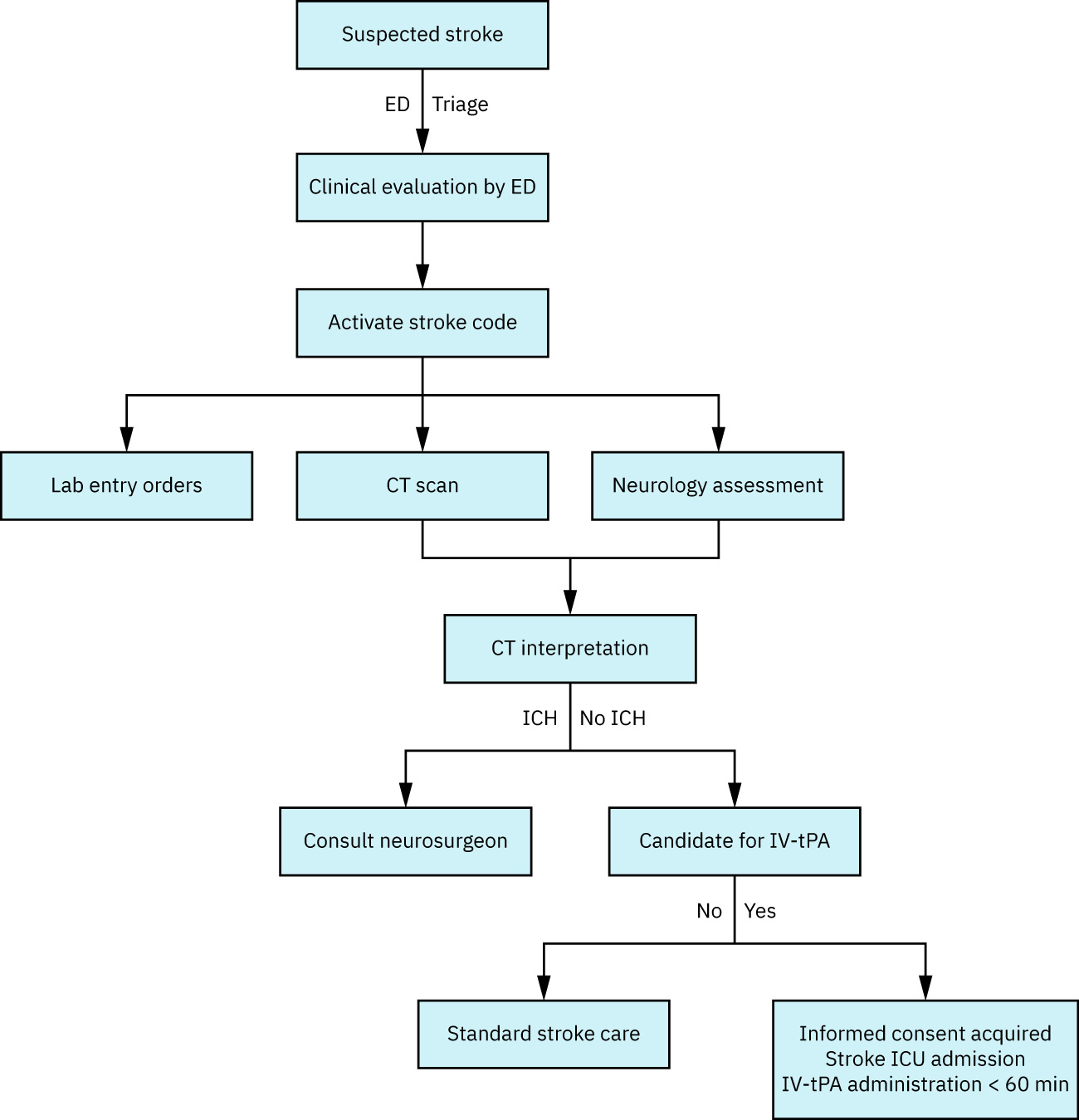 Illustration reference: OpenStax Fundamentals of Nursing Ch.8.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.8.1.
- Obtén de inmediato la hora de último estado normal conocido porque las ventanas de tratamiento dependen del tiempo.
- Realiza examen neurológico focal con puntuación NIHSS (un puntaje mayor indica mayor gravedad y peor tendencia pronóstica).
- Recoge historia focal de riesgo: hipertensión, diabetes, ictus/TIA previos, tabaquismo, hiperlipidemia, fibrilación auricular, uso de anticonceptivos orales e historia de enfermedad cardiaca.
- Mantén NPO a pacientes con sospecha de ictus hasta completar tamizaje validado de deglución.
- Usa una frecuencia estructurada temprana de neurocontroles después de la activación (por ejemplo reevaluación frecuente cada 15 minutos durante el periodo inicial de alto riesgo) según protocolo.
Estudio Diagnóstico
- Imagen de primera línea: STAT non-contrast head CT para excluir hemorragia.
- Caracterización del infarto: MRI con difusión puede definir lesión isquémica y penumbra.
- Estudios vasculares: CTA/MRA, angiografía o ultrasonido carotídeo para localizar estenosis/oclusión.
- Valoración cardioembólica: ECG/telemetría y ecocardiografía transtorácica/transesofágica.
- Estudios de laboratorio: CBC/BMP, situación de PT/INR/PTT/Xa, glucosa/A1C, perfil lipídico, ESR/CRP, D-dímero y pruebas tiroideas seleccionadas.
Intervenciones de Enfermería
- Activa la respuesta de emergencia por ictus según protocolo institucional.
- Mantén vía aérea y optimiza perfusión cerebral (alineación de cabeza/cuello, soporte de oxígeno según protocolo, neurocontroles/signos vitales frecuentes).
- Mantén estado NPO hasta confirmar seguridad de deglución.
- Establece acceso IV de gran calibre y obtén peso exacto para dosis trombolítica basada en peso.
- Prepara imagen urgente e intervenciones de reperfusión críticas por tiempo.
- Monitoriza estrechamente deterioro y complicaciones (déficits nuevos, edema cerebral, convulsión, transformación hemorrágica).
Terapias Médicas
Reperfusión
- Trombólisis IV: Alteplasa o tenecteplasa en pacientes elegibles tras excluir hemorragia.
- Ventana trombolítica: Generalmente dentro de 3 a 4.5 horas desde el último estado normal conocido.
- Trombectomía mecánica: Vía para oclusión de vaso grande, pacientes seleccionados hasta 24 horas desde el inicio.
Consideraciones Clave de Seguridad
- Tamiza contraindicaciones antes de trombolíticos (por ejemplo coagulopatía significativa, sangrado/cirugía mayor recientes, hipertensión severa no controlada, estados de riesgo de sangrado interno activo).
- Incluye verificaciones de situación de anticoagulación (por ejemplo INR elevado con exposición actual a warfarina) en el tamizaje de contraindicaciones trombolíticas.
- Después de trombólisis, monitoriza de cerca sangrado intracraneal y repite neuroimagen antes de iniciar terapia antiagregante/anticoagulante según protocolo.
- Las metas de presión arterial son específicas por etapa de tratamiento; inicialmente puede usarse una estrategia de hipertensión permisiva para apoyar perfusión de la penumbra.
Prevención Secundaria
- Inicia estrategia antiagregante (basada en aspirina, con vías seleccionadas de doble antiagregación según gravedad/situación del ictus).
- Usa terapia con estatina de alta intensidad cuando esté indicada para reducir riesgo aterosclerótico recurrente.
- Optimiza control de presión arterial, glucosa, lípidos y ritmo.
- Coordina rehabilitación temprana y planificación con trabajo social cuando persistan déficits y el destino de alta (hogar vs rehabilitación) sea incierto.
- Refuerza modificación de factores de riesgo: cese de tabaquismo, actividad física, manejo de peso, dieta saludable y manejo de apnea del sueño.
Aplicación del Juicio Clínico
Escenario Clínico
Un paciente hospitalizado desarrolla caída facial izquierda aguda, habla arrastrada y debilidad del brazo izquierdo durante la valoración matutina.
- Reconocer indicios: Nuevos déficits neurológicos focales consistentes con señales de alarma de ictus agudo.
- Analizar indicios: Los hallazgos sugieren probable ACV isquémico agudo que requiere confirmación inmediata de tipo y tamizaje para reperfusión.
- Priorizar hipotesis: Preservar tejido cerebral viable minimizando retrasos puerta-imagen y puerta-tratamiento.
- Generar soluciones: Activar equipo de ictus, mantener NPO, optimizar oxigenación/perfusión y acelerar flujo CT/NIHSS.
- Tomar accion: Implementar intervenciones de emergencia guiadas por protocolo, obtener acceso IV/peso y preparar vía trombolítica o de trombectomía.
- Evaluar resultados: La reperfusión se inicia dentro de la ventana objetivo, el deterioro neurológico se limita y el plan preventivo inicia temprano.
Conceptos Relacionados
- Ictus - Marco amplio de ACV que incluye diferenciación isquémica y hemorrágica.
- Valoración y manejo de la hipertensión - Principal factor de riesgo modificable para ictus inicial y recurrente.
- Anticoagulantes - Situación de prevención cardioembólica y planificación terapéutica postaguda.
- Disfagia - Tamizaje de riesgo de aspiración y vía de seguridad de deglución en cuidado de ictus agudo.
Autoevaluación
- ¿Por qué la hora de último estado normal conocido es el primer dato prioritario en sospecha de ictus isquémico?
- ¿Qué hallazgos determinan si la trombólisis es segura y apropiada?
- ¿Cómo difiere la hipertensión permisiva de las metas crónicas rutinarias de presión arterial?