Sistema vascular periferico y patrones de insuficiencia
Puntos clave
- El sistema vascular periferico incluye arterias, venas, arteriolas, venulas y redes capilares que mantienen la perfusion tisular.
- El sistema vascular periferico apoya la homeostasis de todo el cuerpo al distribuir oxigeno/nutrientes y eliminar desechos metabolicos.
- La arterioesclerosis se refiere a engrosamiento y rigidez de la pared arterial, mientras que la aterosclerosis se refiere a acumulacion inflamatoria de placa (a menudo rica en LDL) dentro de las paredes arteriales.
- La insuficiencia arterial y la insuficiencia venosa se presentan con patrones distintos de dolor, piel, pulso y edema.
- La claudicacion intermitente es un indicio clave de enfermedad arterial periferica (PAD) y debe activar seguimiento vascular enfocado.
- El descenso agudo de perfusion de una extremidad se tamiza con los hallazgos 6 P: pain, paralysis, paresthesia, pulselessness, pallor y poikilothermia.
- El PAD con isquemia persistente puede progresar a heridas que no cicatrizan, riesgo de amputacion y mayor riesgo de infarto de miocardio y ictus.
- La insuficiencia venosa cronica refleja retorno venoso inefectivo de extremidades inferiores con acumulacion dependiente que comunmente empeora durante el dia.
- La carga de insuficiencia venosa es mayor en adultos mayores, personas con obesidad y mujeres.
- La carga de PAD es alta a nivel global y aumenta con mayor edad, exposicion al tabaquismo, diabetes y enfermedad cardiovascular coexistente.
Fisiopatologia
Los vasos perifericos distribuyen oxigeno, nutrientes, hormonas y capacidad de regulacion termica a los tejidos mientras retornan sangre desoxigenada y desechos metabolicos a la circulacion central. La dinamica de flujo depende del tono vascular, la funcion valvular y los gradientes de presion.
El flujo sistemico sigue una via vascular ordenada: aorta → arterias → arteriolas → capilares → venulas → venas. Esta secuencia enmarca la interpretacion a la cabecera de donde es mas probable que ocurra perdida de perfusion o falla del retorno venoso.
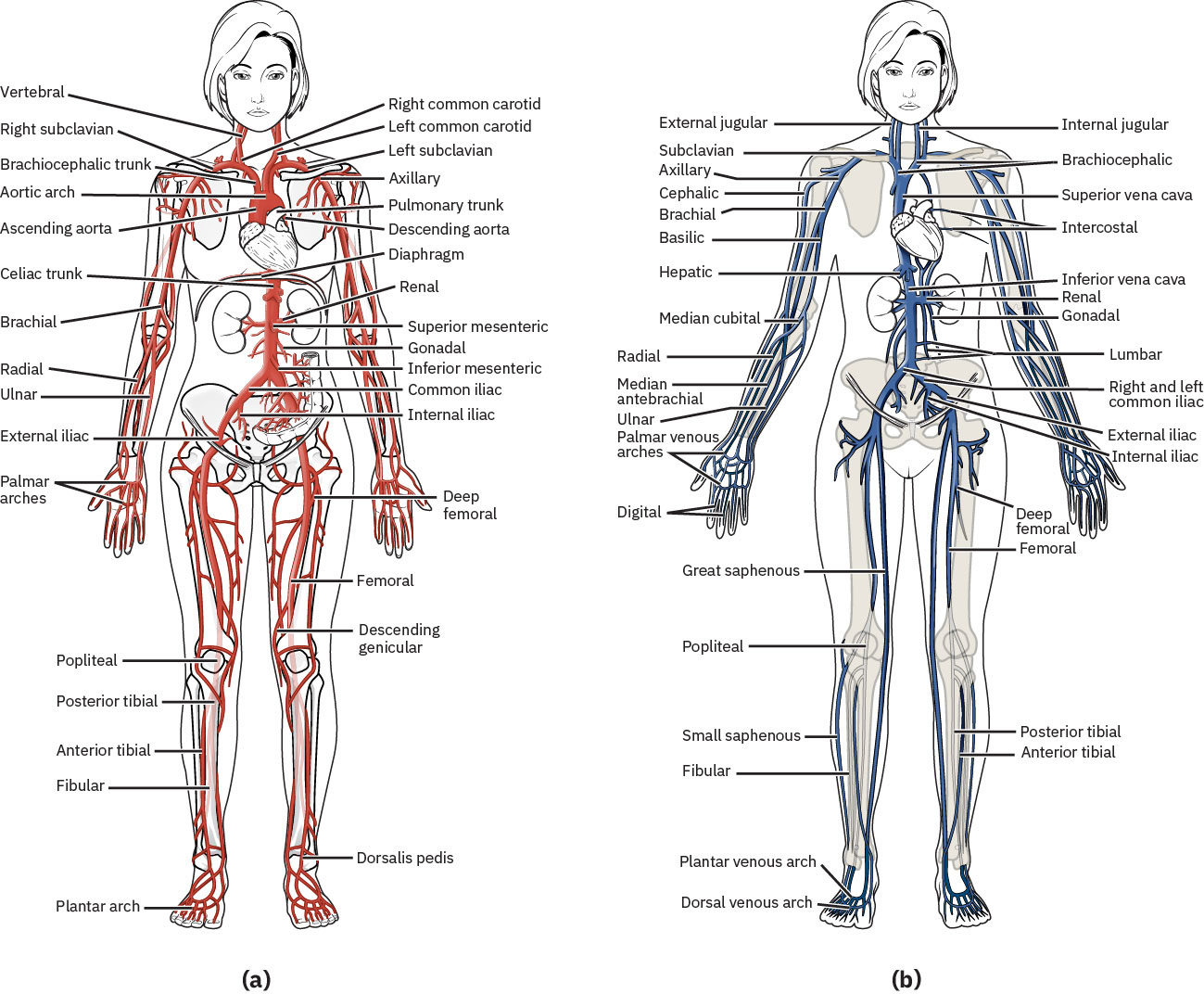 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
La enfermedad arterial periferica (PAD) afecta con mayor frecuencia arterias de extremidades inferiores, donde el estrechamiento aterosclerotico progresivo reduce la entrega de sangre oxigenada durante el esfuerzo y puede progresar a lesion tisular isquemica. La estenosis de arteria carotida es un patron vascular oclusivo de alto rendimiento porque la hipoperfusion cerebral y el riesgo embolico aumentan la probabilidad de ictus; el estrechamiento carotideo clinicamente significativo tambien es marcador de enfermedad arterial sistemica mas amplia. Tanto hombres como mujeres mayores de 60 anos se ven afectados por PAD, y la coexistencia de CAD, enfermedad aortica o enfermedad carotidea debe aumentar la sospecha de compromiso arterial periferico.
Los procesos oclusivos (como placa o trombo) y la desregulacion funcional (vasoconstriccion o vasodilatacion anormal) pueden ambos reducir la perfusion efectiva y producir lesion isquemica. Arterioesclerosis y aterosclerosis suelen coexistir; la rigidez arterial reduce adaptabilidad vascular, y la progresion de placa estrecha mas el lumen y empeora el flujo. Cuando se identifica enfermedad carotidea, debe considerarse carga concomitante de enfermedad aortica y de arteria renal durante la estratificacion de riesgo y la planificacion de seguimiento.
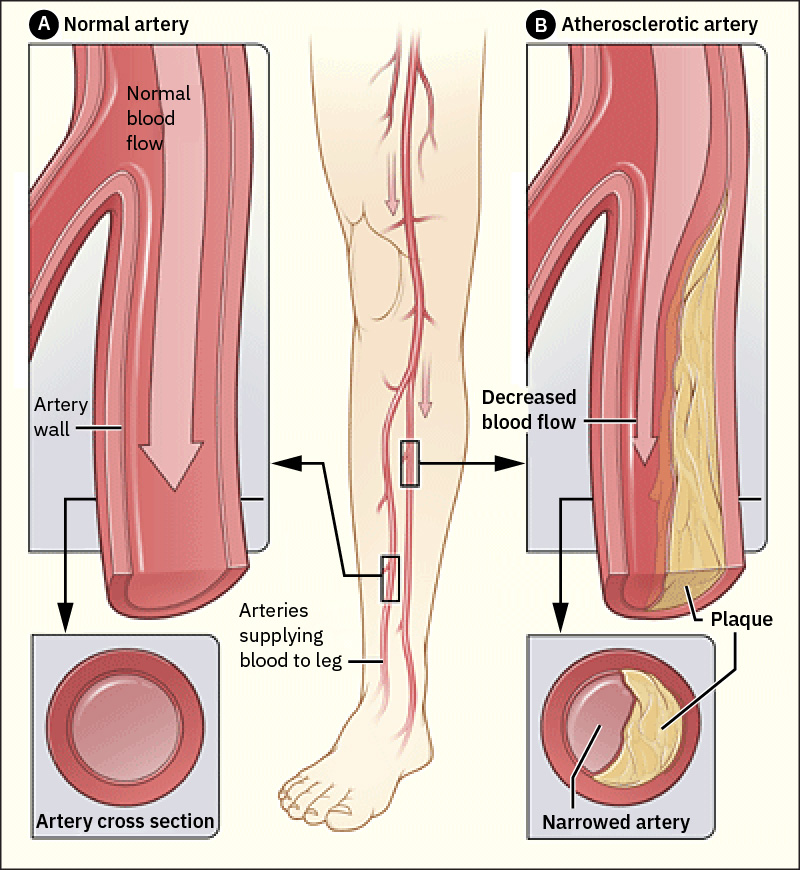 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
La disfuncion vascular periferica tambien afecta otros dominios de cuidado, incluidos trayectoria de cicatrizacion de heridas, riesgo perioperatorio y planes de manejo de enfermedad cronica.
Las arterias son vasos elastico-musculares lisos que se expanden durante sistole y recuperan en diastole; esta transmision de onda de presion es lo que se palpa como pulso periferico. Las arterias tambien apoyan entrega de nutrientes/hormonas y termorregulacion ademas del transporte de oxigeno.
Las arteriolas son un sitio mayor de resistencia y estan estrictamente controladas por senalizacion simpatica y mediadores vasoactivos. Los efectos catecolaminergicos y mediadores circulantes/locales (por ejemplo angiotensina II y prostaglandinas) alteran el diametro arteriolar y por tanto la distribucion de perfusion tisular.
Las venas son vasos de pared delgada, baja presion y alta capacitancia que dependen de contraccion muscular esqueletica y cambios de presion respiratoria para mover sangre hacia el corazon. Las valvulas venosas intraluminales ayudan a mantener flujo unidireccional y limitar acumulacion retrograda. Cuando disminuye la competencia valvular, el reflujo venoso puede impulsar acumulacion retrograda en la circulacion de extremidades inferiores y acelerar la progresion de sintomas de insuficiencia venosa cronica.
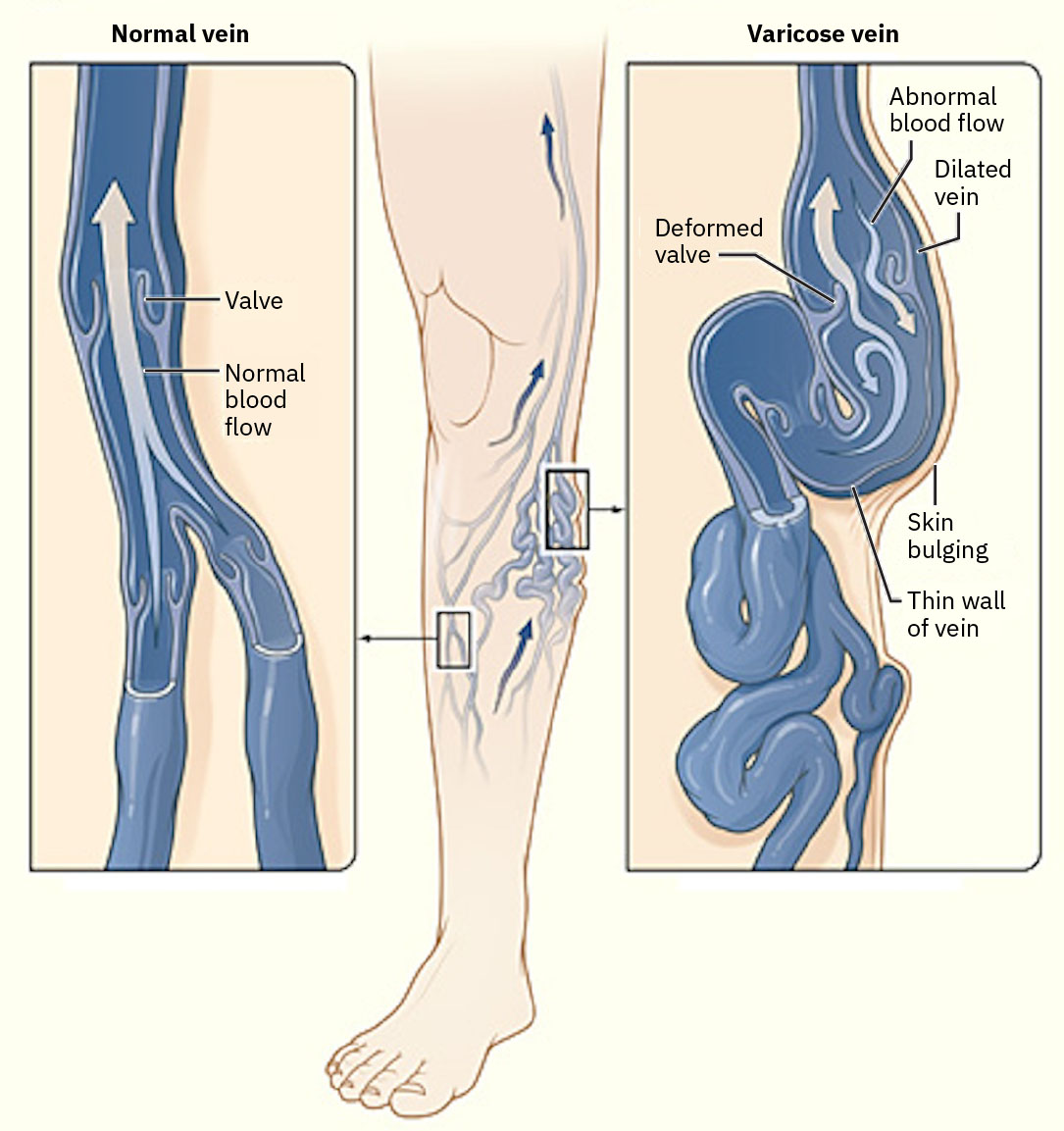 Illustration reference: OpenStax Medical-Surgical Nursing Ch.12.7.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.12.7.
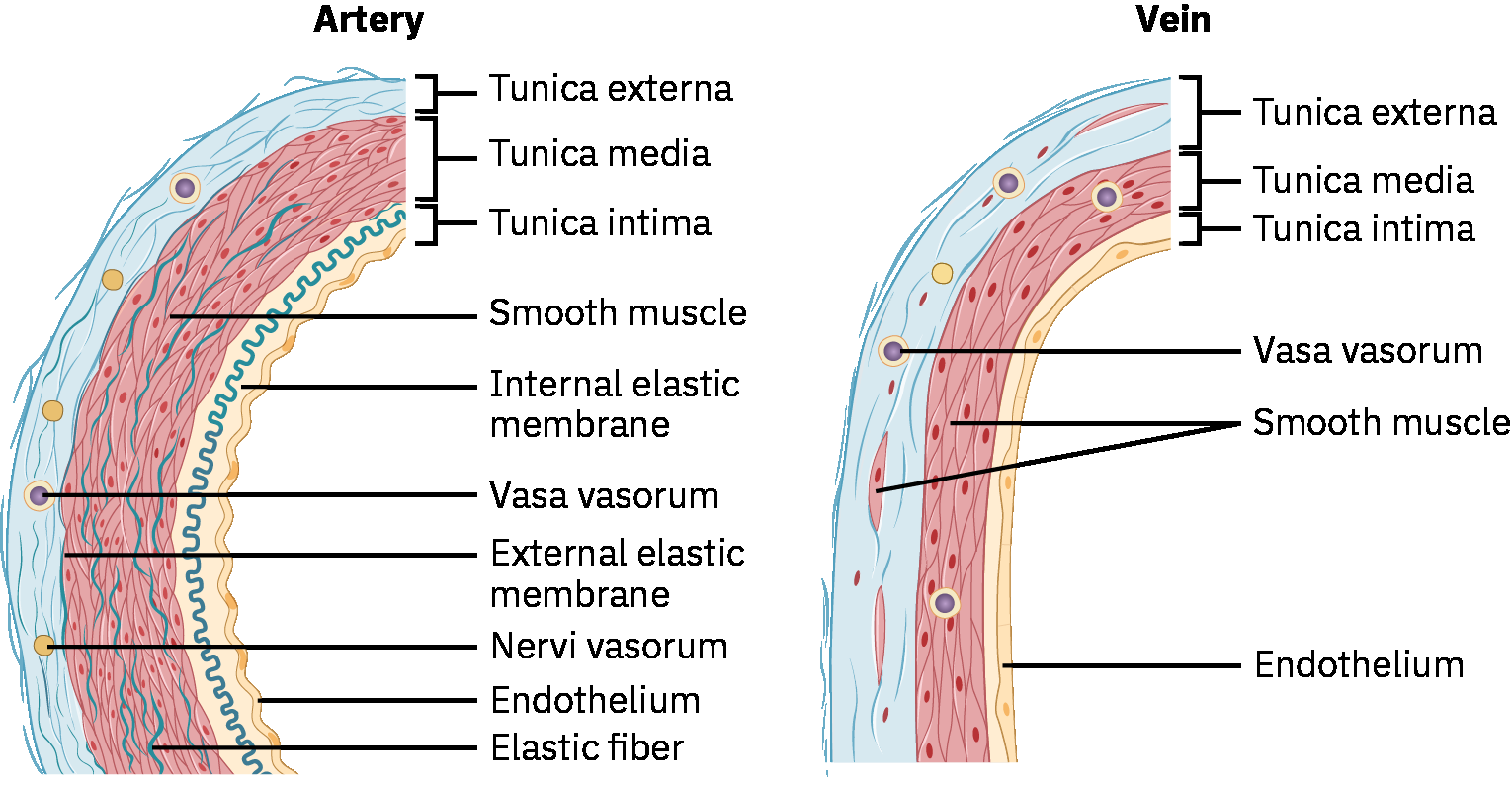 Illustration reference: OpenStax Pharmacology Ch.18.1.
Illustration reference: OpenStax Pharmacology Ch.18.1.
Las venulas proporcionan la transicion desde intercambio capilar al retorno venoso. Las venulas poscapilares son altamente reactivas a la inflamacion y permiten salida de proteinas plasmaticas y leucocitos durante respuestas inflamatorias o infecciosas.
La circulacion pulmonar es una excepcion importante a los patrones habituales de contenido de oxigeno: la arteria pulmonar lleva sangre desoxigenada a los pulmones y las venas pulmonares devuelven sangre oxigenada al corazon.
Clasificacion
- Clases de vasos: Arterias/arteriolas para flujo oxigenado hacia adelante, capilares para intercambio y venulas/venas para flujo de retorno.
- Clases de trastornos: Trastornos oclusivos versus trastornos vasculares funcionales.
- Clases de patron de insuficiencia: Insuficiencia arterial e insuficiencia venosa.
- Ejemplos oclusivos comunes: Aterosclerosis, enfermedad de Buerger, enfermedad de arteria carotida, DVT y patrones de obstruccion de salida relacionados con linfedema.
- Ejemplos funcionales comunes: Insuficiencia venosa cronica, fenomeno de Raynaud y venas varicosas.
- Grupos comunes de trastornos en valoracion periferica: Dermatitis por estasis venosa, vasculitis, PAD e insuficiencia venosa-arterial mixta.
Valoracion de enfermeria
Enfoque NCLEX
Compare hallazgos bilaterales de extremidades inferiores y haga tendencia de patrones de dolor por esfuerzo en lugar de depender de un solo indicio aislado.
- Evalue dolor en pantorrilla/muslo/gluteo por esfuerzo que se alivia con reposo (patron de claudicacion intermitente).
- Evalue patrones de temperatura, color, distribucion de edema, textura cutanea y localizacion de ulcera.
- Evalue grupos mas amplios de anomalias perifericas, incluidos edema, cambios tipo celulitis, asimetria de temperatura, cambio de color, pulsos reducidos y ulceracion.
- Si los hallazgos perifericos coexisten con sintomas inflamatorios sistemicos (fatiga, fiebre, dolores difusos, perdida de apetito/peso), considere escalamiento por patron de vasculitis.
- Evalue calidad y simetria del pulso periferico con atencion enfocada a hallazgos unilaterales disminuidos.
- Evalue isquemia aguda severa con hallazgos 6 P y escale rapidamente cuando esten presentes.
- Evalue dolor unilateral nuevo de pantorrilla/muslo/gluteo por esfuerzo que se alivia con reposo como isquemia de patron de claudicacion y haga tendencia de severidad/distancia al inicio con el tiempo.
- Aclare si el dolor de pierna por esfuerzo es intermitente y se alivia con reposo versus persistente en reposo, porque la progresion hacia dolor en reposo sugiere isquemia en empeoramiento.
- Evalue factores de riesgo como antecedente de tabaquismo, hipertension, dislipidemia, inflamacion sistemica, mayor edad, diabetes, lesion/trauma arterial previo y limitacion de actividad.
- Incluya tamizaje de patrones de estilo de vida para exposicion al tabaco, dieta dominante en grasa saturada e inactividad fisica porque estos factores aceleran la progresion vascular mediada por placa.
- Evalue contribuyentes de insuficiencia venosa como DVT previo, venas varicosas, obesidad, antecedente de embarazo y exposicion a sedestacion o bipedestacion prolongadas.
- Evalue manifestaciones cruzadas por sistema de perfusion reducida, incluidas angina, sintomas tipo TIA/ictus, diuresis reducida, cicatrizacion retrasada de heridas y cambios visuales.
- Evalue cambios troficos de piel como perdida de vello en extremidades inferiores, unas fragiles o engrosadas y ulceras no cicatrizantes en dedos/pies.
- Evalue hallazgos de insuficiencia arterial, incluidos temperatura fria, color palido, dolor por esfuerzo y patrones de ulcera isquemica; monitorice de cerca tejido necrotico negro como indicio de amenaza de extremidad.
- Evalue cambios de color cutaneo en patron arterial (palidez con elevacion y color rojizo/oscuro en dependencia) y relleno capilar retrasado mas alla de tres segundos.
- Evalue hallazgos de patron venoso, incluidos edema progresivo de tobillo/pierna baja, pesadez o dolor en pierna, prurito, piel oscura/decolorada, cambios de estasis marrones gruesos, textura seca o escamosa, venas superficiales tortuosas y desarrollo de ulcera venosa exudativa en enfermedad severa.
- La molestia de insuficiencia venosa comunmente empeora con bipedestacion prolongada y puede aliviarse con reposo/elevacion; incluya este patron posicional en el triaje de sintomas.
- En enfermedad venosa cronica, documente cambios ungueales (por ejemplo apariencia de unas engrosadas, decoloradas o con lecho elevado) junto con hallazgos de piel/vello.
- Diferencie patrones termicos: piel fria/humeda de extremidad inferior apoya insuficiencia arterial, mientras que tobillos tibios con edema apoyan insuficiencia venosa.
- Diferencie patrones de ulcera: las ulceras arteriales suelen ser dolorosas, distales (dedos/pies), redondas/lisas, secas o con escara negra dominante y asociadas a pulsos debiles/ausentes; las ulceras venosas suelen ser de tobillo medial/pierna baja, irregulares con drenaje/esfacelo y asociadas a edema y pulsos preservados.
- En triaje de ulcera de pierna baja, observe indicios de localizacion: las ulceras venosas suelen agruparse en el area “gaiter” de pantorrilla/tobillo medial, mientras que las ulceras arteriales son mas comunes en dedos/puntos de presion de tobillo.
- Las ulceras por estasis venosa suelen aparecer en regiones distales mediales o laterales de pierna baja y pueden ser lesiones perilesionales superficiales, irregulares, marron-amarillas y minimamente dolorosas.
- El tejido perilesional amarillo en lechos de ulcera venosa puede indicar carga necrotica/esfacelada y debe seguirse en la documentacion de estado de herida.
- Mapee localizacion del dolor al territorio arterial probable cuando sea posible (por ejemplo distribucion muslo/gluteo/aortoiliaca, distribucion pantorrilla/femoropoplitea, distribucion pie/tibial-peronea).
- Trate edema como signo y no como diagnostico aislado; edema unilateral asimetrico debe aumentar preocupacion por trombosis venosa local.
Indicios de pruebas diagnosticas
- Revise perfil lipidico y marcadores inflamatorios (por ejemplo proteina C reactiva) en interpretacion global de riesgo aterosclerotico.
- Anticipe ultrasonido Doppler para identificar estrechamiento arterial y reduccion de flujo en extremidades afectadas.
- Anticipe mediciones segmentarias de presion para localizar estrechamiento arterial comparando presiones entre niveles de muslo, pantorrilla y tobillo.
- Anticipe prueba de indice tobillo-brazo (ABI); valores ABI mas bajos apoyan perfusion arterial reducida de extremidades inferiores.
- Los protocolos de ABI con ejercicio pueden comparar presiones brazo-pierna en reposo y despues de caminata graduada en cinta; la caida de presion posactividad con sintomas de claudicacion apoya diagnostico de limitacion de flujo.
- Anticipe ultrasonido carotideo cuando se sospeche limitacion de flujo carotideo.
- En vias de enfermedad carotidea, hallazgos de velocidad duplex con estenosis mayor de alrededor de 50% suelen activar planificacion de tratamiento farmacologico o procedimental.
- La estenosis carotidea menor de alrededor de 50% suele manejarse con monitorizacion medica, mientras que la enfermedad de mayor grado se evalua para candidatura de revascularizacion.
- Anticipe angiografia coronaria o angiografia por CT coronaria cuando se necesite valorar carga de placa/estenosis coronaria.
- Anticipe estudios de flujo venoso por Doppler/ultrasonido para evaluar direccionalidad venosa y patrones de reflujo; anticipe venografia con contraste cuando se requiera localizacion mas detallada de segmentos venosos restringidos.
- Anticipe flujo de trabajo ABI comparando presion braquial con presiones de tobillo dorsalis pedis/posterior tibial; la precision depende de tecnica correcta de manguito/sonda.
- Para estratificacion de carga de enfermedad, haga tendencia de elevacion lipidica y patrones de hemoglobina A1C porque la hiperlipidemia y la carga de diabetes suelen coexistir con progresion de PAD/PVD.
Intervenciones de enfermeria
- Escale de inmediato signos de preocupacion isquemica aguda o tromboembolica.
- Refuerce modificacion de factores de riesgo, incluido cese de tabaco, progresion de actividad y adherencia al seguimiento.
- Use metas estructuradas de prevencion secundaria cuando se indiquen en enfermedad vascular avanzada (por ejemplo LDL por debajo de alrededor de 70 mg/dL, A1C por debajo de alrededor de 7% y tendencias controladas de presion arterial).
- Ensene progresion de terapia de caminata prescrita (caminar hasta umbral de dolor, descansar y luego reanudar) para apoyar desarrollo de circulacion colateral.
- Coordine diagnosticos vasculares indicados y reevaluacion estructurada para progresion de sintomas.
- Refuerce nutricion cardioprotectora, control de presion arterial, manejo lipidico, optimizacion de peso y control de glucosa en diabetes.
- Ensene a pacientes que sintomas nuevos o en empeoramiento requieren notificacion inmediata al proveedor.
- Ensene estrategias de proteccion de extremidad: evitar ropa constrictiva y cruce de piernas; guiar posicion de piernas segun estado de perfusion y edema (incluida posicion dependiente para apoyo de flujo arterial y evitar elevacion por encima del nivel del corazon cuando coexistan preocupaciones de edema/perfusion).
- Refuerce inspeccion diaria de pie y piel con reporte oportuno de lesion o deterioro no cicatrizante.
- Despues de procedimientos de revascularizacion, monitorice integridad del sitio quirurgico y pulsos distales; reporte de inmediato perfusion disminuida, posible compromiso del bypass o sospecha de ruptura del bypass.
- En vias de enfermedad carotidea, la candidatura para CEA comunmente incluye estenosis sintomatica alrededor de 50-99% y estenosis severa asintomatica seleccionada alrededor de 70-99% segun criterios del equipo vascular.
- Refuerce estrategias de retorno venoso: uso consistente de medias de compresion graduada correctamente ajustadas, elevacion programada de piernas por encima del nivel del corazon, ejercicios de activacion muscular de pantorrilla y evitacion de inmovilidad prolongada.
- Ante sospecha de patrones de ulcera arterial, evite compresion hasta que ABI o prueba equivalente de perfusion confirme flujo arterial seguro.
- Para insuficiencia venosa cronica, instruya cambios de posicion frecuentes y evitacion de bipedestacion prolongada; cuando empeore el edema, refuerce elevacion de piernas con almohadas e hidratacion para reducir riesgo de acumulacion.
- Coordine evaluacion para intervenciones venosas procedimentales (por ejemplo escleroterapia o ligadura/stripping venoso) cuando las medidas conservadoras de control sintomatico sean insuficientes.
- En enfermedad dolorosa de venas varicosas pese al cuidado conservador, escale para derivacion a cuidado de heridas o especialista vascular y discuta opciones procedimentales (por ejemplo stripping venoso) segun plan del equipo.
- Para patrones de dermatitis por estasis venosa, refuerce elevacion de extremidad, activacion muscular progresiva y planes prescritos de compresion estatica/medias mientras diferencia cambio cronico por estasis de celulitis bacteriana aguda.
- Para patrones de PAD, refuerce progresion de ejercicio supervisado, cese de tabaquismo, control de lipidos/factores de riesgo, adherencia a cuidado de heridas e inspeccion rutinaria de pies.
- En fases sintomaticas de claudicacion, ajuste deambulacion a tolerancia individual y evite sobreesfuerzo prolongado preservando metas del programa estructurado de caminata.
- Para cuidado de ulcera arterial, coordine curaciones y vias de desbridamiento indicadas y monitorice progresion de infeccion.
- En insuficiencia venosa-arterial mixta, use planificacion guiada por ABI, monitorice de cerca infeccion de herida y coordine vias de revascularizacion/especialista en heridas segun indicacion.
- En insuficiencia arterial severa no controlada medicamente, anticipe angiografia con posible reparacion endovascular o derivacion a bypass arterial.
Progresion con amenaza de extremidad
La insuficiencia progresiva no tratada puede llevar a isquemia critica, necrosis tisular, necesidad de desbridamiento/amputacion y perdida de funcion de extremidad.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [coronary-artery-disease] | Contextos de terapia con estatinas | Reduce carga de LDL y riesgo de progresion de placa. |
| [antiplatelets] | Contextos de terapia tipo aspirina | Reduce riesgo de trombosis en enfermedad arterial aterosclerotica. |
| [antihypertensives] | Contextos de control de presion arterial | Reduce estres arterial y complicaciones isquemicas secundarias. |
| [anticoagulants] | Contextos de terapia anticoagulante | Use vigilancia enfocada de sangrado y monitorice cambios de perfusion. |
| vasodilatadores | Contextos de terapia vasodilatadora | Monitorice respuesta de presion arterial y alivio sintomatico con tendencias de perfusion. |
| inhibidores de absorcion de colesterol | Contextos de clase ezetimibe | Apoya reduccion adicional de lipidos cuando no se alcanzan metas de LDL. |
| terapia trombolitica | Contextos de coagulo agudo de extremidad | Reservar para protocolos de obstruccion aguda con monitorizacion estrecha de sangrado y perfusion. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente reporta calambre en pantorrilla tras corta distancia de caminata que se resuelve con reposo; el pulso del pie derecho es mas debil y mas frio que el izquierdo.
- Reconocer indicios: Dolor unilateral por esfuerzo con asimetria de pulso y temperatura.
- Analizar indicios: El patron es consistente con insuficiencia arterial periferica.
- Priorizar hipotesis: La prioridad inmediata es prevenir progresion a isquemia critica.
- Generar soluciones: Iniciar seguimiento vascular enfocado y reforzar plan de reduccion de riesgo.
- Actuar: Escalar hallazgos y documentar comparacion bilateral de forma clara.
- Evaluar resultados: Se inicia sin demora estudio diagnostico y plan de tratamiento, y la progresion sintomatica no avanza a isquemia critica de extremidad.
Conceptos relacionados
- sistema cardiovascular - La funcion cardiaca central y el flujo periferico estan estrechamente vinculados.
- integridad de piel y tejido alterada - Vincula hallazgos de patron de perfusion con consecuencias de lesion tisular y cicatrizacion.
- valoracion y manejo de la hipertension - La carga cronica de presion y la progresion de lesion vascular se superponen con frecuencia.
- filtracion capilar - El intercambio microvascular determina entrega y depuracion a nivel tisular.
- sobrecarga de volumen de liquidos e hipervolemia - El estado de volumen influye en la carga de edema y hallazgos vasculares.
- valoracion de enfermeria cardiovascular y vascular periferica - Secuencia de valoracion y umbrales de escalamiento para cuidado a la cabecera.
Autoevaluacion
- Que caracteristicas distinguen mejor la insuficiencia arterial de la venosa a la cabecera?
- Por que es esencial la comparacion bilateral de pulso y piel en la valoracion vascular periferica?
- Cuando los sintomas de claudicacion intermitente deben activar escalamiento urgente de seguimiento?