Hipertensión Intracraneal y Aumento de la Presión Intracraneal
Puntos Clave
- La presión intracraneal en adultos comúnmente es alrededor de 7-15 mm Hg, con referencias más amplias de cuidados críticos que suelen citar alrededor de 1-20 mm Hg; la presión sostenida por encima de alrededor de 20-25 mm Hg generalmente activa escalamiento terapéutico.
- El cráneo es un compartimento de volumen fijo; aumentos en tejido cerebral, sangre, LCR o masa patológica añadida pueden elevar la presión intracraneal.
- La hipertensión intracraneal puede progresar a aumento sintomático de PIC con deterioro neurológico.
- La progresión de alto riesgo incluye edema cerebral, convulsiones y herniación cerebral.
- La tríada de Cushing (presión de pulso amplia, bradicardia, respiraciones irregulares) es una señal tardía de deterioro de alta agudeza.
- Las acciones prioritarias al lado de la cama incluyen reconocimiento rápido, elevación de cabecera (alrededor de 30 grados), alineación neutra del cuello y escalamiento urgente.
Fisiopatología
La dinámica de la presión intracraneal sigue la doctrina de Monro-Kellie (principio de volumen fijo): la bóveda craneal adulta está compuesta sobre todo por tejido cerebral con fracciones menores de sangre y líquido cefalorraquídeo (LCR). La compensación ocurre al desplazar volumen de LCR y sangre, pero una vez superada la reserva, la presión aumenta rápidamente.
La hipertensión intracraneal se refiere a presión elevada dentro del cráneo, mientras que aumento de la presión intracraneal describe una elevación de presión asociada con riesgo de deterioro clínico. Los desencadenantes comunes incluyen trauma, hemorragia, tumores o lesiones expansivas, infección y edema.
Clasificación
- Hipertensión intracraneal: Presión intracraneal elevada que inicialmente puede tener síntomas limitados.
- Aumento de la presión intracraneal (PIC): Elevación de presión con manifestaciones clínicas como cefalea, náusea/vómito, cambios visuales, alteración del estado mental y cambios de signos vitales.
Valoración de Enfermería
Enfoque NCLEX
Monitorea continuamente el estado neurológico y las señales de deterioro; el escalamiento tardío aumenta el riesgo de herniación.
- Valora cefalea, náusea/vómito, visión borrosa, mareo, tinnitus, confusión y disminución del nivel de conciencia.
- Trata el cambio sutil de LOC respecto a la línea basal (por ejemplo somnolencia nueva o confusión leve) como señal temprana de alta prioridad.
- Valora señales de progresión severa: convulsiones, papiledema, patrón de bradicardia con hipertensión, cambios pupilares, cambios del patrón respiratorio y progresión a coma.
- Incluye patrón de vómito en proyectil súbito, incluso sin náusea previa, como posible hallazgo de deterioro por aumento de PIC.
- Valora posturas motoras patológicas (decorticación, descerebración o flacidez) como signos de deterioro neurológico de alto riesgo.
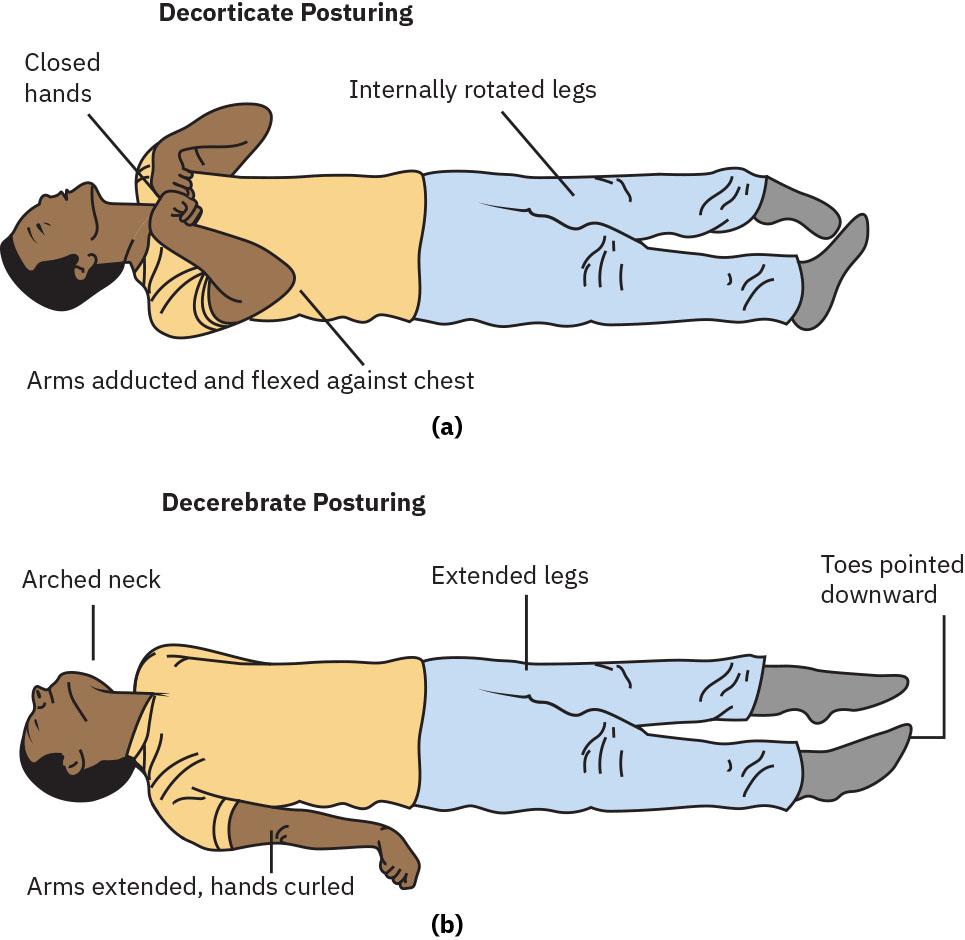 Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
- Valora señales de sospecha de herniación cerebral (por ejemplo dilatación pupilar unilateral/bilateral y pérdida de conciencia) y escala en forma emergente.
- Usa la tendencia de Glasgow Coma Scale como marcador de gravedad; puntajes por debajo de 8 indican deterioro de alto riesgo que requiere monitorización/escalamiento intensivos.
- Revisa la situación etiológica: trauma, sangrado, infección, tumor/masa u otros desencadenantes de lesión neurológica.
- Usa diagnósticos para confirmar gravedad y causa: CT/MRI, valoración neurológica focal y monitorización directa de PIC cuando esté indicada.
- Incluye diagnósticos vasculares y de LCR dirigidos cuando se indiquen (por ejemplo angiografía cerebral y análisis de LCR) para aclarar la causa.
- Reconoce la medición directa por catéter de presión intracraneal como el método diagnóstico y de monitorización estándar de oro en vías críticas.
- Distingue los roles de dispositivos de monitorización de PIC: los catéteres intraventriculares permiten medición directa de presión más drenaje de LCR, mientras los monitores parenquimatosos brindan datos de tendencia de presión tisular.
- Incluye Doppler transcraneal y valoración oftalmológica del nervio óptico cuando se indiquen para apoyar la interpretación no invasiva de tendencias.
Intervenciones de Enfermería
- Escala tempranamente ante empeoramiento del examen neurológico, actividad convulsiva, señales de papiledema o sospecha de herniación.
- Mantén la cabecera a alrededor de 30 grados (o al ángulo indicado) y conserva alineación neutra del cuello para apoyar drenaje venoso y control de PIC.
- Reduce desencadenantes de Valsalva (por ejemplo pujo, tos intensa o maniobra de esfuerzo) usando estrategias indicadas de régimen intestinal y soporte de vía aérea.
- Implementa medidas de prevención y tratamiento de fiebre porque la hipertermia puede empeorar la carga de PIC.
- Usa medidas farmacológicas y no farmacológicas de control del dolor porque el dolor y el estrés pueden aumentar la PIC.
- Apoya ajustes de oxigenación y manejo de ventilador cuando estén indicados para mantener el aporte de oxígeno cerebral y reducir empeoramiento secundario de PIC.
- Monitorea objetivos de MAP y perfusión cerebral; muchas vías UCI mantienen MAP alrededor de 70-90 mm Hg para apoyar presión de perfusión cerebral adecuada.
- Apoya vía aérea/oxigenación y reevaluación neurológica continua en estados de deterioro de alto riesgo.
- Administra la terapia indicada dirigida a PIC y monitoriza respuesta con neurocontroles seriados, signos vitales, balance hídrico y tendencia de laboratorio.
- Apoya vías invasivas de PIC cuando estén indicadas (por ejemplo ventriculostomía con drenaje ventricular externo para monitorización de presión y derivación de LCR).
- Aplica precauciones convulsivas en vías de deterioro moderado a severo porque el empeoramiento de PIC puede precipitar actividad convulsiva.
- Refuerza precauciones de protección post-craniectomía (por ejemplo uso indicado de casco durante movilización) en vías de recuperación de cirugía descompresiva.
- Monitoriza complicaciones del tratamiento como alteraciones electrolíticas, acidosis metabólica, deshidratación, lesión renal o edema pulmonar.
Riesgo de Herniación
La elevación progresiva de PIC puede causar rápidamente lesión cerebral irreversible, insuficiencia respiratoria y muerte.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| inhibidores de anhidrasa carbónica | Acetazolamida | Reduce la producción de LCR y puede disminuir la PIC; monitoriza sodio/potasio y estado ácido-base; evitar en enfermedad hepática significativa y gran desequilibrio electrolítico. |
| terapia hiperosmolar | Manitol, solución salina hipertónica | Extrae agua del tejido cerebral para reducir edema y PIC; monitoriza osmolalidad sérica, gasto urinario, función renal y señales de sobrecarga de volumen o edema pulmonar. Evita infusión rápida que pueda empeorar desplazamientos de líquido y edema cerebral de rebote. |
| regímenes adyuvantes de estabilización neurológica | Vías de barbitúricos/sedantes/antiepilépticos | Se usan en casos graves seleccionados; monitoriza continuamente estado respiratorio, hemodinámica y respuesta neurológica. |
Aplicación del Juicio Clínico
Escenario Clínico
Un paciente hospitalizado con lesión neurológica aguda desarrolla cefalea en empeoramiento, confusión nueva, bradicardia y pupilas desiguales.
- Reconocer indicios: Deterioro neurológico rápido con patrón de compromiso por PIC.
- Analizar indicios: Es probable aumento de la presión intracraneal con posible herniación inminente.
- Priorizar hipotesis: Prevenir lesión cerebral irreversible mediante estabilización inmediata dirigida a PIC.
- Generar soluciones: Elevar cabecera, mantener alineación neutra del cuello, activar escalamiento de emergencia y preparar terapia hiperosmolar indicada.
- Tomar accion: Implementar flujo rápido de monitorización neurológica y administrar tratamiento según protocolo/órdenes del proveedor.
- Evaluar resultados: El estado neurológico y los signos vitales se estabilizan con reducción de señales de deterioro.
Conceptos Relacionados
- Meningitis: cuidado prioritario y riesgo de PIC - Vía neurológica infecciosa con superposición de escalamiento por PIC.
- Lesión cerebral traumática - Edema secundario asociado a trauma y deterioro por presión.
- Ictus - La lesión hemorrágica o isquémica extensa puede precipitar elevación de PIC.
- Diuréticos - Vías osmóticas y de inhibición de anhidrasa carbónica usadas en planes seleccionados de manejo de PIC.
- Pruebas diagnósticas neurológicas y consideraciones de enfermería - Flujo de seguridad para monitorización de PIC e imagen.
- Anticonvulsivantes - Soporte de control convulsivo en emergencias intracraneales de alto riesgo.
- Hipotensión intracraneal y disminución de la presión intracraneal - Estado intracraneal de menor presión que requiere estrategia de posicionamiento opuesta.
Autoevaluación
- ¿Qué hallazgos al lado de la cama sugieren progresión desde hipertensión intracraneal a aumento de PIC potencialmente mortal?
- ¿Por qué la elevación de cabecera y la posición neutra del cuello son intervenciones tempranas estándar de apoyo a PIC?
- ¿Qué datos de monitorización son prioritarios durante terapia con manitol o acetazolamida?