Enfermedad de Parkinson
Puntos Clave
- La enfermedad de Parkinson es un trastorno progresivo del movimiento que puede avanzar desde síntomas unilaterales leves hasta dependencia total para AVD.
- El mecanismo central es la depleción de dopamina con exceso relativo de acetilcolina en vías motoras.
- La degeneración de ganglios basales puede involucrar vías de dopamina y norepinefrina, contribuyendo a inestabilidad autonómica.
- La farmacoterapia actual es solo sintomática; no detiene la degeneración neuronal.
- Las características motoras cardinales son temblor de reposo, rigidez, bradicinesia/acinesia e inestabilidad postural.
- Los síntomas autonómicos y cognitivo-conductuales pueden aparecer a medida que avanza la carga de enfermedad.
- La respuesta a levodopa es sensible a la nutrición: la coingesta alta en proteína puede reducir su efecto, mientras la suficiencia de vitaminas B apoya la mitigación del riesgo por homocisteína.
Fisiopatología
La enfermedad de Parkinson refleja pérdida progresiva de neuronas dopaminérgicas y disminución de la inhibición mediada por dopamina en vías de control motor. A medida que cae la dopamina, la actividad excitatoria colinérgica relativa se vuelve funcionalmente dominante, deteriorando el movimiento voluntario coordinado.
Los síntomas motores clínicos suelen hacerse aparentes después de una depleción sustancial de dopamina. La pérdida de dopamina también se vincula con cambios autonómicos como hipotensión ortostática, sialorrea y nicturia, que aumentan la carga de seguridad diaria.
La agregación patológica de alfa-sinucleína (patrones de cuerpos de Lewy) se asocia con cambios cognitivo-conductuales adicionales en enfermedad progresiva.
Manifestaciones Clínicas
- Temblor de reposo: Queja inicial más común; disminuye con movimiento intencional y puede presentarse como clásico movimiento de “contar monedas”.
- Rigidez: Aumento de resistencia al movimiento pasivo, a menudo con cualidad de rueda dentada, progresando a rigidez generalizada y función limitada de AVD.
- Bradicinesia/Acinesia: Inicio enlentecido o ausente del movimiento voluntario, incluyendo dificultad para levantarse desde posición sentada.
- Inestabilidad postural y cambio de marcha: Postura flexionada hacia adelante con marcha festinante de pasos cortos y alto riesgo de caídas.
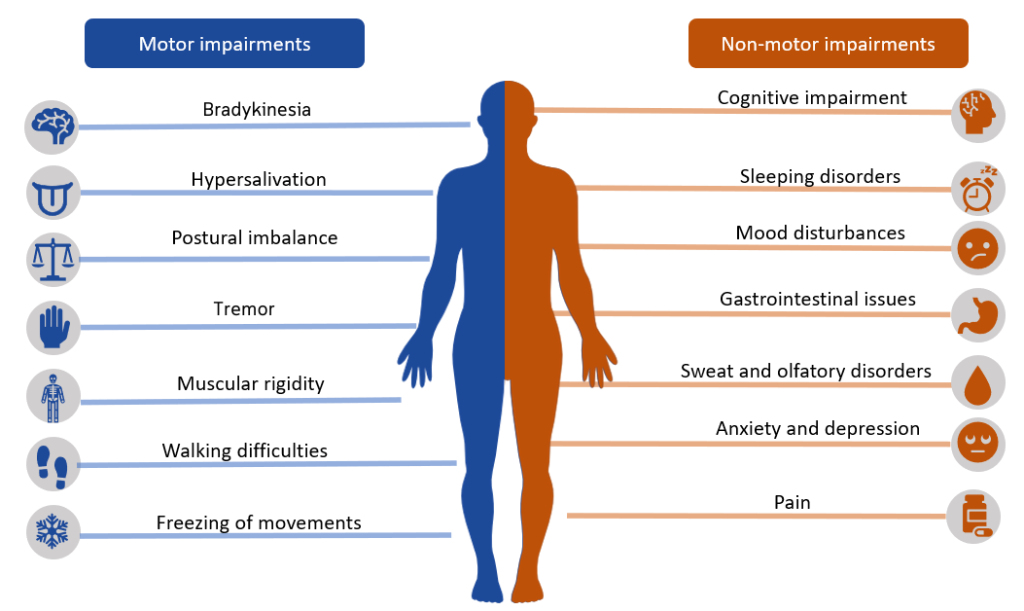 Illustration reference: OpenRN Health Alterations Ch.9.6.
Illustration reference: OpenRN Health Alterations Ch.9.6.
El compromiso progresivo de músculos faciales y bulbares puede producir facies en máscara, disartria, dificultad para deglutir y riesgo de aspiración/desnutrición. En fases tardías, la enfermedad también puede incluir psicosis o deterioro cognitivo del espectro de demencia.
Clasificación
- Etapa 1 (Inicial): Compromiso unilateral de extremidad con temblor/debilidad leves.
- Etapa 2 (Leve): Compromiso bilateral con temblor de reposo, bradicinesia y expresión facial en máscara.
- Etapa 3 (Moderada): Inestabilidad postural, irregularidad de la marcha y temblor de “contar monedas”.
- Etapa 4 (Severa): Acinesia y rigidez marcadas con deterioro funcional mayor.
- Etapa 5 (Dependencia Total): Dependencia casi completa del cuidador para AVD.
Valoración de Enfermería
Enfoque NCLEX
Distingue hallazgos parkinsonianos basales crónicos de nuevos déficits focales súbitos que pueden indicar otra emergencia neurológica aguda.
- Valorar patrón de progresión gradual, carga de síntomas y límites funcionales actuales según etapa.
- Valorar síntomas cardinales: temblor de reposo, rigidez, bradicinesia/acinesia e inestabilidad postural.
- Valorar riesgo de caídas, seguridad en transferencias y tendencia de dependencia en AVD a lo largo del tiempo.
- Reportar cambios en fuerza, marcha, movilidad o cognición porque suelen indicar deterioro funcional significativo.
- Valorar síntomas autonómicos (ortostatismo, sialorrea, nicturia) y cambios cognitivos/conductuales en evolución.
- Valorar cambio de volumen del habla, seguridad de deglución y señales de alarma de aspiración a medida que progresa la rigidez.
- Valorar estreñimiento, retención urinaria, disfunción sexual, alteración del sueño, depresión, alucinaciones y deterioro del juicio/toma de decisiones.
- Priorizar dominios comunes de diagnóstico de enfermería: movilidad deteriorada, dificultad de deglución, confusión/cambio de memoria, alteración de la comunicación, riesgo de caída, intolerancia a la actividad y estreñimiento.
Enfoque Diagnóstico
No existe una prueba confirmatoria única para la enfermedad de Parkinson. El diagnóstico es principalmente clínico y se apoya cuando están presentes al menos dos hallazgos motores cardinales. Se utiliza evaluación adicional para excluir causas neurológicas alternativas:
- Análisis de sangre para evaluar causas no parkinsonianas de síntomas.
- Vías de DAT scan/SPECT en escenarios seleccionados para identificar disfunción del sistema dopaminérgico.
- SPECT en escenarios seleccionados para identificar actividad reducida de neuronas productoras de dopamina.
- Análisis de CSF que puede mostrar patrones de reducción de dopamina.
- MRI y PET para apoyar la valoración diferencial y descartar alternativas estructurales.
- Las imágenes CT pueden ayudar a excluir otras causas estructurales, pero no confirman directamente la enfermedad de Parkinson.
Intervenciones de Enfermería
- Usar un plan de movilidad y prevención de caídas acorde con etapa actual e inestabilidad de la marcha.
- Mantener dispositivos de asistencia al alcance y permitir tiempo adicional para completar AVD de forma segura.
- Preservar independencia al permitir más tiempo para AVD mientras se brinda apoyo asistencial focalizado.
- Coordinar acceso temprano a expertos en trastornos del movimiento y servicios de rehabilitación cuando estén disponibles.
- Abordar barreras de equidad en salud que limiten acceso a atención especializada, rehabilitación y salud mental.
- Reevaluar metas de cuidado con el tiempo para movilidad, prevención de aspiración, efectividad de comunicación, función intestinal y resultados de seguridad.
- Colaborar con PT/OT para planes de ROM/estiramiento/actividad, entrenamiento en dispositivos de asistencia y equipo adaptativo para preservar participación en AVD.
- Colaborar con SLP para soporte de disartria y disfagia, incluyendo ejercicios de musculatura de deglución y modalidades alternativas de comunicación.
- Cuando la respuesta a medicación disminuya, anticipar discusiones de manejo avanzado (por ejemplo palidotomía estereotáxica o estimulación cerebral profunda) y reforzar planes de monitorización postoperatoria.
- Administrar medicamentos para PD en horario para mantener consistencia terapéutica y monitorizar hipotensión ortostática, confusión y alucinaciones.
- Implementar medidas de prevención por inmovilidad (prevención de lesiones por presión, plan intestinal, prevención de contracturas) preservando la autonomía.
- Programar actividades en periodos de función máxima (a menudo al final de la mañana) para reducir apresuramiento y fatiga.
- Coordinar aporte de nutrición para dietas por disfagia (por ejemplo alimentos blandos/líquidos espesados), suplementos nutricionales y ajustes dietéticos centrados en estreñimiento.
- Programar administración de levodopa alrededor de 30-60 minutos antes de comidas cuando sea factible y monitorizar reducción de eficacia cuando la ingesta alta en proteína se concentra cerca de la dosificación.
Resultados Esperados
- El paciente permanece libre de caídas graves o complicaciones por inmovilidad.
- La nutrición e hidratación permanecen adecuadas mientras se previenen eventos de aspiración.
- Las estrategias de comunicación son suficientes para necesidades de cuidado.
- Paciente y cuidadores pueden describir estrategias de manejo de síntomas y afrontamiento.
Educación en Salud y Transiciones del Cuidado
- Enseñar administración segura de medicación y reporte temprano de confusión aguda, alucinaciones y síntomas ortostáticos severos.
- Enseñar reducción de riesgo de caídas en el hogar (retirar desorden/tapetes, usar correctamente dispositivos de asistencia).
- Reforzar rutinas de manejo de síntomas: líquidos/fibra para estreñimiento, hábitos de higiene del sueño y afrontamiento centrado en fuerza funcional.
- Fomentar uso por parte de cuidadores de grupos de apoyo y organizaciones comunitarias específicas de Parkinson.
- Integrar apoyo de gestión de casos/trabajo social para planificación psicosocial, navegación de seguro/finanzas, planificación de respiro y posible transición a cuidado de larga estancia.
Evaluación
La evaluación de resultados es continua y debe repetirse en cada reevaluación, actualización diagnóstica/de laboratorio importante y revisión interdisciplinaria/familiar del cuidado. Si los resultados se cumplen parcialmente o no se cumplen, revisar y reimplementar el plan de cuidados.
Riesgo de Complicaciones
La progresión de rigidez, alteración de la marcha y deterioro de la deglución aumenta el riesgo de caídas, aspiración, desnutrición y sobrecarga del cuidador.
Farmacología
| Clase de Fármaco | Ejemplos | Consideraciones Clave de Enfermería |
|---|---|---|
| dopaminergic-therapy(terapia dopaminérgica) | Carbidopa/levodopa, escenarios con agonistas dopaminérgicos | Monitorizar fluctuación de síntomas, discinesia, ortostatismo y efectos adversos neuropsiquiátricos. |
| Escenarios MAO-B/MAOI | Selegilina, rasagilina | Reforzar precauciones con tiramina y monitorizar efectos hipertensivos o neurológicos adversos. |
| Escenarios anticolinérgicos | Benztropina, trihexifenidilo | Monitorizar mala tolerancia en adultos mayores, retención urinaria (especialmente con BPH) y mayor riesgo de presión intraocular. |
| Escenarios de inhibidor COMT | Entacapona, tolcapona | Se usan con carbidopa/levodopa para prolongar duración del beneficio; monitorizar respuesta y efectos adversos. |
| Escenario antagonista de dopamina | amantadina | Monitorizar suicidabilidad, edema/empeoramiento de insuficiencia cardiaca y riesgo tipo SNM por retiro abrupto. |
| Adjuntos de vía de adenosina | escenarios con istradefilina | Puede reducir episodios “off” en regímenes seleccionados con levodopa; monitorizar discinesia e insomnio. |
| Terapia para psicosis en Parkinson | escenarios con pimavanserina | Se usa para vías de alucinación/delirio en casos seleccionados; monitorizar QT y seguridad del estado mental. |
Los regímenes basados en levodopa son más eficaces en etapas tempranas de la enfermedad, pero su duración puede reducirse con el tiempo. El tratamiento a largo plazo (a menudo después de 5-10 años) puede producir patrones de discinesia y tolerancia que requieren ajuste de dosis/frecuencia, cambio de régimen o interrupción farmacológica estrechamente monitorizada en escenarios seleccionados.
Aplicación del Juicio Clínico
Escenario Clínico
Un adulto mayor con enfermedad de Parkinson reporta empeoramiento de marcha festinante, aumento de casi-caídas y nueva dependencia para vestirse.
- Reconocer indicios: Disfunción motora progresiva con riesgo creciente de lesión.
- Analizar indicios: La progresión de etapa está reduciendo la movilidad segura y la capacidad de AVD.
- Priorizar hipótesis: La prioridad es estabilización inmediata de seguridad y reducción del riesgo de caída.
- Generar soluciones: Reforzar supervisión en transferencias, optimizar dispositivos de asistencia y coordinar reevaluación interdisciplinaria.
- Tomar acción: Implementar precauciones de caída y comunicar el deterioro funcional al equipo de cuidado.
- Evaluar resultados: Disminuyen las casi-caídas y se ajusta el plan de AVD para preservar función.
Conceptos Relacionados
- sistema neurológico - Disfunción de vías dopaminérgicas en control del movimiento.
- terapia dopaminérgica - Estrategias farmacológicas para control sintomático.
- reconocimiento de trastornos neurológicos comunes y cuidados prioritarios - Reconocimiento de patrones y escalamiento.
- prevención de caídas - Marco de seguridad de alta prioridad para inestabilidad de marcha y postura.
- sobrecarga del rol del cuidador - La dependencia progresiva incrementa la carga familiar de cuidados.
Autoevaluación
- ¿Qué hallazgos clínicos indican progresión de Parkinson más que un patrón agudo de accidente cerebrovascular?
- ¿Por qué la depleción de dopamina produce manifestaciones motoras y autonómicas?
- ¿Qué prioridades de cuidado reducen mejor las lesiones a medida que aumenta la dependencia en AVD?