Valoracion fisica neurologica y tamizaje de banderas rojas
Puntos clave
- La valoracion neurologica integra historia subjetiva con pruebas objetivas cognitivas, de nervios craneales, motoras, sensoriales y de coordinacion.
- La comparacion bilateral y la reevaluacion basada en tendencias son esenciales para detectar deterioro neurologico agudo.
- Hallazgos BEFAST, nueva afasia, cambio abrupto del estado mental y debilidad focal requieren escalamiento inmediato.
- El cambio temprano en nivel de conciencia es un indicio de alta prioridad y debe activar reevaluacion estructurada (por ejemplo Glasgow Coma Scale) y escalamiento rapido cuando empeora.
Fisiopatologia
Los deficits neurologicos pueden surgir por lesion estructural, isquemia, infeccion, desequilibrio toxico-metabolico, neurodegeneracion o disfuncion de nervio periferico. Los hallazgos de valoracion varian segun localizacion de la lesion y velocidad de progresion.
La deteccion temprana en cabecera de cambios sutiles en lenguaje, movimiento, sensacion y coordinacion ayuda a prevenir retrasos en tratamientos sensibles al tiempo.
Los resultados neurologicos tambien estan moldeados por factores sociales y estructurales. Barreras de acceso, sesgo y exposiciones socioeconomicas pueden retrasar diagnostico y seguimiento con especialista, aumentando riesgo de presentacion avanzada y de peores resultados funcionales.
Clasificacion
- Dominios subjetivos: Inicio/tiempo de mareo, vertigo, adormecimiento, debilidad, disfagia, disfasia, convulsiones, confusion y lesion reciente.
- Dominios objetivos: Estado mental/LOC, pupilas, examen de nervios craneales, fuerza motora, funcion sensorial, pruebas cerebelosas, marcha, equilibrio y patrones de reflejos osteotendinosos.
- Dominios de componente de estado mental: LOC/orientacion, apariencia, conducta, afecto/estado de animo, habla y desempeno cognitivo.
- Dominios de escalamiento: Sospecha de accidente cerebrovascular, emergencias convulsivas, empeoramiento de conciencia y deficits focales progresivos.
- Dominios de equidad/riesgo: Barreras de acceso, limites de alfabetizacion en salud y determinantes sociales que pueden afectar seguimiento neurologico y adherencia al tratamiento.
- Dominios de herramienta de tamizaje: GCS para tendencia de LOC, NIHSS/BEFAST para tamizaje de ACV agudo y MMSE para estratificacion de deterioro cognitivo.
- Dominios de patron anormal: Estado mental alterado, lenguaje alterado (afasia), deficits de nervios craneales, alteracion sensorial (incluyendo neuropatia periferica) y alteracion motora-coordinativa.
- Dominios de tipo de examen:
- Examen rutinario de cabecera: Verificaciones RN de estado mental/LOC, pupilas, fuerza motora, sensacion y marcha con uso de tendencia GCS cuando se indique.
- Examen neurologico integral: Valoracion ampliada de nervios craneales, cerebelosa, reflejos osteotendinosos y MMSE, a menudo en contextos de evaluacion especializada.
- Examen de reevaluacion periodica: Reevaluacion por intervalos de tiempo y documentacion para lesion o enfermedad neurologica aguda segun politica de la agencia.
Valoracion de enfermeria
Enfoque NCLEX
Priorice riesgo de via aerea, respiracion y ACV agudo o convulsion por encima de hallazgos cronicos de menor agudeza.
- Valore orientacion, atencion, conducta y nivel de conciencia usando herramientas estandarizadas cuando se indique.
- Establezca linea basal de LOC/orientacion al ingreso y siga tendencia al menos en cada turno o segun protocolo de agudeza; compare cambios contra esa linea basal.
- Use indicaciones directas de orientacion (nombre, lugar, dia/fecha; si se necesita dia de la semana/mes/estacion) y documente dominios preservados versus deteriorados (por ejemplo orientado solo a si mismo).
- Seleccione profundidad de examen (rutinario vs integral vs reevaluacion periodica) segun entorno de cuidado, diagnostico actual y carga activa de sintomas neurologicos.
- Obtenga historia de sintomas neurologicos actuales, condiciones neurologicas previas, caidas/lesion de cabeza recientes y preocupaciones de deglucion/habla.
- Para quejas neurologicas agudas, use seguimiento enfocado PQRSTU mientras prepara escalamiento inmediato si hay hallazgos activos tipo ACV.
- Pregunte de forma explicita por cambios recientes de medicacion que puedan empeorar mareo o sintomas ortostaticos, especialmente en adultos mayores con riesgo de caida.
- Revise sedantes, analgesicos, agentes bloqueadores neuromusculares, alcohol y uso de sustancias porque pueden confundir la interpretacion del examen neurologico.
- Siga tendencia del nivel de conciencia usando herramientas consistentes (por ejemplo Glasgow Coma Scale en cuidado agudo): 15 = mejor respuesta, menos de 8 = rango comatoso, 3 = no responde, y una caida de 2 puntos o mas es clinicamente significativa.
 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
- Use MMSE cuando se indique tamizaje cognitivo e interprete por bandas de puntaje (alrededor de 24-30 sin deterioro mayor, 18-23 deterioro leve, menos de 18 deterioro severo) con contexto clinico.
- Diferencie patrones de estado mental alterado usando historia y tendencia: patron progresivo de demencia, patron agudo fluctuante de delirium, enlentecimiento cognitivo depresivo y no respuesta a nivel coma.
- Valore funcion de nervios craneales con comparacion lado a lado y verificaciones de reactividad pupilar.
- Clasifique hallazgos de nervios craneales por modalidad sensorial, motora o mixta al localizar deficits.
 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
- Incluya tareas enfocadas de tamizaje de nervios craneales cuando se indique: identificacion de olor CN I (ojos cerrados), verificacion de vision a distancia CN II (por ejemplo Snellen con documentacion de vision corregida) y seguimiento ocular combinado CN III/IV/VI con verificaciones PERRLA.
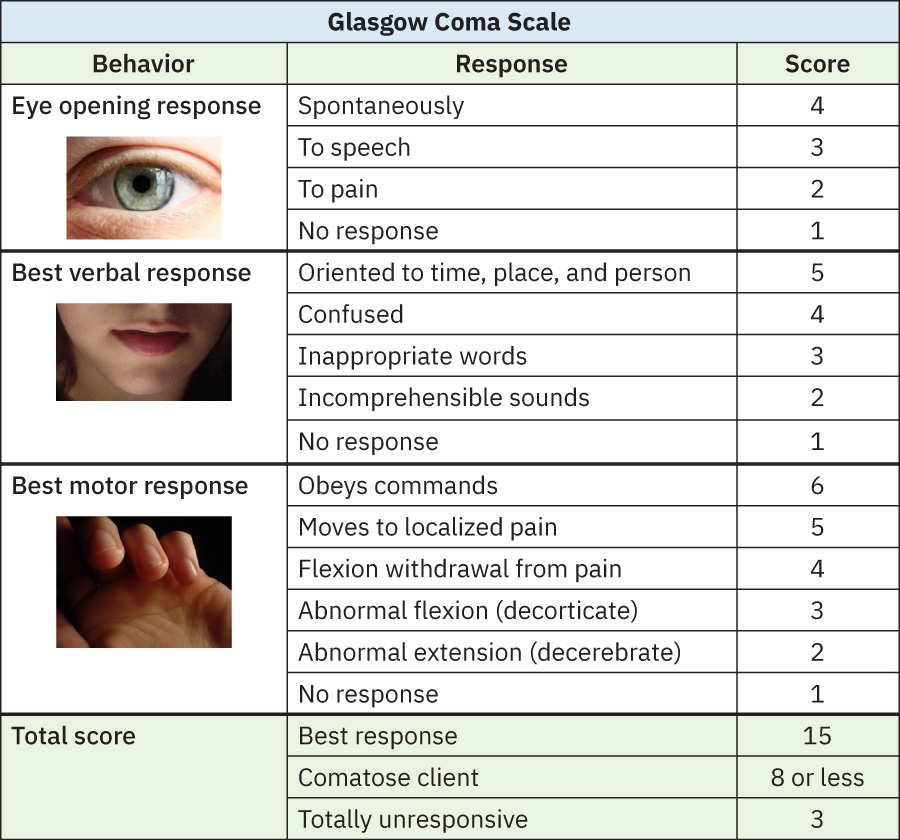 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
- Durante tamizaje CN III/IV/VI, verifique constriccion pupilar directa y consensual a la luz y documente respuestas asimetricas o lentas como indicios anormales.
- Para valoracion de CN V, pruebe sensibilidad al tacto ligero en frente/mejilla/menton (ojos cerrados) y pruebe fuerza motora palpando contraccion de temporalis/masseter durante apretar dientes y simetria al abrir/cerrar mandibula.
- En contextos de valoracion de paciente en coma, incluya verificacion supervisada de reflejo corneal (respuesta de parpadeo con torunda de algodon) cuando el protocolo requiera tamizaje avanzado de CN V.
- Para tamizaje CN VII, valore simetria facial y fuerza muscular durante sonrisa, mostrar dientes, cierre ocular bilateral, inflar mejillas, fruncir y elevar cejas.
- Incluya tamizaje de gusto cuando se necesite (por ejemplo estimulos separados salado/dulce/acido con ojos cerrados) y documente identificacion correcta y diferencias lado a lado.
- Para tamizaje auditivo CN VIII de cabecera, pruebe cada oido por separado con oclusion contralateral usando secuencias de susurro de letras-numeros de bajo volumen; documente desempeno repetido y tendencia de pasa/falla.
- Para consistencia de tamizaje de voz susurrada, trate la repeticion correcta de al menos 3 de 6 items totales letra-numero como umbral practico de aprobado.
- Para tamizaje enfocado CN IX, valore simetria de paladar y uvula en linea media mientras el paciente fonaciona (“Ah”) y documente elevacion asimetrica o desviacion.
- Para tamizaje enfocado CN X, valore respuesta nauseosa (estimulacion de faringe posterior) y coordinacion de deglucion mientras monitoriza indicios de riesgo de aspiracion.
- Para tamizaje CN XI, pruebe fuerza de esternocleidomastoideo y trapecio contra resistencia durante giro de cabeza, empuje anterior de cabeza, elevacion de hombros y retraccion de hombros; valore asimetria o descenso de hombro.
- Para tamizaje CN XII, valore protrusion lingual por desviacion de linea media/debilidad unilateral y use empuje lingual contra mejilla para deteccion de deficit motor focal.
- Use mapeo esperado-versus-inesperado de CN durante interpretacion: CN I anosmia; CN II perdida de agudeza/campo; CN IV/VI limitacion de mirada con patron diplopia/ptosis; CN VII asimetria facial o perdida de gusto; CN IX/X ausencia de reflejo nauseoso o disfagia/cambio del habla; CN XI debilidad en giro de hombro; CN XII desviacion de lengua fuera de linea media.
- Durante prueba pupilar, compare ambas pupilas por simetria y reactividad (comunmente alrededor de rango 2-5 mm); valore anisocoria, respuesta lenta o nistagmo como indicios anormales que requieren contexto de escalamiento.
- Revise acomodacion/convergencia cambiando el enfoque visual de objetivo cercano a lejano y confirme constriccion pupilar esperada (cerca) con dilatacion (lejos).
- Valore memoria y estado de animo durante entrevista (por ejemplo agitacion, enojo, depresion, euforia) y si el afecto es congruente con el contexto.
- Valore funcion de nervios craneales con comparacion lado a lado de simetria de cara/cuello; combine pruebas relacionadas cuando sea apropiado (por ejemplo valoracion de movimiento ocular CN III/IV/VI).
- Valore fuerza motora y simetria en extremidades superiores e inferiores con pruebas de resistencia.
- Use maniobras bilaterales de fuerza de cabecera (apreton simultaneo de manos, traccion de antebrazo contra resistencia, traccion de pierna inferior sentado, elevacion de flexion de cadera contra resistencia, resistencia de dorsiflexion/plantarflexion de tobillo) y documente asimetria lado a lado.
- Interprete con cautela una ligera ventaja de fuerza del lado dominante y escale cuando la asimetria sea claramente desproporcionada o progresivamente peor.
- Valore funcion sensorial con ojos cerrados e indicaciones neutrales; pruebe tacto ligero y discriminacion agudo/romo en regiones mayores de extremidades y torso cuando se indique.
- Para tamizaje dermatomal, pruebe primero regiones cutaneas distales representativas en lugar de cada superficie durante examenes rutinarios; amplie a mapeo dermatomal enfocado cuando haya adormecimiento, debilidad o deficits focales.
- Si no se detecta tacto ligero y se requiere valoracion avanzada, escale a verificaciones sensoriales supervisadas de mayor intensidad (por ejemplo metodos de frio o pinchazo) segun protocolo.
- Gradue fuerza motora en escala 1-5 en hombros, codos, munecas, caderas, rodillas y tobillos; valore tono por rango pasivo de movimiento e identifique hipotonia versus hipertonia.
- Observe hallazgos motores involuntarios (tics, temblores, mioclonias) y documente simetria/coordinacion de movimiento.
- Valore funcion cerebelosa con tamizaje de marcha/postura y pruebas enfocadas de coordinacion (dedo a nariz, talon a tibia, movimientos alternos rapidos de manos).
- Para tamizaje de marcha cerebelosa, valore caminata de 10 pies con giro/regreso, caminata talon-punta, caminata en puntas y caminata en talones; indicios anormales incluyen arrastre, pasos bruscos, perdida de equilibrio o incoordinacion de balanceo de brazos.
- Valore pronator drift para debilidad sutil de miembro superior: ojos cerrados, brazos extendidos a nivel de hombro con palmas hacia arriba por 20-30 segundos; pronacion o descenso es anormal.
- Para tamizaje de coordinacion de marcha, incluya deambulacion corta con giro/regreso, caminata talon-punta, caminata en puntas y caminata en talones; documente arrastre, movimiento brusco, asimetria de balanceo de brazos o perdida de equilibrio.
- Para prueba dedo a nariz, indique al paciente extender ambos brazos, cerrar ojos segun instruccion y tocar en alternancia la punta de la nariz derecha/izquierda con regreso a extension; note sobrepaso, temblor o dismetria dominante de un lado.
- Para prueba talon a tibia, coloque al paciente en supino e indique que cada talon recorra desde la rodilla opuesta hacia el tobillo en linea recta y suave; la caida del talon o trayecto irregular es anormal.
- Use prueba de Romberg cuando sea apropiado (pies juntos, ojos cerrados) con vigilancia cercana para prevencion de caida; balanceo positivo o perdida de equilibrio es hallazgo anormal.
- En examenes neurologicos rutinarios RN, la auscultacion suele ser limitada; cuando valoraciones avanzadas identifiquen soplos carotideos, tratelos como posibles indicios de advertencia de flujo sanguineo cerebral.
- Correlacione hallazgos de reflejos (por ejemplo patrones de reflejos osteotendinosos y Babinski) con el contexto neurologico global y hallazgos de examen reportados por proveedor.
- Use el contexto del examen de reflejos de forma apropiada: verificaciones neuro rutinarias de adultos por RN pueden no incluir paneles completos de reflejos tendinosos, pero valoraciones especializadas o avanzadas a menudo si.
- Cuando se valoren reflejos osteotendinosos profundos, use gradacion estandar 0-4+ (
2+esperado):0ausente,1+hipoactivo,3+hiperactivo sin clonus,4+hiperactivo con clonus; repita despues de relajacion antes de confirmar respuestas debiles/ausentes. - Cuando se necesite detalle de localizacion, mapee reflejos por segmento: braquiorradial (C5-C6), tricipital (C6-C7), patelar (L2-L4) y via plantar/Babinski (contexto L5-S1).
- Interprete Babinski por contexto de edad: la respuesta extensora puede esperarse en ninos menores de alrededor de 2 anos, mientras una respuesta extensora persistente en ninos mayores/adultos es anormal.
- Valore procesamiento sensorial cortical con estereognosia colocando un objeto familiar en cada mano (ojos cerrados) y pidiendo identificar el objeto.
- Agregue grafoestesia cuando se necesite detalle sensorial cortical trazando un numero o letra en la palma y pidiendo identificacion con ojos cerrados.
- Valore respuesta psicosocial a enfermedad neurologica y capacidad de afrontamiento porque ansiedad, alteracion de rol y perdida de funcion modifican adherencia y seguridad.
- Antes de pruebas de lenguaje/comunicacion, confirme soportes sensoriales basales (por ejemplo audifonos o gafas) para evitar hallazgos falsos positivos de afasia.
- Aplique contexto de ciclo de vida durante interpretacion: vulnerabilidad pediatrica a caidas/lesion de cabeza y riesgos del adulto mayor como atrofia basal, cambio vascular y declive neurocognitivo.
- En lactantes y ninos, considere anatomia del desarrollo y seguridad (por ejemplo cierre de fontanela anterior alrededor de 12-18 meses, cierre de fontanela posterior alrededor de 2-3 meses, termorregulacion inmadura, mayor susceptibilidad a lesion de cabeza y riesgo de caida relacionado con desarrollo motor).
- Incluya verificaciones de reflejos primitivos esperados por edad en recien nacidos y confirme ventanas esperadas de desaparicion durante lactancia.
- Para adultos mayores, interprete hallazgos con cambios esperados de envejecimiento (atrofia, vascularizacion reducida, declive de neurotransmisores y mayor carga de sustancia blanca isquemica) mientras sigue escalando desviaciones agudas respecto a la linea basal.
- En adultos mayores, considere cambios sensoriales esperados (menor enfoque de vision cercana, pupilas mas pequenas/cambios del lente, deterioro auditivo y atenuacion de gusto-olfato-tacto) mientras sigue tratando cambios abruptos como anormales hasta demostrar lo contrario.
- En adultos mayores, considere tambien patrones de envejecimiento motor (reduccion de masa/velocidad muscular, declive propioceptivo, carga de osteoartritis y mareo relacionado con medicamentos) al diferenciar enlentecimiento esperado de declive neurologico agudo.
- Incluya laboratorios de tamizaje contribuyentes cuando este clinicamente indicado (por ejemplo CBC, marcadores relacionados con nutricion, BMP/electrolitos/glucosa, ABG, toxicologia y cultivos de infeccion).
Intervenciones de enfermeria
- Active respuesta urgente ante hallazgos BEFAST positivos o cambios neurologicos focales subitos.
- Use de forma consistente indicaciones de tamizaje de ACV estilo NIHSS/BEFAST y trate hallazgos positivos como criticos en tiempo.
- Realice verificaciones neurologicas enfocadas repetidas en intervalos ordenados y comunique con rapidez cambios de tendencia.
- Reduzca riesgo de lesion con precauciones de caida, precauciones de aspiracion y estrategias de apoyo de comunicacion.
- Implemente prevencion de lesiones basada en entorno para deficits neurologicos (por ejemplo control de desorden, acceso a timbre de llamado, deambulacion supervisada y estrategias de alarma/asistencia segun nivel de riesgo).
- Documente con claridad herramientas de valoracion usadas, hallazgos basales y cambios posteriores de tendencia para que progresion o recuperacion puedan compararse de forma fiable en el tiempo.
Declive neurologico sensible al tiempo
Nueva debilidad unilateral, cambios del habla o descenso de conciencia pueden indicar ACV de evolucion rapida o patologia intracraneal.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [anticonvulsants] | Contextos de clase levetiracetam | Monitorizar eventos de irrupcion y tendencias de recuperacion postictal. |
| [thrombolytics] | Contextos de ACV isquemico agudo | Se aplican protocolos estrictos de ventana de tiempo y monitorizacion neurologica. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente reporta mareo subbito y presenta asimetria facial con nuevo habla farfullante durante una valoracion rutinaria.
- Reconocer indicios: Deficits focales agudos y cambio de comunicacion.
- Analizar indicios: Hallazgos altamente preocupantes por evento cerebrovascular.
- Priorizar hipotesis: La prioridad mas alta es activacion inmediata de ruta ACV.
- Generar soluciones: Iniciar escalamiento de emergencia y obtener documentacion basal neurologica enfocada.
- Tomar accion: Activar respuesta rapida segun protocolo y continuar reevaluacion frecuente.
- Evaluar resultados: Se minimiza tiempo a tratamiento y se reduce riesgo de declive neurologico.
Conceptos relacionados
- sistema neurologico - Contexto central de anatomia y funcion para interpretacion del examen.
- pruebas diagnosticas neuromusculares - Rutas de pruebas objetivas despues del tamizaje de cabecera.
- pruebas diagnosticas neurologicas y consideraciones de enfermeria - Marco de neuroimagen, CSF, electrofisiologia y preparacion de enfermeria para procedimientos.
- apoyo para deficits sensoriales - Adaptacion de seguridad para deficits sensoriales persistentes.
- documentacion y reporte de datos - La documentacion neurologica basada en tendencias apoya escalamiento seguro.
Autoevaluacion
- Que hallazgos neurologicos deben activar escalamiento inmediato basado en BEFAST?
- Por que la comparacion bilateral es esencial en pruebas de nervios craneales y motoras?
- Como mejora la seguridad la reevaluacion seriada en sospecha de declive neurologico?