呼吸器波形判讀 (Ventilator Waveform Interpretation)
重點
- 機械通氣啟動後應立即進行波形分析,以驗證個案需求匹配與同步性。
- 順應性下降與阻力增加會形成不同波形行為與充盈動力學變化。
- Auto-PEEP 與 double triggering 是高價值波形發現,與併發症及人機不同步相關。
- 不安全波形模式可提示壓力傷、容量傷與低血壓風險。
病理生理學
呼吸器圖形可視化機器輸送呼吸力學與個案 呼吸系統 行為之間的動態互動。順應性、阻力、吸氣時序與個案努力的變化,會在明顯臨床不穩定出現前改變壓力、流量與容量波形。
當順應性下降時,肺可接受容量減少,且在較小容量下可更快充盈。當氣道阻力增加時,氣流通過氣道減少,達到目標潮氣量所需時間更長。神經呼吸驅動與呼吸器時序失配可產生可由波形辨識的人機不同步模式,包括在仍處於吸氣時出現主動呼氣或出現雙觸發。
分類
- 順應性相關波形變化: 與正常條件相比,可接受容量更低且曲線型態改變。
- 阻力相關波形變化: 充盈動力學減慢,完成容量輸送所需時間延長。
- Auto-PEEP 模式: 呼氣流持續存在,且呼氣暫停壓力估算提示氣體滯留壓力。
- 不同步模式: 吸氣期主動呼氣,以及持續吸氣努力導致的雙觸發。
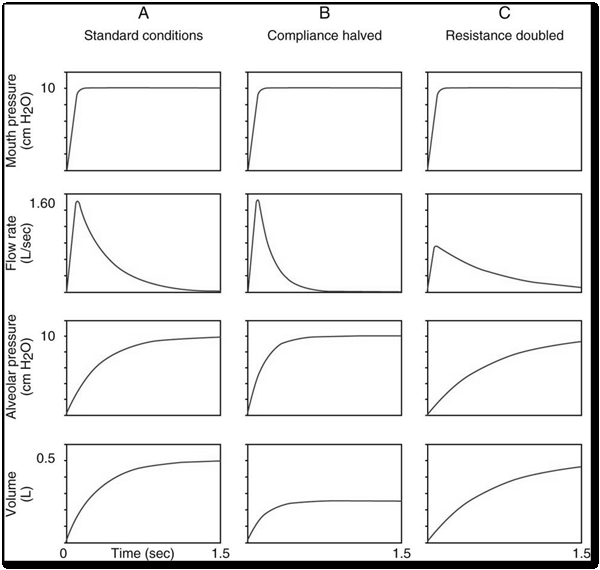 Illustration reference: OpenRN Respiratory Therapy Ch.5.1.
Illustration reference: OpenRN Respiratory Therapy Ch.5.1.
護理評估
NCLEX 重點
常見優先考題是:哪種波形提示不同步,哪些調整可降低損傷風險。
- 在啟動機械通氣後及每次設定調整後評估壓力/流量/容量波形。
- 辨識 auto-PEEP 線索,並結合呼氣暫停情境估算內源性壓力貢獻。
- 觀察雙觸發或主動呼氣特徵,這些提示時序失配。
- 將波形發現與血流動力學及氣體交換變化相互印證。
護理介入
- 及早將波形異常升級通報至呼吸治療與醫師團隊。
- 當 I-time 對個案呼氣需求顯得過長時,支持模式/參數優化。
- 監測平均氣道壓升高相關併發症,包括低血壓與壓力相關損傷風險。
- 在轉運、鎮靜變更及臨床不穩定期間強化持續波形監測。
- 記錄波形發現及調整後反應,以支持趨勢連續性。
隱匿性損傷風險
未辨識的 auto-PEEP 與不同步可增加壓力相關損傷並使心肺狀態失穩。
藥理學
| 藥物類別 | 範例 | 重要護理注意事項 |
|---|---|---|
| [sedative-hypnotics] | 同步支持情境 | 鎮靜程度影響觸發行為與波形同步;需監測過度與不足鎮靜效應。 |
| [bronchodilators] | 降低阻力情境 | 在選定個案中,改善氣流可減少阻力相關波形異常。 |
臨床判斷應用
臨床情境
一名機械通氣個案出現緊密成對呼吸,吸氣相伴壓力下降,同時不適疑慮上升。
- 辨識線索: 該模式提示雙觸發與人機失配。
- 分析線索: 吸氣時間與觸發互動可能與個案努力不匹配。
- 確定優先假設: 當前優先事項是減少不同步並預防壓力相關傷害。
- 提出解決方案: 複評時序/觸發策略,評估 auto-PEEP 貢獻,並調整支持計畫。
- 採取行動: 溝通發現並執行醫囑呼吸器優化。
- 評估結果: 波形正常化、同步性改善且個案不適下降。
相關概念
- 侵入性機械通氣模式 - 模式行為決定基線波形預期。
- 呼吸器參數調整原則 - 調整策略應遵循波形引導的氧合/通氣目標。
- 壓力控制通氣監測 - 持續趨勢判讀是壓力目標支持安全性的核心。
- PSV 與 SIMV 設定核驗 - 設定值與觀察值追蹤支持準確波形判讀。
- 呼吸衰竭 - 重度氣體交換受損會增加不同步與壓力併發症易感性。
自我檢核
- 順應性下降與阻力增加會產生哪些不同波形變化?
- 為何 auto-PEEP 會增加低血壓與壓力損傷風險?
- 哪些波形線索應觸發對吸氣時序與同步性的立即複評?