生命徵象評估
- 五項生命徵象:體溫(T)、脈搏(P)、呼吸頻率(RR)、血壓(BP)、SpO2 - 在臨床實務中,疼痛常被稱為「第五生命徵象」
- 委派(Delegation):穩定病人的生命徵象測量可依各州 NPA 與機構政策委派給 UAP - 護理師仍須對結果判讀與偏離後續處置負責
- 需於入院、常規間隔與任何病況觸發事件(例如疑似感染、跌倒或相關藥物變更)時取得生命徵象。
- 測量順序取決於病人病況:許多流程將脈搏血氧放在前面,但突發無反應時應優先檢查頸動脈脈搏/判斷是否 CPR。
- 醫囑頻率是最低監測頻次;任何病況變化都需立即再評估。
- 典型頻率依場域與急性度而異(例如急性病房常為每 4-8 小時一次,重症/術後可達每 15-60 分鐘一次,門診於就診開始時測量,長期照護通常每日或視需要)。
- 成人正常血壓:<120/80 mmHg(2017 AHA/ACC 指引);高血壓 = ≥130/80 mmHg
- 成人正常脈搏:60–100 bpm;評估頻率、節律、強度(0–3+ 分級)與雙側一致性
- 心尖脈搏:最準確;給予心臟藥物前必須測量
- 當心臟收縮力不足時,觸診脈率可能與聽診心率不同。
- 若橈動脈部位不可及(例如石膏固定、動脈導管、截肢或敷料覆蓋),應改採心尖聽診,並依需要評估其他灌流部位。
- 姿勢性低血壓:站立 3 分鐘內收縮壓下降 ≥20 mmHg 或舒張壓下降 ≥10 mmHg - 顯著跌倒風險,尤其老年人
設備
- 體溫計(口溫、耳溫、腋溫、肛溫或顳溫)與探頭套
- 脈搏血氧機與適當探頭部位
- 聽診器
- 血壓計(血壓袖帶) - 需符合病人上臂尺寸
- 具秒針手錶或數位計時器
- 手套(肛溫測量用)
正常範圍參考
各途徑體溫
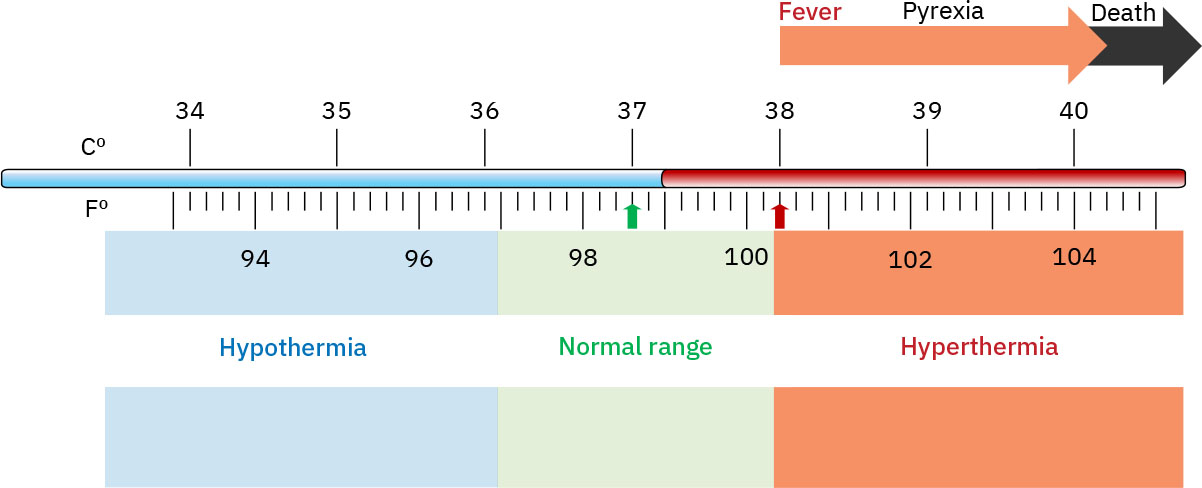 Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.
| 途徑 | 正常範圍 | 與口溫比較 |
|---|
| 口溫 | 35.8–37.3°C (96–99°F) | 參考標準 |
| 腋溫 | 34.8–36.3°C (94.6–97.3°F) | 低於口溫 |
| 耳溫 | 36.1–37.9°C (96.9–100.2°F) | 高於口溫 |
| 肛溫 | 36.8–38.2°C (98.2–100.7°F) | 高於口溫 - 嬰兒黃金標準 |
| 顳溫 | 35.2–36.7°C (95.3–98°F) | 低於口溫 |
各年齡脈搏
| 年齡族群 | 正常範圍(bpm) |
|---|
| 早產兒 | 120–180 |
| 新生兒(0–1 個月) | 100–160 |
| 嬰兒(1–12 個月) | 80–140 |
| 幼兒(1–3 歲) | 80–130 |
| 學齡前(3–5 歲) | 80–110 |
| 學齡(6–12 歲) | 70–100 |
| 青少年/成人(≥13 歲) | 60–100 |
- 體能良好的青少年與運動員在灌流充分時,靜息脈搏可約為
40-50 bpm。
各年齡呼吸頻率
| 年齡 | 正常範圍(次/分) |
|---|
| 嬰兒 | 30–60 |
| 幼兒 | 20–30 |
| 學齡前兒童 | 20–25 |
| 學齡兒童 | 14–22 |
| 青少年 | 12–18 |
| 成人 | 12–20 |
血壓(成人篩檢分級)
| 分類 | 收縮壓(mmHg) | 舒張壓(mmHg) |
|---|
| 低血壓 | <90 | <60 |
| 正常 | 90–119 | 60–80 |
| 升高 | 120–129 | ≤80 |
| 第 I 期高血壓 | 130–139 | 80–89 |
| 第 II 期高血壓 | ≥140 | ≥90 |
血氧飽和度(SpO2)
- 常見健康範圍:94-100%
- COPD 病人:88-92% 可能為其預期基準
- SpO2 為估算值;嚴重貧血與周邊灌流不良可能造成假性偏低讀值。
- 脈搏血氧監測可依病人狀況與臨床醫囑採間歇或連續方式。
立即回報觸發條件(成人)
- 體溫高於 38°C(100.4°F),並注意老年人基準體溫可能較低(約 36°C/96°F 亦可常見)。
- 靜息脈搏低於 60 bpm 或高於 100 bpm。
- 呼吸頻率低於 12 或高於 20 次/分。
- 血壓超出正常範圍或伴隨警示症狀。
流程步驟
- 準備設備 - 依病人年齡、意識程度與病況選擇合適測溫途徑;確認血壓袖帶尺寸正確(太小 → 假性偏高;太大 → 假性偏低)
- 確認時機/指徵並準備病人 - 核對醫囑/常規時程、監測參數、觸發情境(新症狀、跌倒後、藥物相關再評估)與既往趨勢/病史;篩檢途徑/部位限制(例如避免在乳房切除/淋巴水腫風險側手臂測血壓、口腔外傷避免口溫、避免受損脈搏部位);接著執行手部衛生、病人接觸前清潔聽診器、核對兩項識別資訊(病人口述姓名/出生日期並核對腕帶,另加政策要求的第二識別如條碼掃描/MAR 比對/LTC 人員核驗/照片比對)、說明流程並確認病人已休息;體溫:口溫前需於熱/冷飲、吸菸或嚼口香糖後等待 15–25 分鐘;血壓:可行時量測前約 30 分鐘避免咖啡因/吸菸/運動,保持安靜,並至少坐姿休息 5 分鐘
- 測量體溫 - 依各途徑技術放置體溫計;記錄體溫值時需註明途徑(例如「37.0°C 口溫」)
- 評估脈搏 - 若節律不規則,橈動脈觸診需滿 60 秒;評估頻率、節律(規則/不規則)、強度(0 = 無、1+ = 弱/細、2+ = 正常、3+ = 洪大)與雙側一致性。若橈動脈部位不可及或太弱/太快而難以可靠判讀,聽診心尖脈搏 1 分鐘,並可考慮觸診肱動脈/股動脈評估周邊灌流;心臟藥物(例如 digoxin)需使用心尖法
- 依病人情境調整脈搏測量方式 - 可行時在病人休息/舒適狀態下測量;若不可行(例如疼痛、嬰兒哭鬧、急性壓力),需記錄當時情境並視需要再評估。新生兒與約 5 歲以下兒童在橈動脈不易觸診時,優先採肱動脈或心尖評估。
- 計數呼吸頻率 - 在表面上持續評估脈搏的情況下計數 60 秒(避免病人刻意改變呼吸);評估節律與深度/品質(無使用輔助呼吸肌、無鼻翼煽動);若胸廓起伏不易觀察,可用聽診器聽診單側肺野 60 秒
- 測量 SpO2 - 將探頭放在手指、腳趾或耳垂;使用手指探頭時移除指甲油並考慮人工指甲影響;肢端冰冷/血管收縮時先保暖;必要時改用替代部位(例如耳垂或前額/固定式兒科感測器);待波形穩定後讀值;不穩定或高風險病人依醫囑採連續監測
- 測量血壓 - 袖帶緊貼上臂(肱動脈);充氣至橈動脈脈搏消失點上方 30 mmHg;以 2–3 mmHg/秒放氣;第一柯氏音 = 收縮壓;最後柯氏音 = 舒張壓
- 必要時評估姿勢性低血壓 - 先在仰臥(或坐姿基準)測量血壓與脈搏,再站立後測量,並於站立 3 分鐘再測一次,使用同一側手臂與同一設備;姿勢性低血壓 = SBP 下降 ≥20 mmHg 或 DBP 下降 ≥10 mmHg;脈搏增加 ≥30 bpm 亦具意義。若無紀錄到姿勢性變化但症狀持續,應重複量測,因部分病人會在站立超過 3 分鐘後才出現延遲下降。
- 分析並記錄結果 - 立即與病人基準及年齡對應正常值比較;記錄測溫途徑、血壓姿勢、SpO2 室內空氣或補氧脈絡,以及臨床情境;若監測儀數值與床邊發現不符,需手動複測並記錄差異處理結果
- 回報偏離值 - 任何超出範圍的生命徵象應立即通知醫療提供者或指導教師;病況變化升級時,需回報完整當前生命徵象組以提供完整臨床圖像;依機構政策執行超範圍後續處置;出現惡化徵象時啟動緊急應變(見 Tanner 護理臨床判斷模型)
- 病人不穩定時採病況優先順序 - 若病人急性喪失意識,應在常規完整量測前先檢查頸動脈脈搏,以判斷是否需立即 CPR。
- 熱/冷飲後未滿 15 分鐘即量口溫 → 讀值假性偏高或偏低
- 血壓袖帶過小 → 讀值假性偏高;袖帶過大 → 讀值假性偏低
- 同時觸診雙側頸動脈 → 可能降低腦部血流;務必一次只評估單側
- SpO2 探頭手指有指甲油 → SpO2 讀值假性偏低
- 病人知道正在計數呼吸時量測 → 病人可能主動改變呼吸型態
- 忽略部位禁忌(例如在術後乳房切除受影響側手臂綁血壓袖帶) → 可預防傷害與無效讀值
- 持續使用疑似故障設備 → 重複產生無效資料;應停用、標示
do not use 並回報生醫工程檢查
- 評估前/後未消毒聽診器 → 可避免交叉傳播風險
相關
 Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.