口腔、咽喉、鼻腔與鼻竇評估及異常
重點整理
- 口腔、咽部、鼻腔與鼻竇評估需整合症狀訪談與結構化視診/觸診。
- 吞嚥痛、聲音改變、氣道症狀與持續性病灶,是需升級處置的優先線索。
- 嗅覺/味覺改變、慢性鼻塞與反覆咽部發炎,可能顯著影響營養與安全。
- 依解剖結構執行的評估技術,可更有效區分正常變異與具臨床意義的病變。
- 聚焦提問應涵蓋既往診斷、當前症狀譜,以及可能影響徵象的藥物/草藥使用情形。
病理生理學
口腔、咽喉、鼻腔與鼻竇構成相互連通的氣道-消化區域,支持呼吸、吞嚥、發聲、嗅覺與味覺。任一區域的發炎、阻塞或感染,都可能影響整體功能路徑。
由於同時涉及氣道保護與經口攝取,局部病變可快速影響呼吸安全、水分補充、營養與溝通。 口腔包含嘴唇、牙齒、顎部、舌、顎、懸雍垂與唾液相關結構;咀嚼高度仰賴咬肌與顳肌功能,因此結構或運動改變會影響咀嚼、語言與攝取。 牙菌斑是由滯留食物殘渣與細菌形成的生物膜,隨時間可使牙釉質去礦化,導致齲齒與因疼痛受限的咀嚼。 咽部分為鼻咽(空氣傳導並含腺樣體免疫組織)、口咽(空氣與食物通道並含腭扁桃體/舌扁桃體)與喉咽(通往氣管/食道的共同通道)。喉與會厭功能支持發聲,並在吞嚥時保護氣道。 鼻部結構包含外鼻樑/鼻孔與內部鼻中膈、鼻腔及鼻甲,可過濾、加溫、加濕吸入空氣,同時支持嗅覺-味覺整合與共鳴。 副鼻竇(額竇、上頷竇、篩竇、蝶竇)為黏膜襯裡的含氣腔隙,可減輕顱骨重量、影響音色,並參與黏液纖毛防禦。
分類
- 評估領域:口腔黏膜/牙列/舌、咽部與扁桃體、鼻腔/中膈/鼻甲,以及鼻竇壓痛/引流模式。
- 口腔結構領域:唇與牙列對位、顎部運動、舌活動度、腭/懸雍垂位置與唾液濕潤模式。
- 咽部領域:鼻咽-口咽-喉咽功能,以及其與扁桃體與氣道保護的相關性。
- 鼻腔-鼻竇領域:鼻中膈/鼻甲通暢性與副鼻竇模式(額竇、上頷竇、篩竇、蝶竇)。
- 異常分組:感染-發炎性、結構性/先天性、腫瘤警示模式與氣道急重症。
- 症狀風險分級:輕度局部刺激,或吞嚥困難、呼吸困難、含糊嗓音、進行性疼痛/腫脹。
- 年齡相關感覺改變分級:高齡者可能出現嗅覺辨識下降與味覺敏感度減弱,進而影響食慾、安全與用藥耐受。
護理評估
NCLEX 重點
先處理氣道與吞嚥安全線索,再處理急迫性較低的慢性舒適問題。
- 評估咽痛、吞嚥困難、聲音沙啞、口腔疼痛、鼻塞、鼻竇壓迫感、嗅/味覺改變與出血。
- 評估牙菌斑-齲齒模式進展(咀嚼痛、可見齲壞、冷熱敏感,以及因口腔不適導致攝取下降)。
- 評估齲齒風險譜(例如吸菸、糖尿病、頻繁高糖/高碳水攝取、高齡與口乾)。
- 懷疑口腔癌時,評估牙齒鬆動、唇/口腔不癒合潰瘍、紅白色黏膜斑、顎/頸部腫塊、口腔/耳部疼痛、聲音沙啞,以及咀嚼/吞嚥/顎部運動困難。
- 以聚焦訪談追問既往口腔/咽喉/鼻腔診斷(例如蛀牙、牙齦炎、口腔念珠菌感染、鏈球菌性咽喉炎、扁桃體炎、咽炎、GERD、鼻竇炎、鼻炎、息肉、鼻中膈彎曲、鼻部外傷)。
- 回顧目前用於咽痛、口腔病灶、鼻塞或過敏的藥物、補充品與草藥。
- 對活動性症狀,使用 PQRSTU 澄清並加入口腔專項問題:牙齦出血、牙齒鬆動/敏感、假牙貼合度、持續口臭,以及與咀嚼相關的攝取變化。
- 仔細記錄病灶時間軸(起始、持續、增大/出血變化、疼痛模式),並及時回報持續存在的可疑發現。
- 視診口腔與咽部是否有潰瘍、斑塊、滲出物、不對稱、黏膜顏色改變與病灶持續性。
- 視診唇/牙/牙齦、腭/懸雍垂對位、舌活動度與唾液品質,以辨識咀嚼/吞嚥風險。
- 當病人主訴咀嚼痛或口腔力學疑慮時,評估顎部活動並觸診主要咀嚼肌功能。
- 評估扁桃體大小/滲出模式、鼻腔通暢性與中膈對位,以及鼻竇壓痛。
- 在成人中篩檢口腔念珠菌感染風險因子(例如假牙、糖尿病、癌症、HIV/AIDS、近期抗生素、吸入型類固醇、口乾與吸菸)。
- 篩檢口腔健康不佳模式:持續口臭、可見齲壞、牙齦出血/萎縮、牙齒敏感或鬆動、持續牙痛、口乾,或持續異味。
- 使用光源與壓舌板時請病人發出「Ah」,以改善後咽部視野並評估懸雍垂抬升是否對稱。
- 採戴手套技術牽開唇頰,以完整檢查牙齦與牙列;取下假牙以檢查下方黏膜。
- 評估牙齒鬆動、齦緣潰瘍/出血、舌苔/病灶/運動,以及唾液腺壓痛(腮腺與頷下區)。
- 檢查外鼻,並以鼻鏡搭配光源進行鼻腔內評估,包括分泌物、鼻中膈彎曲/穿孔/出血,以及鼻甲充血/息肉。
- 懷疑骨折或鼻竇發炎時,觸診鼻樑/鼻竇區域(前額與面頰)是否有壓痛、畸形或骨擦感。
- 若吞嚥安全性不明確(例如近期中風),應於經口進食或口服給藥前依流程完成床邊吞嚥篩檢。
- 吞嚥篩檢未通過者應依
NPO處置,直至完成語言/吞嚥評估。 - 將聲音共鳴改變與「鼻音重、阻塞感」音質,連結至可能的黏膜腫脹或鼻竇阻塞模式。
- 區分常見上氣道疾病:鼻竇炎(急性至 4 週、慢性超過 12 週、復發性每年多次)、咽炎、扁桃體炎與鼻出血。
- 篩檢鼻出血誘因,如乾燥低濕環境、挖鼻創傷、解剖畸形、高血壓、凝血障礙及抗血小板/抗凝藥使用。
- 當客觀與主觀資料衝突時,透過重複查體與症狀澄清來驗證發現。
- 清楚記錄病人主訴與客觀發現,且在臨床相關時保留直接症狀引述。
護理措施
- 對氣道窘迫、重度吞嚥困難、類會厭炎表現或不癒合可疑病灶等紅旗徵象進行升級處置。
- 支持醫囑下之口腔癌評估路徑,可能包含內視鏡、組織切片/刷檢、HPV 檢測、X 光(X-ray)/電腦斷層(CT)/磁振造影(MRI)/超音波(ultrasound)/PET 影像及選擇性吞嚥檢查。
- 在等待確定治療期間,支持口腔衛生、補水與症狀緩解策略。
- 強化齲齒預防組合:每日以含氟牙膏刷牙 2 次、每日使用牙線、牙刷約每 3-4 個月更換,並進行常規口腔追蹤(通常每 6 個月)。
- 強化含氟與營養衛教(例如使用含氟飲水與低糖飲食模式)並支持戒菸。
- 教導咽痛舒緩措施:溫鹽水漱口(1/2 茶匙鹽加入 1 杯水)、舒緩性液體、喉糖、加濕空氣,以及在適當情況下使用 acetaminophen。
- 強化病原體特異性治療邏輯:多數咽炎為病毒性且以症狀處置為主,但疑似 A 群鏈球菌疾病與細菌性扁桃體炎需遵從抗生素療程以降低併發症。
- 強化口腔念珠菌感染照護:遵從抗黴菌治療、精細口腔衛生,並矯正基礎誘因。
- 對使用吸入型類固醇的病人,教導每次用藥後漱口並吐出,以降低反覆鵝口瘡風險。
- 當評估提示可能口腔疾病或進行性牙列/牙齦功能失調時,轉介牙科評估。
- 及時回報與甲基安非他命相關的口腔破壞模式,並協調牙科轉介與物質使用治療評估。
- 教導鼻出血急救:身體前傾並持續捏壓鼻翼最長 15 分鐘、以口呼吸;若出血持續或生命徵象不穩則緊急升級。
- 對持續鼻出血,依醫囑準備分級介入(局部血管收縮劑、燒灼、填塞/球囊),並監測血流動力學狀態。
- 強化感染控制措施與病人衛教,以預防復發並促進追蹤。
- 在口腔癌治療路徑中,優先確保氣道與營養支持、疼痛管理與溝通調適(例如重大口腔術後使用書面溝通輔具)。
- 針對高風險族群強化預防教育:戒菸限酒、均衡飲食支持與唇部防曬衛教。
上氣道安全風險
進行性咽部腫脹或伴呼吸改變的吞嚥痛,可能提示時間敏感的氣道急症。
常見口腔發現
- 口腔潰瘍:發生於唇、舌、牙齦或頰黏膜的疼痛性病灶;應考慮感染性或發炎性原因。
- 牙菌斑與齲齒模式:菌斑堆積可使牙釉質去礦化並形成蛀洞,進而導致口腔疼痛、咀嚼困難、補水/營養下降,以及影響自尊的外觀困擾。
- 白斑(Leukoplakia):增厚白色斑塊,可反映慢性刺激、黴菌病程或癌前變化。
- 紅斑(Erythroplakia):持續性紅斑對異常增生/惡性病變的疑慮更高,需及時評估。
- 口腔念珠菌感染(鵝口瘡):常為可刮除的白色斑塊;在免疫功能低下或口腔菌相失衡時更常見。
- 「冰毒口」模式:與甲基安非他命暴露及延遲牙科就醫相關的重度齲齒、牙齒裂損/磨耗、齦緣齲壞進展、口乾與口腔灼傷/病灶。
- 口腔癌警示模式:不癒合病灶、黏膜出血、顏色改變或口底/舌部腫塊需及時進行診斷性追蹤。
- 口腔癌時間線索:任何持續 2 週或更久的口腔病灶,尤其伴異常顏色或出血,皆需加速評估。
- 口腔癌治療脈絡:管理可能包含手術、放療、化療與重建路徑;晚期疾病可能需氣切與灌食管支持。
- 唇裂/顎裂:先天融合缺陷可損害餵食力學;顎裂在缺乏支持性餵食策略與確定修補前,尤其會增加嬰兒營養不良風險。
- 口腔健康不佳群聚:口臭、齲齒、牙齦出血/萎縮、口乾與持續異味,提示衛生或牙周病變,需後續追蹤。
常見咽部發現
- 扁桃體腫大:可反映急性/反覆感染或慢性發炎。
- 扁桃體分組:腭扁桃體、咽扁桃體(腺樣體)、舌扁桃體與咽鼓管扁桃體。
- 扁桃體分級:
0(扁桃體切除術後)、1+正常、2+輕度腫大、3+中度腫大、4+重度腫大。
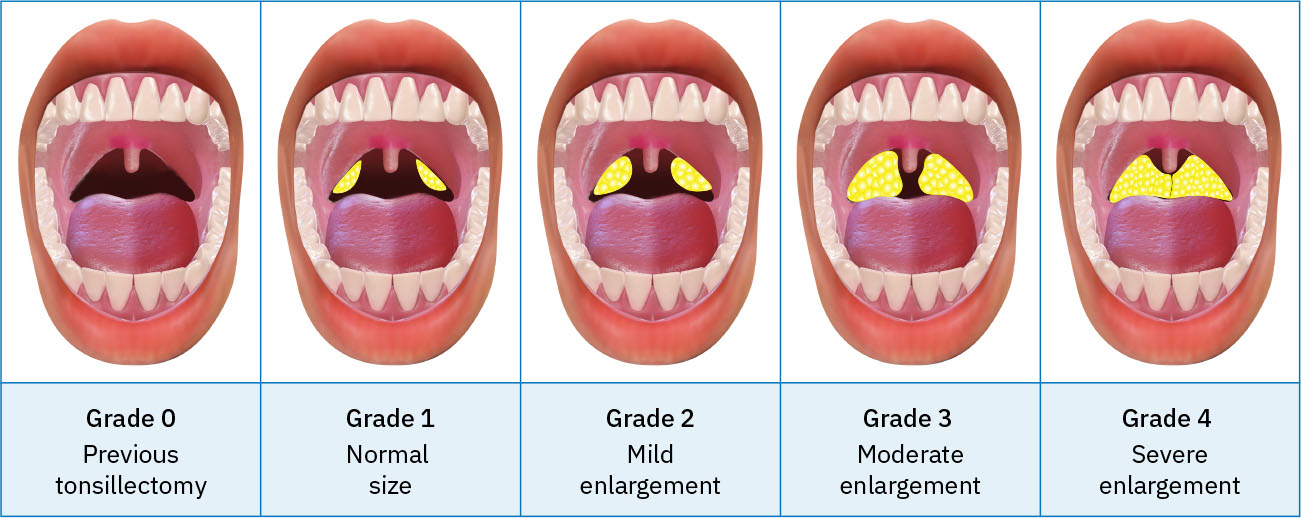 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.4.
- 扁桃體滲出物:白/黃色滲出可能提示細菌性咽扁桃體感染,包括 A 群鏈球菌疾病。
- 咽炎模式:可為病毒性或細菌性;若呈鏈球菌模式並伴發燒、扁桃體斑塊與淋巴結腫大,應及時抗生素治療以降低併發症。
- 扁桃體周圍膿瘍:扁桃體周圍積膿造成重度咽痛、吞嚥困難與聲音改變;需緊急升級。
- 喉炎/會厭炎:聲音沙啞與失聲提示喉部發炎;會厭炎徵象(吞嚥痛、含糊嗓音、呼吸困難)屬氣道急症。
- GERD 相關咽部刺激:慢性逆流可持續引發咳嗽、聲音沙啞與咽部不適。
- 咽癌警示模式:持續咽痛、吞嚥困難或進行性聲音改變,需加速評估。
- 吞嚥困難線索群:進食時咳嗽、濕啞/咕嚕聲、咀嚼/吞嚥費時、口角漏食、食物殘留或餐後呼吸困難。
常見鼻腔與鼻竇發現
- 鼻出血誘因:黏膜乾燥、創傷/刺激物、減充血劑過度使用、抗凝/抗血小板暴露、高血壓、息肉與異物。
- 鼻中膈彎曲:單側阻塞/鼻塞、反覆鼻竇感染、鼻出血與睡眠呼吸障礙;重症可能需鼻中膈成形術。
- 鼻竇炎:急性(至 4 週)、慢性(超過 12 週)或復發性(每年多次發作),伴鼻塞、臉部疼痛/壓痛與鼻後滴流。
- 其他鼻部異常:鼻息肉、過敏性/非過敏性鼻炎、骨折相關畸形、持續阻塞/分泌物,以及先天或後天畸形。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| [antibiotics] | 依病情選擇的藥物 | 確認適應症,並監測治療中仍持續進展的病情。 |
| [anticoagulants] | Warfarin 與相關藥物 | 回顧出血風險病史,並監測持續或反覆鼻出血。 |
| [antifungal-medications] | Clotrimazole、miconazole、nystatin | 常用於念珠菌病灶;強化完整療程與口腔照護。 |
臨床判斷應用
臨床情境
一位病人主訴重度咽痛、聲音含糊、吞嚥痛與逐漸加重的頸部不適。
- 辨識線索:上氣道與吞嚥紅旗徵象並存。
- 分析線索:此模式提示可能為涉及氣道的緊急咽部病程。
- 優先假設:即時優先事項為氣道安全與快速升級處置。
- 產生解決方案:啟動緊急再評估,避免延誤醫療提供者評估。
- 採取行動:清楚溝通客觀發現並落實已下達的安全措施。
- 評估結果:早期升級可預防呼吸功能受損與併發症進展。
相關概念
- 口腔、會陰與導管衛生:感染預防 - 口腔照護品質會影響黏膜完整性與感染風險。
- 感染性與發炎性皮膚狀況 - 共通的感染與發炎模式辨識原則。
- 記錄與通報資料 - 客觀病灶與症狀記錄可改善升級決策。
- 醫療照護相關感染 - 感染預防策略可支持跨場域更安全的照護。
- 呼吸系統 - 上氣道解剖與生理為鼻竇、咽部與鼻腔異常提供脈絡。
- 吸入性肺炎 - 吞嚥安全篩檢與早期誤吸風險辨識可降低肺部併發症。
自我檢核
- 哪些口腔/咽喉發現提示需立即升級氣道風險?
- 為什麼持續性口腔病灶需要謹慎追蹤記錄?
- 鼻腔與鼻竇發現如何影響更廣泛的營養與安全結果?