胸廓與肺評估:呼吸音與呼吸模式
重點整理
- 胸廓評估結合症狀訪談、視診、觸診與聽診。
- 胸廓對稱性、氣管對位、呼吸作功與呼吸模式趨勢可指引急性度決策。
- 附加呼吸音與呼吸作功升高可提示快速失代償。
- 在早期惡化中,呼吸頻率與二氧化碳波形變化可先於氧飽和下降出現。
病理生理學
有效呼吸仰賴胸廓力學、氣道通暢、肺泡通氣與氣體交換的協調。結構或功能受損會改變氣流型態及經胸壁傳導的呼吸音。 胸廓範圍自頸根部至上腹部,由胸廓骨架與胸腔組成。胸廓骨架由胸骨、肋軟骨與 12 對肋骨構成,後方連接 T1-T12;此結構在保護心肺同時支援通氣運動。 肋骨常分為真肋(1-7)、假肋(8-12)與浮肋(11-12)。胸骨包含胸骨柄、胸骨體與劍突,臨床常用標誌有胸骨上切跡、胸骨角與第二肋附著層面,用於肋骨/肋間隙定位計數。
異常呼吸模式常反映全身酸鹼壓力、神經調節異常、疲勞或心肺疾病惡化。
分類
- 評估領域:主觀呼吸病史、胸廓視診與觸診、呼吸音聽診與呼吸模式分析。
- 胸廓結構領域:胸廓骨架(胸骨、肋骨、肋軟骨、胸椎)與容納心肺的胸腔組織結構。
- 解剖標誌領域:鎖骨中線、腋前線與腋中線,用於檢查與處置定位。
- 呼吸音分組:正常支氣管音/支氣管肺泡音/肺泡音與附加音。
- 附加音類別:細/粗濕囉音、鼾音、哮鳴音、喉鳴音與胸膜摩擦音。
- 模式異常:呼吸暫停、呼吸過緩、呼吸過速、Cheyne-Stokes、Kussmaul、端坐呼吸與瀕死樣呼吸。
- 特殊語音操作:耳語胸語音、羊鳴音與支氣管語音在語音傳導異常清晰或改變時,可支持肺實變/胸膜病變懷疑。
- 正常呼吸音分布:支氣管音(氣管/喉部,響亮高調,呼氣長於吸氣)、支氣管肺泡音(大支氣管近第一、二肋間,中等音調且吸呼間有停頓)、肺泡音(周邊肺野,柔和低調)。
- 附加音特徵:細濕囉音(高調吸氣爆裂音)、粗濕囉音(低調吸氣濕音)、鼾音(大氣道狹窄/分泌物造成低調連續音)、哮鳴音(小氣道狹窄造成高調連續音)、喉鳴音(吸氣性上氣道阻塞)、胸膜摩擦音(胸膜發炎摩擦音)。
護理評估
NCLEX 重點
在完成低急性度紀錄前,應優先辨識呼吸窘迫與氣道威脅。
- 評估呼吸困難時間特徵、咳嗽/痰液變化、菸草或電子菸暴露與功能耐受。
- 以包年數(每日包數 x 吸菸年數)量化吸菸負擔,並在兒科與家庭風險分析中納入二手菸暴露脈絡。
- 床邊復評時,解讀作功與呼吸音變化需納入目前供氧設定與正在進行的呼吸治療。
- 在聚焦主觀評估中納入目前/既往呼吸診斷、用藥史與家族呼吸病史。
- 當呼吸症狀持續時納入營養病史:24 小時飲食/液體回顧、限制性飲食型態與食物不安全障礙,這些都可能加重肺部風險負擔。
- 詢問病人是否使用居家呼吸支持或監測設備(如氧療、CPAP/BiPAP、霧化器或尖峰流速計)及實際使用方式。
- 解讀回報症狀時整合年齡、性別、文化/環境脈絡與健康行為因素。
- 呼吸困難訪談中,詢問起病、誘發暴露(活動/粉塵/動物/食物)、活動閾值、持續時間、緩解因素與姿勢/夜間症狀(端坐呼吸、枕頭數、夜間喘)。
- 若呼吸短促嚴重或合併胸痛,應停止常規訪談並升級緊急支持。
- 咳嗽訪談中,詢問痰量/顏色、咳血、伴隨發熱/畏寒/盜汗、症狀持續時間、誘因與治療反應。
- 使用 0-10 病人自評量表量化呼吸困難,並在介入前後追蹤連續分數。
- 在健康史中篩檢可改變呼吸風險行為,包含吸菸/電子菸、居家或職場污染暴露、拒絕疫苗、活動不足、高體重型態與蔬果攝取不足。
- 視診胸廓外形與對稱性、氣管中線、輔助呼吸肌使用、凹陷徵與鼻翼煽動。
- 將新發氣管偏移視為單側容積喪失或胸膜腔病變高風險線索,應即時升級。
- 視診漏斗胸或雞胸等胸壁輪廓異常,並與胸廓擴張品質關聯判讀。
- 視診時比較前後徑與橫徑;預期成人 AP:橫徑比約為 1:2。
- 整分鐘計算呼吸頻率,並將預期成人基線定義為約 12-20 次/分、節律規則且不費力。
- 將靜息 SpO2 與呼吸頻率一起解讀;預期成人靜息飽和度常約 94-100%,而低於基線值(特別是慢性 COPD)需以趨勢方式解讀與追蹤。
- 評估呼吸深度與吸呼時序;安靜呼吸通常吸氣短於呼氣,主動呼吸時可接近 1:1。
- 使用體表標誌(胸骨角/第二肋與胸廓參考線)一致定位聽診點與肋間隙。
- 在遙測導線放置及其他需精準解剖定位的胸部處置中,一致使用胸廓參考線。
- 將三腳架姿勢與無法完整說句視為床邊呼吸窘迫線索。
- 將呼氣延長與三腳架姿勢視為高風險床邊發現,可能反映阻塞性氣體滯留或顯著呼吸作功。
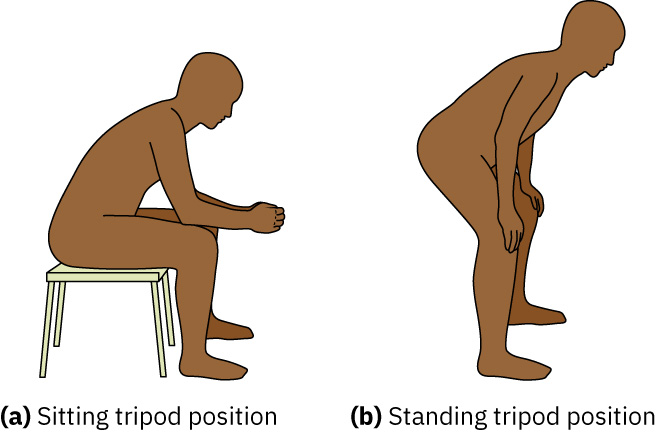 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- 視診慢性低氧形態學特徵,如杵狀指與前後徑增加(桶狀胸);AP:橫徑接近 1:1 支持 COPD 常見慢性過度充氣型態。
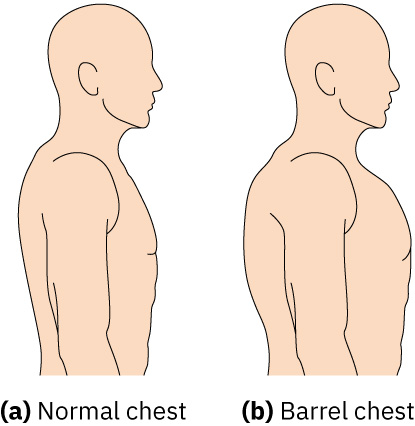 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- 視診脊柱姿勢(如高齡者後凸),因胸廓型態改變會影響擴張模式與呼吸力學。
- 依痰量、顏色、氣味、黏稠度與血液成分描述痰液;黃/綠色膿痰支持感染導向追蹤。
- 將鐵鏽色/棕色痰視為可能陳舊血,將鮮紅/粉紅痰(咳血)視為需快速臨床關聯的升級線索。
- 在有指徵時觸診壓痛、腫塊、擴張不對稱與皮下捻髮感。
- 若近期氣道處置後出現鎖骨/胸壁腫脹,觸診皮下氣腫(捻髮感)並升級新發現。
- 胸管置入或拔除後,觸診置管點附近有無捻髮感或漏氣線索,並升級新發現。
- 以雙手放置於胸部同一高度,觀察吸氣時雙拇指移動是否對稱,以檢查胸廓對稱擴張。
- 將單側擴張不等視為可能肺炎或胸部外傷(含肋骨骨折或 氣胸)之異常線索。
- 以叩診區分預期肺野清音與可能提示實變或胸腔積液的異常濁音。
- 系統聽診前後肺野並進行左右比較。
- 聽診時將聽診器直接貼皮膚(不隔衣物或毛髮),並盡量避開骨性表面、鎖骨/肩胛與乳腺組織。
- 採坐姿可獲最佳聲音傳導;若病人無法坐起,可於床上左右側翻並持續成對左右比較。
- 使用聽診器膜面、指導經口深呼吸,並在每個部位聽完整吸呼週期。
- 若懷疑局灶實變或胸膜疾病,增加語音傳導操作(耳語胸語音、羊鳴音、支氣管語音),並與叩診及症狀發現相互對照。
- 當窘迫徵象聚集時快速升級:縮唇呼吸、鼻翼煽動、可聞呼吸音、肋間凹陷、焦慮與輔助呼吸肌募集。
- 結合臨床脈絡評估呼吸模式異常:呼吸過緩(成人 <12/分)、呼吸過速(成人 >20/分)、Cheyne-Stokes 週期性呼吸暫停-過度換氣、Kussmaul 深快代謝性酸中毒型態、端坐呼吸、呼吸困難/PND、呼吸暫停與瀕死樣呼吸。
- 在高齡趨勢解讀中,辨識 Cheyne-Stokes 可在無急性病理時出現,升級前應先與氧合與神經發現相關判讀。
- 病史中審視藥物相關呼吸線索(如 ACE 抑制劑相關乾咳或 NSAID 敏感型支氣管痙攣)。
- 納入同步肺評估參數:皮膚顏色(發紺/蒼白)、肋膜性疼痛、輔助呼吸肌使用與杵狀指。
- 對新生兒與嬰兒,應在安靜狀態下整分鐘計呼吸;出生最初幾週可見最長約 10 秒週期性暫停,若無窘迫徵象通常不屬異常。
- 對嬰幼兒,優先早期偵測鼻翼煽動/凹陷,並考量發育力學(早期嬰兒主要以鼻呼吸;胸廓肌肉約至 6 歲成熟前 AP:橫徑常接近 1:1)。
- 對嬰幼兒,當發育階段限制直接症狀表達時,應由照顧者蒐集主觀呼吸病史細節。
- 對嬰幼兒,需辨識其咳嗽可能較少痰且呼吸肌耐力有限,因此分泌物滯留與疲勞可快速進展。
- 對早產或其他脆弱新生兒,呼吸系統疾病期間需加強監測與表面張力素相關的肺不張型態。
- 在兒科呼吸疾病中,篩檢多系統惡化線索(進食減少、尿濕尿布/尿量減少、嬰兒囟門凹陷、心搏過速、意識改變、疲勞、發紺、黏膜乾燥或皮膚彈性下降)。
- 對淺呼吸或呼吸肌疲勞的高齡者,可將深呼吸聽診分為較短區段並安排休息(如先前肺野再後肺野),以降低疲勞相關評估誤差。
- 以發現群聚縮小可能併發症:單側呼吸音減弱/擴張落後(肺不張或氣胸)、咳嗽加哮鳴加上呼吸道感染史(支氣管炎)、濕囉音合併粉紅泡沫痰/周邊水腫(肺水腫)、呼吸音減弱合併肋膜性疼痛/發熱(胸腔積液)。
護理措施
- 對呼吸作功增加、嚴重模式異常與新發高風險附加音,應即時升級處理。
- 採用可優化通氣的姿勢、依醫囑支持 氧氣治療,並降低體力負荷。
- 對準備戒菸病人套用戒菸 Five As:Ask、Advise、Assess readiness、Assist(諮詢/藥物)、Arrange(早期追蹤)。
- 介入後再評估,並回報作功、呼吸音與氧合之客觀趨勢變化。
- 將呼吸頻率、節律、深度與作功作為持續趨勢資料監測,而非孤立數值。
- 追蹤胸廓運動對稱性、輔助呼吸肌使用及肋間或鎖骨上凹陷。
- 聽診通氣減弱/消失與附加音,並依部位與嚴重度繪製變化圖。
- 對低氧風險病人依政策使用含警示設定的血氧監測。
- 在嚴重受損且有指徵時使用 ABG 資料,並理解該檢查具侵入性,需結合床邊趨勢解讀。
- 對鎮靜病人,優先持續脈搏血氧趨勢監測並即時回應警報。
- 即使短期血氧改善,仍需密切趨勢監測,因急性呼吸窘迫可快速復發。
- 對無慢性低基線的成人,出現新發 SpO2 <92% 應升級;SpO2 <88% 視為重度低氧,需緊急介入。
- 若快速淺呼吸、濕囉音與氣流下降同時出現,應立即升級,安排緊急影像與治療以排除重度肺部感染。
- 將新發胸痛合併呼吸惡化,或呼吸困難惡化合併易怒/躁動/意識改變,視為需立即升級的發現。
- 以粗大氣道音(鼾音)結合分泌物負擔與咳嗽有效性,評估是否需抽吸。
- 監測低氧進展線索,如躁動、焦慮與空氣飢餓感。
- 將新發混亂或意識改變納入早期低氧線索監測。
- 記錄咳嗽起始、持續與特徵,以及分泌物量與品質。
- 追蹤呼吸困難誘發/緩解因子,並在縱向呼吸監測中納入胸部影像結果。
- 在趨勢回顧中納入胸部 X 光結果,且依政策於升級影像前確認妊娠狀態。
- 當升級檢查方向不明時,依臨床情境預期擴展呼吸診斷(如 CT/MRI、V/Q 掃描或肺功能檢查)。
- 若胸痛呈壓迫性且伴下顎/手臂放射、呼吸困難、頭暈或噁心,應在常規疼痛檢查前先按急症升級。
- 依目前呼吸困難嚴重度調整既定介入;若窘迫加劇,暫停耗力任務(如步行)並依醫囑升級 RT 會診或藥物調整。
- 以心率、呼吸頻率、脈搏血氧、肺部聽診與病人自評呼吸困難分數的再評估趨勢,記錄介入效果。
- 以完整肺評估格式記錄基線與再評估:呼吸症狀/病史、胸廓對稱與 AP:橫徑比、呼吸頻率/作功/模式、凹陷或輔助呼吸肌使用、觸診發現、雙側聽診圖譜,以及室內空氣或供氧支持下 SpO2。
呼吸衰竭風險
凹陷徵、喉鳴、瀕死樣呼吸或快速惡化呼吸困難皆屬急症發現,需立即升級。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| bronchodilators | 短效與長效藥物 | 評估治療後呼吸音與呼吸作功反應。 |
| antibiotics | 細菌性呼吸道感染情境 | 將療程效果與發熱、痰液及聽診趨勢進行關聯。 |
臨床判斷應用
臨床情境
一位 COPD 病人出現呼吸過速、肋間凹陷與新發瀰漫性哮鳴音。
- 辨識線索:呼吸作功增加並伴新附加音發現。
- 分析線索:氣流受限正在惡化,可能進展為 呼吸衰竭。
- 優先假設:立即優先項是氧合與通氣支持。
- 產生解決方案:啟動升級、優化姿勢並準備醫囑呼吸介入。
- 採取行動:溝通客觀發現並密切監測趨勢反應。
- 評估結果:治療後呼吸作功與呼吸音改善。
相關概念
- 呼吸系統 - 聚焦呼吸評估所需核心解剖與氣體交換架構。
- 肺功能檢查與 PEFR 區間 - 支援阻塞性呼吸變化趨勢解讀。
- 氧氣治療裝置選擇與監測 - 呼吸惡化期間之裝置選擇與再評估原則。
- 記錄與通報資料 - 客觀型態記錄可提升升級品質。
自我檢核
- 哪些評估發現提示需立即進行呼吸升級處理?
- 附加呼吸音如何協助縮小可能病理生理範圍?
- 為何呼吸模式變化必須追蹤趨勢,而非當作孤立發現處理?