胸廓与肺评估:呼吸音与呼吸模式
关键要点
- 胸廓评估结合症状访谈、视诊、触诊与听诊。
- 胸廓对称性、气管对线、呼吸作功与呼吸模式趋势指导急性度决策。
- 附加呼吸音与呼吸作功升级可提示快速失代偿。
- 在早期恶化中,呼吸频率与二氧化碳波形变化可先于氧饱和下降出现。
病理生理学
有效呼吸依赖胸廓力学、气道通畅、肺泡通气与气体交换的协调。结构或功能受损会改变气流模式及经胸壁传导的呼吸音。 胸廓范围从颈根部至上腹部,由胸廓骨架与胸腔组成。胸廓骨架由胸骨、肋软骨与 12 对肋骨构成,后方连接 T1-T12;这一结构在保护心肺同时支持通气运动。 肋骨常分为真肋(1-7)、假肋(8-12)与浮肋(11-12)。胸骨包括胸骨柄、胸骨体与剑突,临床常用标志有胸骨上切迹、胸骨角与第二肋附着层面,用于肋骨/肋间隙定位计数。
异常呼吸模式常反映全身酸碱应激、神经调节异常、疲劳或心肺疾病恶化。
分类
- 评估领域:主观呼吸病史、胸廓视诊与触诊、呼吸音听诊及呼吸模式分析。
- 胸廓结构领域:胸廓骨架(胸骨、肋骨、肋软骨、胸椎)及容纳心肺的胸腔组织结构。
- 解剖标志领域:锁骨中线、腋前线与腋中线,用于查体与干预定位。
- 呼吸音分组:正常支气管音/支气管肺泡音/肺泡音与附加音。
- 附加音类别:细/粗湿啰音、鼾音、哮鸣音、喉鸣音与胸膜摩擦音。
- 模式异常:呼吸暂停、呼吸过缓、呼吸过速、Cheyne-Stokes、Kussmaul、端坐呼吸与濒死样呼吸。
- 特殊语音传导操作:耳语胸语音、羊鸣音与支气管语音在语音传导异常清晰或改变时,可支持实变/胸膜病变怀疑。
- 正常呼吸音分布图:支气管音(气管/喉部,响亮高调,呼气长于吸气);支气管肺泡音(大支气管近第一、二肋间,中等音调,吸呼间有停顿);肺泡音(外周肺野,柔和低调)。
- 附加音特征:细湿啰音(高调吸气爆裂音)、粗湿啰音(低调吸气湿音)、鼾音(大气道狭窄/分泌物导致低调连续音)、哮鸣音(小气道狭窄导致高调连续音)、喉鸣音(吸气性上气道阻塞)、胸膜摩擦音(胸膜炎性摩擦音)。
护理评估
NCLEX 重点
在完成低急性度文书前,优先识别呼吸窘迫与气道威胁。
- 评估呼吸困难时间特征、咳嗽/痰液变化、烟草或电子烟暴露与功能耐受。
- 以包年数(每日包数 x 吸烟年数)量化吸烟负担,并在儿科与家庭风险分析中纳入二手烟暴露情境。
- 床旁复评时,解读作功与呼吸音变化需纳入当前供氧设置与正在进行的呼吸治疗。
- 在聚焦主观评估中纳入当前/既往呼吸系统诊断、用药史与家族呼吸病史。
- 当呼吸症状持续时纳入营养病史:24 小时饮食/液体回顾、限制性饮食模式与食物不安全障碍,这些会加重肺部风险负担。
- 询问患者是否使用居家呼吸支持或监测设备(如氧疗、CPAP/BiPAP、雾化器或峰流速仪)及实际使用方式。
- 解读报告症状时整合年龄、性别、文化/环境情境与健康实践因素。
- 呼吸困难访谈中询问起病、诱发暴露(活动/粉尘/动物/食物)、活动阈值、持续时间、缓解因素及体位/夜间症状(端坐呼吸、枕头数量、夜间气促)。
- 若气促严重或伴胸痛,应停止常规访谈并升级紧急支持。
- 咳嗽访谈中询问痰量/颜色、咯血、伴随发热/寒战/盗汗、症状持续时间、诱因与治疗反应。
- 使用 0-10 患者自评量表量化呼吸困难,并在干预前后追踪连续评分。
- 在健康史中筛查可改变呼吸风险行为,包括吸烟/电子烟、家庭或职业污染暴露、拒绝接种、活动不足、高体重模式及果蔬摄入不足。
- 视诊胸廓形态与对称性、气管中线、辅助呼吸肌使用、凹陷征与鼻翼扇动。
- 将新发气管偏移视为单侧容积丢失或胸膜腔病变高风险线索并及时升级。
- 视诊漏斗胸或鸡胸等胸壁轮廓异常,并与胸廓扩张质量相关联。
- 视诊时比较前后径与横径;预期成人 AP:横径比约为 1:2。
- 整分钟计呼吸频率,并将预期成人基线定义为约 12-20 次/分且节律规则、无费力。
- 将静息 SpO2 与呼吸频率联合解读;预期成人静息饱和度常约 94-100%,而低于基线值(尤其慢性 COPD)需基于趋势解读与随访。
- 评估呼吸深度与吸呼时序;安静呼吸通常吸气短于呼气,主动呼吸时可接近 1:1。
- 使用体表标志(胸骨角/第二肋及胸廓参考线)一致定位听诊点与肋间隙。
- 在遥测导联放置及其他需精确解剖定位的胸部操作中,一致应用胸廓参考线。
- 将三脚架位与不能完整说句视为床旁呼吸窘迫线索。
- 将呼气延长与三脚架位视为高风险床旁发现,可能反映阻塞性气体潴留或显著呼吸作功。
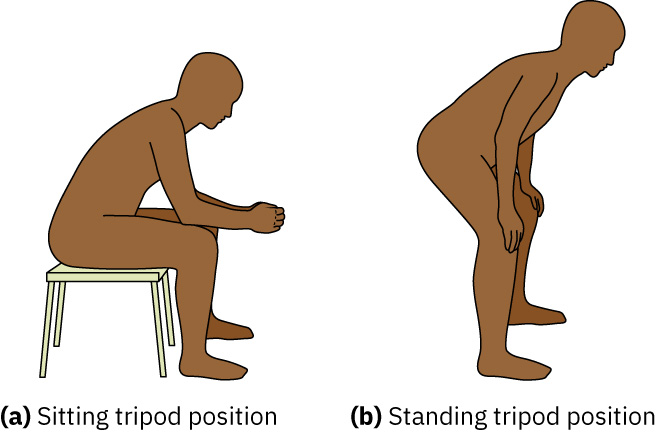 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- 视诊慢性低氧形态学特征,如杵状指与前后径增加(桶状胸);AP:横径接近 1:1 支持 COPD 常见慢性过度充气模式。
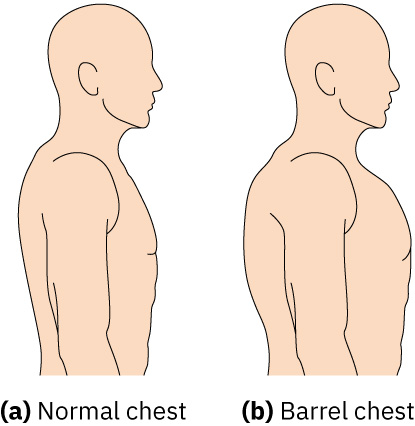 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- 视诊脊柱体态(如老年后凸),因胸廓形态变化会改变扩张模式与呼吸力学。
- 按痰量、颜色、气味、黏稠度与血液成分特征化痰液;黄/绿色脓痰支持感染导向随访。
- 将铁锈色/棕色痰视为可能陈旧血,将鲜红/粉红痰(咯血)视为需及时临床关联的升级线索。
- 在有指征时触诊压痛、包块、扩张不对称与皮下捻发感。
- 若近期气道操作后出现锁骨/胸壁肿胀,触诊皮下气肿(捻发感)并升级新发现。
- 胸管置入或拔除后,触诊置管点附近有无捻发感或漏气线索,并升级新发现。
- 将双手置于胸部同一水平,观察吸气时双拇指移动是否对称,以评估胸廓对称扩张。
- 将单侧扩张不等视为可能肺炎或胸部外伤(含肋骨骨折或气胸)异常线索。
- 采用叩诊区分预期肺野清音与提示实变或胸腔积液的异常浊音。
- 系统听诊前后肺野并进行左右比较。
- 听诊时将听诊器直接接触皮肤(不隔衣物或毛发),并尽量避开骨性表面、锁骨/肩胛与乳腺组织。
- 采用坐位以获得最佳传导;若患者不能坐起,可在床上左右侧转并继续左右配对比较。
- 使用听诊器膜面,指导经口深呼吸,并在每个部位听完整吸呼周期。
- 若怀疑局灶实变或胸膜疾病,增加语音传导操作(耳语胸语音、羊鸣音、支气管语音),并与叩诊及症状发现关联。
- 当窘迫体征聚集时快速升级:缩唇呼吸、鼻翼扇动、可闻呼吸音、肋间凹陷、焦虑与辅助呼吸肌募集。
- 结合临床情境评估呼吸模式异常:呼吸过缓(成人 <12/分)、呼吸过速(成人 >20/分)、Cheyne-Stokes 周期性呼吸暂停-过度通气、Kussmaul 深快代谢性酸中毒模式、端坐呼吸、呼吸困难/PND、呼吸暂停与濒死样呼吸。
- 在老年趋势解读中,识别 Cheyne-Stokes 可在无急性病理时出现,并在升级前与氧合和神经发现进行相关判断。
- 病史中复核药物相关呼吸线索(如 ACE 抑制剂相关干咳或 NSAID 敏感性支气管痉挛模式)。
- 纳入并行肺评估参数:皮肤颜色(发绀/苍白)、胸膜性疼痛、辅助呼吸肌使用与杵状指。
- 对新生儿和婴儿,在安静状态下整分钟计呼吸;出生最初几周可见最长约 10 秒周期性暂停,若无窘迫体征通常不异常。
- 对婴幼儿,优先早期识别鼻翼扇动/凹陷,并考虑发育力学(婴早期主要鼻呼吸;胸廓肌肉约至 6 岁成熟前 AP:横径常接近 1:1)。
- 对婴幼儿,当发育阶段限制直接症状报告时,从照护者采集主观呼吸病史细节。
- 对婴幼儿,识别其咳嗽可能较少痰且呼吸肌耐力有限,因此分泌物潴留与疲劳可快速进展。
- 对早产或其他脆弱新生儿,在呼吸系统疾病期间加强对表面活性物质相关肺不张模式的监测。
- 在儿科呼吸疾病中,筛查多系统恶化线索(经口摄入减少、湿尿布/尿量减少、婴儿囟门凹陷、心动过速、意识改变、疲劳、发绀、黏膜干燥或皮肤弹性差)。
- 对浅呼吸或呼吸肌疲劳的老年人,将深呼吸听诊拆分为较短片段并设置休息(如先前肺野后后肺野),以减少疲劳相关评估误差。
- 使用发现簇缩小并发症范围:单侧呼吸音减弱/扩张滞后(肺不张或气胸)、咳嗽 + 哮鸣 + 上呼吸道感染史(支气管炎)、湿啰音 + 粉红泡沫痰 + 外周水肿(肺水肿)、呼吸音减弱 + 胸膜性疼痛/发热(胸腔积液)。
护理干预
- 对呼吸作功增加、严重模式异常与新发高风险附加音及时升级处理。
- 采用优化通气体位,按医嘱支持氧疗,并降低体力消耗需求。
- 对准备戒烟患者应用戒烟“五个 A”:Ask、Advise、Assess readiness、Assist(咨询/药物)、Arrange(早期随访)。
- 干预后再评估,并报告作功、呼吸音与氧合的客观趋势变化。
- 将呼吸频率、节律、深度与作功作为持续趋势数据监测,而非孤立数值。
- 追踪胸廓运动对称性、辅助呼吸肌使用及肋间或锁骨上凹陷。
- 听诊通气减弱/消失与附加音,并按部位与严重度绘制变化图。
- 对低氧风险患者按政策使用带报警设置的氧饱和监测。
- 在严重受损有指征时使用 ABG 数据,识别该检查为侵入性并需结合床旁趋势解读。
- 对镇静患者,优先持续脉搏氧饱和趋势监测并及时响应报警。
- 即使短期氧饱和改善后仍继续密切趋势监测,因为急性呼吸窘迫可快速复发。
- 对无慢性低基线的成人,新发 SpO2 <92% 应升级;SpO2 <88% 视为重度低氧需紧急干预。
- 若快速浅呼吸、湿啰音与气流减弱同时出现,应及时升级并准备紧急影像与治疗,以排查重度肺部感染。
- 将“新发胸痛伴呼吸下降”或“呼吸困难加重伴易激惹/烦躁/意识改变”视为需立即升级的发现。
- 通过将粗大气道音(鼾音)与分泌物负担及咳嗽有效性相关联,评估是否需吸痰。
- 监测低氧进展线索,如不安、焦虑与空气饥饿感。
- 将新发意识混乱或意识水平改变纳入早期低氧线索监测。
- 记录咳嗽起始、持续与特征,以及分泌物量与性质。
- 追踪呼吸困难诱发/缓解因素,并在纵向呼吸监测中纳入胸部影像发现。
- 在趋势复盘中纳入胸片发现,并按政策在升级影像前核实妊娠状态。
- 当升级检查方向不清时,按临床情境预判扩展呼吸诊断(如计算机断层扫描(CT)/磁共振成像(MRI)、V/Q 扫描或肺功能检测)。
- 若胸痛呈压榨样且伴下颌/上肢放射、气促、头晕或恶心,应在常规聚焦疼痛评估前按急症升级。
- 根据当前呼吸困难严重度调整既定干预;若窘迫加重,暂停体力任务(如行走)并按医嘱升级呼吸治疗会诊或药物调整。
- 使用心率、呼吸频率、脉搏氧饱和、肺部听诊与患者自评呼吸困难评分的复评趋势记录干预效果。
- 以完整肺评估格式记录基线与复评:呼吸症状/病史、胸廓对称与 AP:横径比、呼吸频率/作功/模式、凹陷或辅助呼吸肌使用、触诊发现、双侧听诊图谱及室内空气或供氧支持下 SpO2。
呼吸衰竭风险
凹陷征、喉鸣、濒死样呼吸或快速加重呼吸困难均为急症发现,需立即升级。
药理学
| 药物类别 | 示例 | 关键护理考虑 |
|---|---|---|
| [bronchodilators] | 短效与长效药物 | 评估治疗后呼吸音与呼吸作功反应。 |
| [antibiotics] | 细菌性呼吸道感染场景 | 将方案效果与发热、痰液及听诊趋势相关联。 |
临床判断应用
临床情景
一名 COPD 患者出现呼吸过速、肋间凹陷及新发弥漫性哮鸣音。
- 识别线索:呼吸作功增加并伴新附加音发现。
- 分析线索:气流受限正在恶化,可能进展为呼吸衰竭。
- 优先假设:即时优先项是氧合与通气支持。
- 生成方案:启动升级、优化体位并准备医嘱呼吸干预。
- 采取行动:沟通客观发现并密切监测趋势反应。
- 评估结果:治疗后呼吸作功与呼吸音改善。
相关概念
- 呼吸系统 - 聚焦呼吸评估的核心解剖与气体交换框架。
- 肺功能检测与 PEFR 分区 - 支持阻塞性呼吸变化的趋势解读。
- 氧疗装置选择与监测 - 呼吸恶化时装置选择与复评原则。
- 记录与报告数据 - 客观模式记录可提升升级质量。
自我检测
- 哪些评估发现提示需要立即进行呼吸升级处理?
- 附加呼吸音如何帮助缩小可能病理生理范围?
- 为什么呼吸模式变化必须进行趋势追踪,而不能按孤立发现处理?