生命体征评估
- 五项生命体征:体温(T)、脉搏(P)、呼吸频率(RR)、血压(BP)、SpO2——在临床实践中,疼痛常被称为“第五生命体征”
- 任务委派:根据各州 NPA 和机构政策,稳定患者的生命体征测量可委派给 UAP——护士仍需对结果解读与偏离后续处理负责
- 在入院、常规间隔及任何病情触发事件(如疑似感染、跌倒或相关用药变化)时获取生命体征。
- 测量顺序取决于患者病情:许多流程将脉搏血氧放在前面,但突发无反应时应优先检查颈动脉脉搏/判断是否 CPR。
- 医嘱频率是最低监测频次;任何病情变化都应立即复评。
- 典型频次因场景与病情严重度而异(如急性病房常为每 4-8 小时一次,重症/术后可达每 15-60 分钟一次,门诊在就诊开始时测量,长期照护通常每日或按需)。
- 成人正常血压:<120/80 mmHg(2017 AHA/ACC 指南);高血压 = ≥130/80 mmHg
- 成人正常脉搏:60–100 bpm;评估频率、节律、强度(0–3+ 分级)及双侧一致性
- 心尖脉搏:最准确;给予心脏类药物前必须测量
- 当心脏收缩力弱时,触诊脉率可能与听诊心率不同。
- 若桡动脉位点不可及(如石膏、动脉导管、截肢或敷料),应改用心尖听诊,并按需评估其他灌注位点。
- 体位性低血压:站立 3 分钟内收缩压下降 ≥20 mmHg 或舒张压下降 ≥10 mmHg——显著跌倒风险,老年人尤需关注
设备
- 体温计(口温、鼓膜温、腋温、直肠温或颞温)及探头套
- 脉搏血氧仪及合适探头位点
- 听诊器
- 血压计(袖带)——尺寸需与患者上臂匹配
- 带秒针手表或数字计时器
- 手套(用于直肠温度测量)
正常范围参考
各测量途径体温
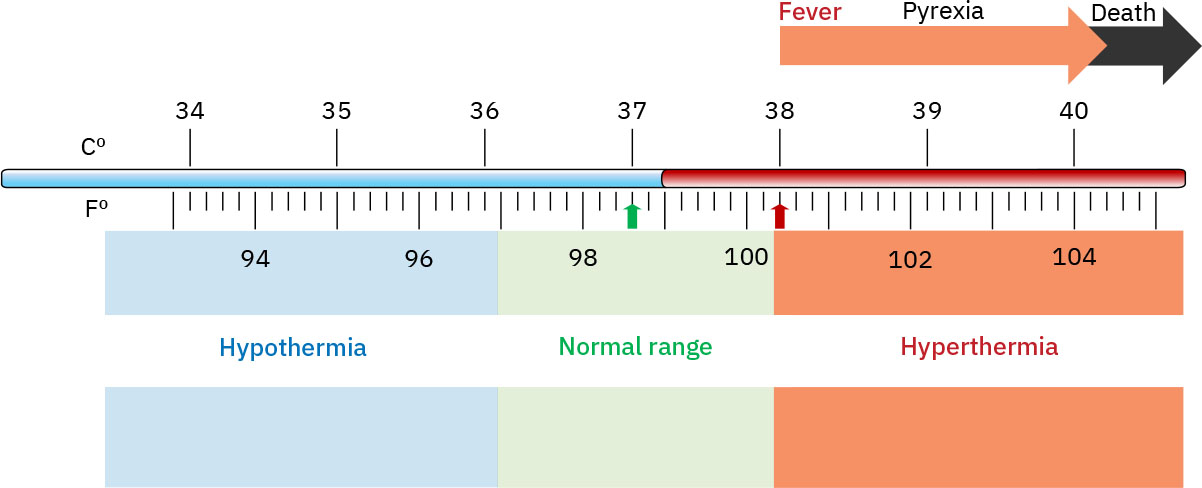 Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.
| 测量途径 | 正常范围 | 与口温比较 |
|---|
| 口温 | 35.8–37.3°C (96–99°F) | 参考标准 |
| 腋温 | 34.8–36.3°C (94.6–97.3°F) | 低于口温 |
| 鼓膜温 | 36.1–37.9°C (96.9–100.2°F) | 高于口温 |
| 直肠温 | 36.8–38.2°C (98.2–100.7°F) | 高于口温——婴儿金标准 |
| 颞温 | 35.2–36.7°C (95.3–98°F) | 低于口温 |
各年龄段脉搏
| 年龄组 | 正常范围(bpm) |
|---|
| 早产儿 | 120–180 |
| 新生儿(0–1 月) | 100–160 |
| 婴儿(1–12 月) | 80–140 |
| 幼儿(1–3 岁) | 80–130 |
| 学龄前(3–5 岁) | 80–110 |
| 学龄期(6–12 岁) | 70–100 |
| 青少年/成人(≥13 岁) | 60–100 |
- 体能良好的青少年和运动员在灌注充分时,静息心率可约为
40-50 bpm。
各年龄段呼吸频率
| 年龄 | 正常范围(次/分) |
|---|
| 婴儿 | 30–60 |
| 幼儿 | 20–30 |
| 学龄前儿童 | 20–25 |
| 学龄儿童 | 14–22 |
| 青少年 | 12–18 |
| 成人 | 12–20 |
血压(成人筛查分级)
| 分级 | 收缩压(mmHg) | 舒张压(mmHg) |
|---|
| 低血压 | <90 | <60 |
| 正常 | 90–119 | 60–80 |
| 升高 | 120–129 | ≤80 |
| I 期高血压 | 130–139 | 80–89 |
| II 期高血压 | ≥140 | ≥90 |
氧饱和度(SpO2)
- 典型健康范围:94-100%
- COPD 患者:88-92% 可能是其预期基线
- SpO2 为估算值;重度贫血与外周灌注不良可导致假性偏低读数。
- 脉搏血氧监测可根据患者病情与临床医嘱采用间断或连续方式。
立即上报触发条件(成人)
- 体温高于 38°C(100.4°F),并注意老年人基线体温可能更低(约 36°C/96°F 也可见)。
- 静息脉搏低于 60 bpm 或高于 100 bpm。
- 呼吸频率低于 12 或高于 20 次/分。
- 血压超出正常范围或伴危险症状。
流程步骤
- 准备设备——根据患者年龄、意识水平和病情选择合适测温途径;确保血压袖带尺寸正确(过小 → 读数假性偏高;过大 → 读数假性偏低)
- 确认时机/指征并准备患者——核对医嘱/常规时程、监测参数、触发背景(新症状、跌倒后、与药物相关的复评)及既往趋势/病史;筛查测量途径/部位限制(如避免在乳房切除术侧/淋巴水肿风险侧上臂测血压,口腔外伤避免口温,避免受损脉搏位点);随后进行手卫生、患者接触前清洁听诊器、核对两项身份识别(患者口述姓名/出生日期并核对腕带,另加政策要求的第二标识,如条码扫描/MAR 核对/LTC 工作人员核验/照片核对)、解释流程并确保患者已休息;体温:口温前需等待热/冷饮、吸烟或嚼口香糖后 15–25 分钟;血压:在可行时测前约 30 分钟避免咖啡因/吸烟/运动,保持安静,并至少静坐休息 5 分钟
- 测量体温——按对应测量途径执行技术;记录体温值时注明途径(如“37.0°C 口温”)
- 评估脉搏——如节律不规则,桡动脉触诊满 60 秒;评估频率、节律(规则/不规则)、强度(0 = 无、1+ = 弱/细速、2+ = 正常、3+ = 洪大)及双侧一致性。若桡动脉位点不可及或过弱/过快而难以可靠解读,听诊心尖脉搏满 1 分钟,并可结合肱动脉/股动脉触诊评估外周灌注;心脏类药物(如地高辛)使用心尖法
- 根据患者情境调整脉搏测量方法——尽量在患者静息/舒适时测量;若无法实现(如疼痛、婴儿哭闹、急性应激),记录当时情境并按需复评。新生儿及约 5 岁以下儿童桡动脉触诊困难时优先肱动脉或心尖评估。
- 计数呼吸频率——在表面继续测脉状态下计数 60 秒(避免患者主动改变呼吸);评估节律与深度/呼吸质量(无辅助肌参与、无鼻翼扇动);若胸廓起伏不易观察,可用听诊器听诊单侧肺野 60 秒
- 测量 SpO2——探头置于手指、脚趾或耳垂;手指探头时去除指甲油并考虑人工甲影响;肢体冰冷/血管收缩时先保暖;必要时改用替代位点(如耳垂或前额/固定式儿科探头);待波形稳定后读取;对不稳定或高风险患者按医嘱连续监测
- 测量血压——袖带紧贴上臂(肱动脉);充气至桡动脉脉搏消失点上方 30 mmHg;以 2–3 mmHg/秒放气;第一柯氏音 = 收缩压;最后柯氏音 = 舒张压
- 必要时评估体位性低血压——仰卧(或坐位基线)测量血压与脉搏,然后站立后测量,再于站立 3 分钟重复测量,使用同一上臂和同一设备;体位性低血压 = SBP 下降 ≥20 mmHg 或 DBP 下降 ≥10 mmHg;脉搏增加 ≥30 bpm 亦有意义。若虽无记录到体位性变化但症状持续,应复测,因为部分患者在站立超过 3 分钟后才出现延迟性下降。
- 分析并记录结果——立即与患者基线及年龄对应正常值比较;记录测温途径、血压体位、SpO2 的室内空气/补氧背景和临床情境;若监护仪数值与床旁体征不符,手动复测并记录差异处理结果
- 上报偏离值——任何超范围生命体征应立即通知医生或带教老师;升级病情变化时,应报告完整当前生命体征组以呈现全貌;按机构政策执行超范围后续措施;出现恶化征象时启动紧急响应(见Tanner 临床判断模型(护理实践))
- 不稳定时遵循病情优先顺序——如患者急性意识丧失,在常规完整测量前先检查颈动脉脉搏以判断是否需立即 CPR。
- 热/冷饮后不足 15 分钟即测口温 → 读数假性偏高或偏低
- 血压袖带过小 → 读数假性偏高;袖带过大 → 读数假性偏低
- 同时触诊双侧颈动脉 → 脑血流下降风险;始终单侧评估
- SpO2 探头手指有指甲油 → SpO2 读数假性偏低
- 患者知晓后再计数呼吸 → 患者可能主动改变呼吸模式
- 忽视部位禁忌(如在乳房切除术侧上臂绑血压袖带)会导致可预防伤害与无效读数
- 持续使用疑似故障设备会反复获得无效数据;应停用、标记
请勿使用(do not use) 并上报生物医学工程检查
- 评估前/后未消毒听诊器会增加可避免的交叉传播风险
相关
 Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.
Illustration reference: OpenStax Fundamentals of Nursing Ch.7.2.