口腔、咽喉、鼻腔与鼻窦评估及异常
关键要点
- 口腔、咽部、鼻腔与鼻窦评估需整合症状访谈与结构化视诊/触诊。
- 吞咽痛、声音改变、气道症状及持续性病灶是需要升级处理的优先线索。
- 嗅觉/味觉改变、慢性鼻塞与反复咽部炎症可显著影响营养与安全。
- 基于解剖结构的评估技术可更好地区分正常变异与具有临床意义的病变。
- 聚焦提问应覆盖既往诊断、当前症状谱及可能影响体征的用药/草药使用情况。
病理生理学
口腔、咽喉、鼻腔与鼻窦构成相互连通的气道-消化区域,支持呼吸、吞咽、发声、嗅觉与味觉。任一区域的炎症、梗阻或感染都可能影响整个功能通路。
由于同时涉及气道保护与经口摄入,局部病变可迅速影响呼吸安全、补液状态、营养与沟通。 口腔包括唇、牙、颌、舌、腭、悬雍垂与唾液相关结构;咀嚼高度依赖咬肌与颞肌功能,因此结构或运动改变可影响咀嚼、言语与摄入。 牙菌斑是由滞留食物残渣与细菌形成的生物膜,随时间可使牙釉质脱矿,导致龋齿与因疼痛受限的咀嚼。 咽部包括鼻咽(空气传导并含腺样体免疫组织)、口咽(空气与食物通道并含腭扁桃体/舌扁桃体)和喉咽(通向气管/食管的共同通道)。喉与会厌功能支持发声并在吞咽时保护气道。 鼻部结构包括外鼻梁/鼻孔及内部鼻中隔、鼻腔与鼻甲,可过滤、加温、加湿吸入空气,同时支持嗅觉-味觉整合与共鸣。 副鼻窦(额窦、上颌窦、筛窦、蝶窦)为黏膜衬里的含气腔隙,可减轻颅骨重量、影响音色,并参与黏液纤毛防御。
分类
- 评估领域:口腔黏膜/牙列/舌、咽部与扁桃体、鼻腔/中隔/鼻甲,以及鼻窦压痛/引流模式。
- 口腔结构领域:唇与牙列对位、颌部运动、舌活动度、腭/悬雍垂位置与唾液湿润模式。
- 咽部领域:鼻咽-口咽-喉咽功能及其与扁桃体和气道保护的相关性。
- 鼻腔-鼻窦领域:鼻中隔/鼻甲通畅性及副鼻窦模式(额窦、上颌窦、筛窦、蝶窦)。
- 异常分组:感染-炎症性、结构性/先天性、肿瘤警示模式与气道急重症。
- 症状风险分级:轻度局部刺激,或吞咽困难、呼吸困难、含混嗓音、进行性疼痛/肿胀。
- 年龄相关感觉改变分级:老年人可能出现嗅觉辨别下降与味觉敏感性减弱,从而影响食欲、安全与用药耐受。
护理评估
NCLEX 重点
先处理气道与吞咽安全线索,再处理急迫性较低的慢性舒适问题。
- 评估咽痛、吞咽困难、声嘶、口腔疼痛、鼻塞、鼻窦压迫感、嗅/味觉改变及出血。
- 评估牙菌斑-龋齿模式进展(咀嚼痛、可见龋坏、冷热敏感及因口腔不适导致摄入减少)。
- 评估龋齿风险谱(如吸烟、糖尿病、频繁高糖/高碳水摄入、高龄与口干)。
- 在怀疑口腔癌时,评估牙齿松动、唇/口腔不愈合溃疡、红白色黏膜斑、颌/颈部肿块、口腔/耳部疼痛、声嘶及咀嚼/吞咽/颌运动困难。
- 通过聚焦访谈追问既往口腔/咽喉/鼻腔诊断(如龋齿、牙龈炎、口腔念珠菌病、链球菌性咽喉炎、扁桃体炎、咽炎、GERD、鼻窦炎、鼻炎、息肉、鼻中隔偏曲、鼻外伤)。
- 回顾当前用于咽痛、口腔病灶、鼻塞或过敏的药物、补充剂与草药。
- 对活动性症状,应用 PQRSTU 澄清并加入口腔专项问题:牙龈出血、牙齿松动/敏感、义齿贴合度、持续口臭及与咀嚼相关的摄入变化。
- 仔细记录病灶时间轴(起病、持续、增大/出血变化、疼痛模式),并及时报告持续存在的可疑体征。
- 视诊口腔与咽部溃疡、斑块、渗出物、不对称、黏膜颜色改变及病灶持续性。
- 视诊唇/牙/龈、腭/悬雍垂对线、舌活动度与唾液质量,以识别咀嚼/吞咽风险。
- 当报告咀嚼痛或口腔力学问题时,评估颌部活动并触诊主要咀嚼肌功能。
- 评估扁桃体大小/渗出模式、鼻腔通畅性与中隔对线,以及鼻窦压痛。
- 在成人中筛查口腔念珠菌病风险因素(如义齿、糖尿病、癌症、HIV/AIDS、近期抗生素、吸入性糖皮质激素、口干与吸烟)。
- 筛查口腔健康不良模式:持续口臭、可见龋坏、牙龈出血/萎缩、牙齿敏感或松动、持续牙痛、口干或持续异味。
- 在使用光源和压舌板时让患者发“Ah”,以改善后咽部视野并评估悬雍垂抬升是否对称。
- 采用戴手套技术牵开唇颊以完整检查牙龈与牙列;取下义齿以检查其下方黏膜。
- 评估牙齿松动、龈缘溃疡/出血、舌苔/病灶/运动,以及唾液腺压痛(腮腺与颌下区)。
- 检查外鼻并用鼻镜配合光源进行鼻腔内评估,包括分泌物、鼻中隔偏曲/穿孔/出血及鼻甲充血/息肉。
- 当怀疑骨折或鼻窦炎症时,触诊鼻梁/鼻窦区域(前额与面颊)的压痛、畸形或骨擦感。
- 若吞咽安全性不明确(如近期卒中),在经口进食或口服给药前按流程完成床旁吞咽筛查。
- 吞咽筛查失败者按
NPO处理,直至完成言语/吞咽评估。 - 将声音共鸣改变与“鼻音重、堵塞感”音质与可能的黏膜肿胀或鼻窦阻塞模式相关联。
- 区分常见上气道疾病:鼻窦炎(急性至 4 周、慢性超过 12 周、复发性每年多次发作)、咽炎、扁桃体炎和鼻出血。
- 筛查鼻出血诱因,如干燥低湿环境、挖鼻创伤、解剖畸形、高血压、凝血障碍及抗血小板/抗凝药使用。
- 当客观与主观数据冲突时,通过重复查体与症状澄清验证体征。
- 清晰记录患者主诉与客观发现,并在临床相关时保留直接症状引述。
护理干预
- 对气道窘迫、重度吞咽困难、类似会厌炎表现或不愈合可疑病灶等红旗体征进行升级处理。
- 支持医嘱下的口腔癌评估路径,可能包括内镜、组织活检/刷检、HPV 检测、X 线(X-ray)/计算机断层扫描(CT)/磁共振成像(MRI)/超声(ultrasound)/PET 影像及选择性吞咽检查。
- 在等待明确治疗期间,支持口腔卫生、补液与症状缓解策略。
- 强化龋齿预防组合:每日使用含氟牙膏刷牙两次、每日使用牙线、牙刷约每 3-4 个月更换,并进行常规口腔随访(通常每 6 个月)。
- 强化含氟与营养宣教(如使用含氟水与低糖饮食模式)并支持戒烟。
- 教授咽痛舒缓措施:温盐水漱口(1/2 茶匙盐加入 1 杯水)、舒缓性液体、润喉糖、加湿空气,以及在适当时使用 acetaminophen。
- 强化病原体特异性治疗逻辑:多数咽炎为病毒性并以对症处理为主,但疑似 A 组链球菌感染与细菌性扁桃体炎需坚持抗生素治疗以减少并发症。
- 强化口腔念珠菌病照护:坚持抗真菌治疗、精细口腔卫生并纠正基础诱因。
- 对使用吸入性糖皮质激素的患者,教授每次用药后漱口并吐出,以降低复发性鹅口疮风险。
- 当评估提示可能口腔疾病或进行性牙列/牙龈功能障碍时,转诊牙科评估。
- 及时报告与甲基苯丙胺相关的口腔破坏模式,并协调牙科转诊与物质使用治疗评估。
- 教授鼻出血急救:身体前倾并持续捏压鼻翼最长 15 分钟、经口呼吸;若出血持续或生命体征不稳则紧急升级。
- 对持续鼻出血,按医嘱准备分级干预(局部血管收缩剂、电灼、填塞/球囊)并监测血流动力学状态。
- 强化感染控制措施与患者宣教,以预防复发并促进随访。
- 在口腔癌治疗路径中,优先保障气道与营养支持、疼痛管理及沟通适配(如重大口腔术后使用书面沟通辅助)。
- 对高风险人群强化预防教育:戒烟限酒、均衡饮食支持与唇部防晒宣教。
上气道安全风险
进行性咽部肿胀或伴呼吸改变的吞咽痛可提示时间敏感的气道急症。
常见口腔发现
- 口腔溃疡:发生于唇、舌、牙龈或颊黏膜的疼痛性病灶;应考虑感染性或炎症性原因。
- 牙菌斑与龋齿模式:菌斑堆积可致牙釉质脱矿并形成龋洞,进而导致口腔疼痛、咀嚼困难、补液/营养下降,以及影响自尊的外观困扰。
- 白斑(Leukoplakia):增厚白色斑块,可反映慢性刺激、真菌过程或癌前改变。
- 红斑(Erythroplakia):持续性红斑,对不典型增生/恶性病变的担忧更高,需及时评估。
- 口腔念珠菌病(鹅口疮):常为可刮除的白色斑块;在免疫受损或口腔菌群失衡时更常见。
- “冰毒口”模式:与甲基苯丙胺暴露及延迟牙科就诊相关的重度龋齿、牙齿开裂/磨损、龈缘龋坏进展、口干及口腔灼伤/病灶。
- 口腔癌警示模式:不愈合病灶、黏膜出血、颜色改变或口底/舌部肿块需及时进行诊断性随访。
- 口腔癌时间线线索:任何持续 2 周或更久的口腔病灶,尤其伴异常颜色或出血,均需加速评估。
- 口腔癌治疗背景:管理可包括手术、放疗、化疗及重建路径;晚期疾病可需气管切开与喂养管支持。
- 唇裂/腭裂:先天融合缺陷可损害喂养力学;腭裂在缺乏支持性喂养策略与明确修复前,尤其增加婴儿营养不良风险。
- 口腔健康不良簇:口臭、龋齿、牙龈出血/退缩、口干和持续异味提示卫生或牙周病变,需随访。
常见咽部发现
- 扁桃体肿大:可反映急性/复发感染或慢性炎症。
- 扁桃体分组:腭扁桃体、咽扁桃体(腺样体)、舌扁桃体与咽鼓管扁桃体。
- 扁桃体分级:
0(扁桃体切除术后)、1+正常、2+轻度肿大、3+中度肿大、4+重度肿大。
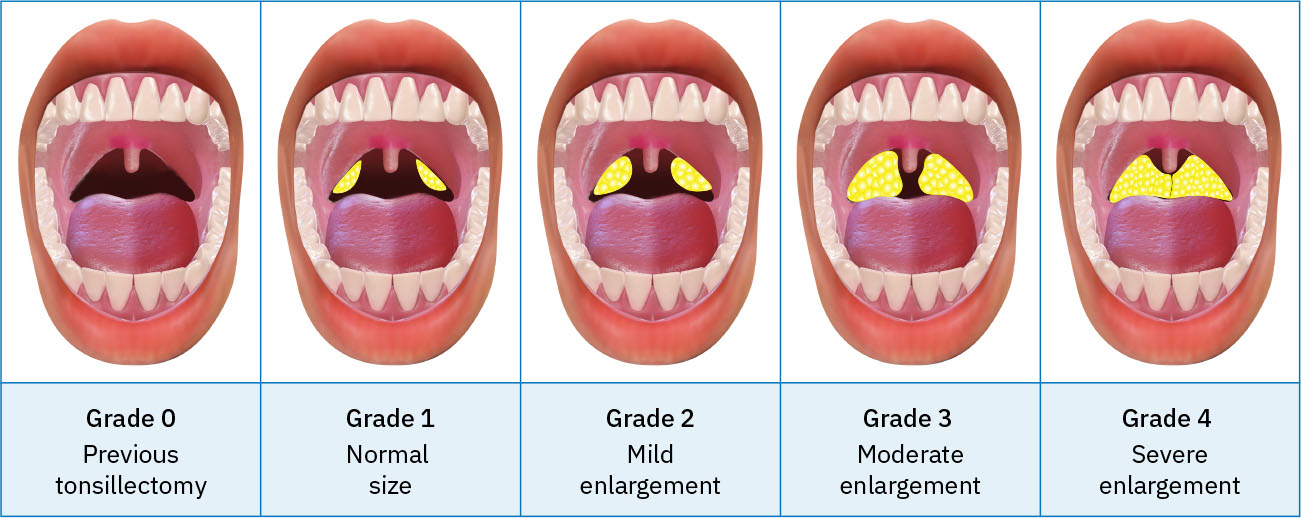 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.4.
- 扁桃体渗出物:白/黄色渗出可提示细菌性咽扁桃体感染,包括 A 组链球菌感染。
- 咽炎模式:可为病毒性或细菌性;若呈链球菌模式并伴发热、扁桃体斑片及淋巴结肿大,应及时抗生素治疗以减少并发症。
- 扁桃体周围脓肿:扁桃体周围积脓导致重度咽痛、吞咽困难与声音改变;需紧急升级。
- 喉炎/会厌炎:声嘶与失声提示喉部炎症;会厌炎体征(吞咽痛、含混嗓音、呼吸困难)属于气道急症。
- GERD 相关咽部刺激:慢性反流可持续引起咳嗽、声嘶与咽部不适。
- 咽癌警示模式:持续咽痛、吞咽困难或进行性声音改变需加速评估。
- 吞咽困难线索簇:进食时咳嗽、湿哑/咕噜音、咀嚼/吞咽费时、口角漏食、食物滞留或餐后呼吸困难。
常见鼻腔与鼻窦发现
- 鼻出血诱因:黏膜干燥、创伤/刺激物、减充血剂过度使用、抗凝/抗血小板暴露、高血压、息肉与异物。
- 鼻中隔偏曲:单侧阻塞/鼻塞、反复鼻窦感染、鼻出血及睡眠相关呼吸障碍;重症可能需鼻中隔成形术。
- 鼻窦炎:急性(至 4 周)、慢性(超过 12 周)或复发性(每年多次发作),伴鼻塞、面部疼痛/压痛与鼻后滴漏。
- 其他鼻部异常:鼻息肉、过敏性/非过敏性鼻炎、骨折相关畸形、持续梗阻/分泌物及先天或后天畸形。
药理学
| 药物类别 | 示例 | 关键护理考虑 |
|---|---|---|
| [antibiotics] | 针对病情的药物 | 确认适应证,并监测治疗中仍进展的病情。 |
| [anticoagulants] | Warfarin 及相关药物 | 回顾出血风险病史,并监测持续或反复鼻出血。 |
| [antifungal-medications] | Clotrimazole、miconazole、nystatin | 常用于念珠菌病灶;强化完成疗程与口腔护理。 |
临床判断应用
临床情景
一名患者报告重度咽痛、声音含混、吞咽痛及逐渐加重的颈部不适。
- 识别线索:上气道与吞咽红旗体征并存。
- 分析线索:该模式提示可能为累及气道的紧急咽部病变过程。
- 优先假设:即时优先项是气道安全与快速升级处理。
- 生成方案:启动紧急再评估,避免延迟临床医生评估。
- 采取行动:清晰沟通客观体征并落实已下达的安全措施。
- 评估结果:早期升级可预防呼吸受损与并发症进展。
相关概念
- 口腔、会阴与导管卫生:感染预防 - 口腔护理质量影响黏膜完整性与感染风险。
- 感染性与炎症性皮肤状况 - 共享的感染与炎症模式识别原则。
- 记录与报告数据 - 客观病灶与症状记录可改善升级决策。
- 医疗相关感染 - 感染预防策略可支持跨场景更安全照护。
- 呼吸系统 - 上气道解剖与生理为鼻窦、咽部与鼻腔异常提供背景。
- 吸入性肺炎 - 吞咽安全筛查与早期误吸风险识别可减少肺部并发症。
自我检测
- 哪些口腔/咽喉发现提示需要立即进行气道风险升级?
- 为什么持续性口腔病灶需要谨慎的随访记录?
- 鼻腔与鼻窦发现如何影响更广泛的营养与安全结局?