生理適應與過渡
重點整理
- 向子宮外生活過渡需要快速完成胎兒分流的關閉/逆轉,並啟動有效肺功能。
- 關鍵循環結構包含靜脈導管、卵圓孔與動脈導管。
- 呼吸適應失敗會導致新生兒早期窘迫症候群,需及時辨識。
- 新生兒過渡遵循可預測的反應期,若異常持續應升級處置。
- 典型關閉時程有差異:卵圓孔在出生後早期數小時功能性關閉;動脈導管在數小時至數天功能性收縮(解剖關閉需數週至數月);靜脈導管在出生後前幾天變窄,並於後續解剖關閉。
- 導管前氧飽和度在出生後前 10 分鐘通常逐步上升(1 分鐘約 60% 至 65%,10 分鐘約 85% 至 95%)。
病理生理
出生時,胎盤循環停止,肺擴張使肺血管阻力下降。左心壓力上升,胎兒分流功能性關閉,血流轉向成熟新生兒循環型態。
第一次呼吸可清除肺液、擴張肺泡並支持氧氣交換。若此序列延遲或受阻,可能出現低氧血症、酸中毒與呼吸窘迫。分娩相關兒茶酚胺激增有助胎兒肺上皮轉向液體重吸收,支持早期空氣進入。
出生前,氧氣與營養由胎盤經臍靜脈輸入。血液主要經靜脈導管繞過胎肝,再透過卵圓孔(右心房至左心房)與動脈導管(肺動脈至主動脈)繞過大部分肺循環。兩條臍動脈將去氧血與代謝廢物送回胎盤。
臍帶夾閉後,全身血管阻力上升,右向左分流迅速下降。隨首次呼吸與肺泡氧合建立,肺血管阻力下降、左心房充盈增加,壓力反轉使卵圓孔在早期數小時(常約 1 至 2 小時)功能性關閉。靜脈導管在臍靜脈血流消失後流量下降;變窄始於出生後前幾天,在足月新生兒常於首週內功能性關閉,後續再解剖關閉。隨首次呼吸與肺血管阻力下降,動脈導管血流減少;功能性收縮/關閉發生於數小時至數天,解剖關閉則延續至數週到數月。
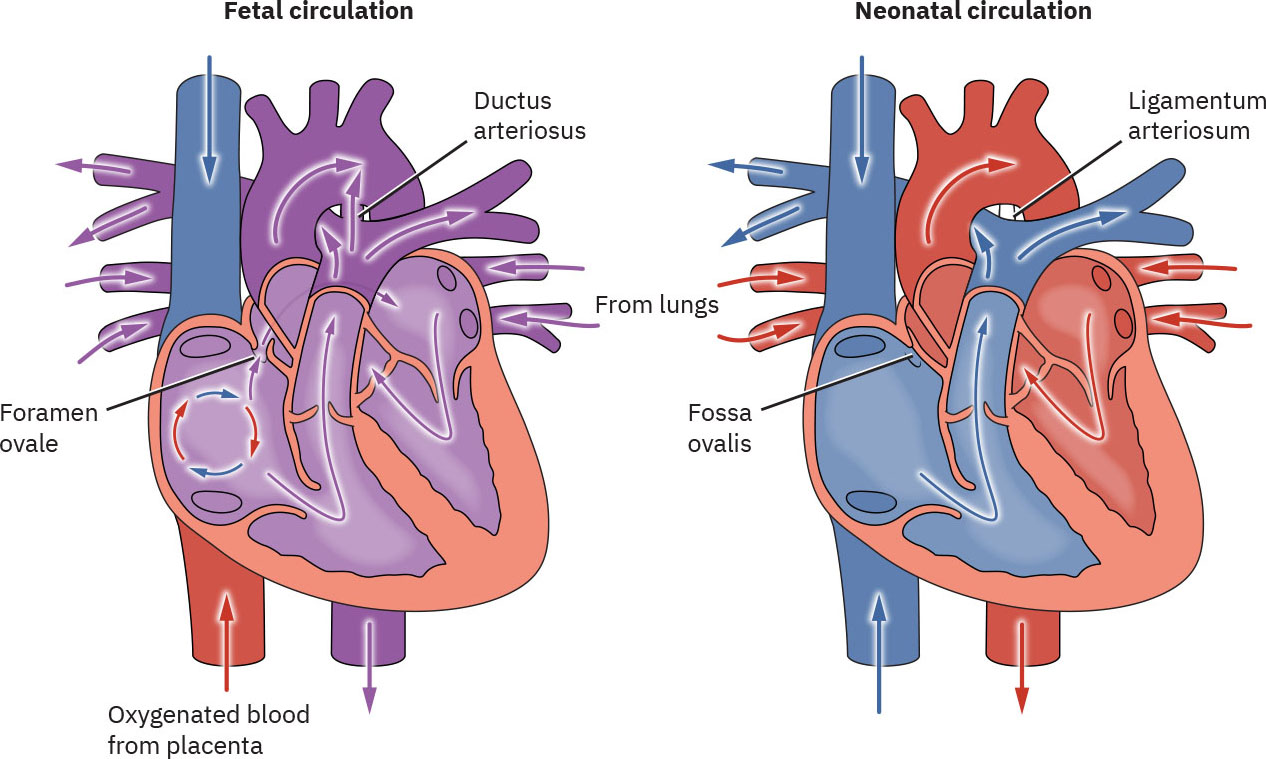 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.2.
過渡後可見預期殘跡:卵圓孔關閉後形成卵圓窩,動脈導管轉為動脈韌帶,靜脈導管轉為靜脈韌帶。
分類
- 循環適應:卵圓孔與動脈導管功能性關閉,並伴全身-肺循環壓力反轉。
- 胎兒循環基線:出生前依賴胎盤氧合、臍靜脈輸入與分流介導的肝/肺旁路。
- 新生兒血流動力學特徵:心室順應性有限且心肌未成熟,導致壓力狀態下提升每搏量能力受限。
- 呼吸適應:氣道液體清除、表面張力素支持的肺泡擴張與有效氣體交換。
- 早期呼吸窘迫型態:MAS、TTN、RDS 與 PPHN 為常見即刻過渡期鑑別。
- 行為過渡階段:第一反應期、反應下降期(約 30 分鐘至 2 小時)與第二反應期(約 2 至 8 小時)。
- 異常過渡型態:持續發紺、呼吸窘迫延長、血流動力學不穩或異常神經行為。
護理評估
NCLEX 重點
常考重點為辨識預期早期過渡發現,以及需升級處置的持續異常。
- 監測心肺狀態,包括呼吸急促、呻吟、凹陷、鼻翼煽動、持續發紺與氧飽和度趨勢。
- 評估持續分流病理相關徵象(心雜音、心搏過速、低氧、灌流改變)。
- 追蹤出生後前 10 分鐘導管前氧飽和度預期進展(1 分鐘約 60% 至 65%,5 分鐘約 80% 至 85%,10 分鐘約 85% 至 95%)。
- 對約 6 個月內嬰兒,判讀灌流變化時需理解其心輸出量主要依賴心率。
- 將心搏過緩視為高風險線索,因每搏量儲備有限會快速降低心輸出量。
- 在疑似休克狀態,不可僅依賴血壓判斷,因低血壓在新生兒常屬晚期失代償表現。
- 評估血糖、鈣、體溫、氧合與酸鹼壓力因子,因低血糖、低血鈣、低氧與酸中毒可損害新生兒心肌收縮力。
- 評估前幾小時內過渡期行為與餵食準備度。
- 在反應下降期,預期活動降低但灌流保留、對刺激反應減弱;若抑制延長則屬異常。
- 在第二反應期,預期可見短暫警覺/飢餓線索回歸,且在氣道分泌物清除時可能出現短暫黏液性乾嘔/嗆咳。
- 辨識風險病史(早產、胎便暴露、母體疾病/用藥、分娩併發症)。
- 疑似 PDA 時,持續機械樣心雜音合併心搏過速與洪脈是升級線索。
- 疑似 PFO 時,需理解許多新生兒發現為暫時且良性,但聽到心雜音時仍須通知醫療提供者。
- 將持續過渡期紅旗視為急症:首小時後 SpO2 仍低於 90%、呼吸暫停超過 20 秒且伴心搏過緩、明顯蒼白、微血管回填超過 3 秒,或持續重度呼吸作功。
護理介入
- 以體位、抽吸及依指徵升級至正壓通氣來支持氣道/通氣。
- 維持體溫調節,以降低呼吸/循環適應期間的代謝需求。
- 在不穩定過渡期,維持連續體溫監測並將核心體溫維持在正常範圍(常約 36.5 C 至 37.4 C)。
- 使用脈搏血氧監測與序列再評估,指引給氧與復甦決策。
- 在臨床可行時,支持延遲斷臍約 30 至 60 秒,以改善新生兒早期血紅素與循環過渡。
- 避免在無監測下快速輸液,因低順應性心室易發生過度擴張與液體過負荷心衰型態。
- 即使血壓看似在年齡範圍內,對持續心搏過速、心搏過緩、灌流差或餵食下降仍應升級處置。
- 支持代謝穩定(體溫、血糖、血鈣控制),以降低過渡期繼發性心肌功能障礙。
- 持續心雜音或灌流不良發現應回報醫療提供者評估。
- 對早產或高風險過渡個案,及早協調新生兒團隊介入。
持續性窘迫
初始過渡期後若仍有發紺、呼吸暫停、重度凹陷或灌流不良,需立即進行進階評估。
藥理學
| 藥物類別 | 例子 | 關鍵護理注意事項 |
|---|---|---|
| vitamin-k | Phytonadione | 常規預防可降低早期與晚期維生素 K 缺乏性出血風險。 |
| oxygen-therapy | 補充氧情境 | 應依飽和度目標給氧,並避免過渡支持中不必要的高氧暴露。 |
臨床判斷應用
臨床情境
一名晚期早產兒在出生後首小時出現持續呼吸急促、鼻翼煽動、氧飽和度下降趨勢與餵食不佳。
- 辨識線索:持續呼吸作功與不理想氧合已超出預期過渡波動。
- 分析線索:適應失敗,可能進入呼吸窘迫症候群路徑。
- 優先假設:首要任務是在辨識病因同時支持氧合與通氣。
- 提出方案:氣道姿勢、脈搏血氧導向給氧、保溫支持與新生兒團隊升級。
- 採取行動:執行標準化支持並頻繁再評估。
- 評值結果:呼吸作功與氧合改善,或嬰兒轉至更高層級照護。
相關概念
- Apgar 評分 - 出生後即刻快速評估過渡成效。
- 中性溫度環境 - 穩定體溫調節可支持心肺適應。
- 先天性心臟缺陷(非發紺與發紺型態) - 出生後循環結構缺陷會改變預期過渡軌跡。
- 急性呼吸窘迫症候群 - 早產兒呼吸過渡失敗的重要原因。
- 早產兒 - 與肺液清除延遲相關的常見早期呼吸急促型態。
- 早產兒 - 難治性低氧血症相關的重度適應失敗。
自我檢核
- 出生後哪些血流動力學變化會促使胎兒分流關閉?
- 哪些發現提示正常過渡?哪些提示進展中的呼吸衰竭?
- 為什麼體溫調節會直接影響心肺過渡成功?