缺血性卒中急性治疗与二级预防
要点
- 约 87% 的卒中为缺血性卒中,需快速开展以再灌注为核心的照护。
- 在使用溶栓前,需立即行无对比头部计算机断层扫描(CT)以区分缺血性与 出血性卒中。
- 再灌注选项包括静脉溶栓(3 至 4.5 小时窗口)与机械取栓(部分大血管病例可至 24 小时)。
- 急性后期照护优先项为复发卒中预防、神经并发症监测与康复规划。
- 在急性流程中,近期抗凝药暴露且 INR 升高可在时间窗符合时仍构成溶栓禁忌。
病理生理
缺血性卒中发生于脑灌注因血管内闭塞中断,而非血管破裂。闭塞可形成于脑血管内(血栓性),也可由颅外/心源部位栓塞而来。
主要缺血类型包括大动脉血栓、小血管(腔隙性)血栓、心源性栓塞与隐源性卒中。常见心源性栓塞来源包括房颤、瓣膜病、近期心肌梗死及部分结构性缺陷,如 卵圆孔未闭。
短暂性脑缺血发作(TIA)可引起卒中样缺损并在无永久性梗死情况下恢复,但仍是重要预警事件,因为短期复发卒中风险高。
临床模式线索
- 大血管缺血:常表现为突发重度缺损(运动、感觉、语言、视觉、平衡)。
- 腔隙/小血管缺血:常为更局灶的单侧缺损,功能受累范围较小。
- 常见预警簇:面瘫、单侧上/下肢无力、构音障碍/失语、视觉改变、共济失调、头晕/眩晕。
评估与诊断
NCLEX 重点
先确定最后已知正常时间并启动卒中路径,再确认卒中类型与再灌注资格。
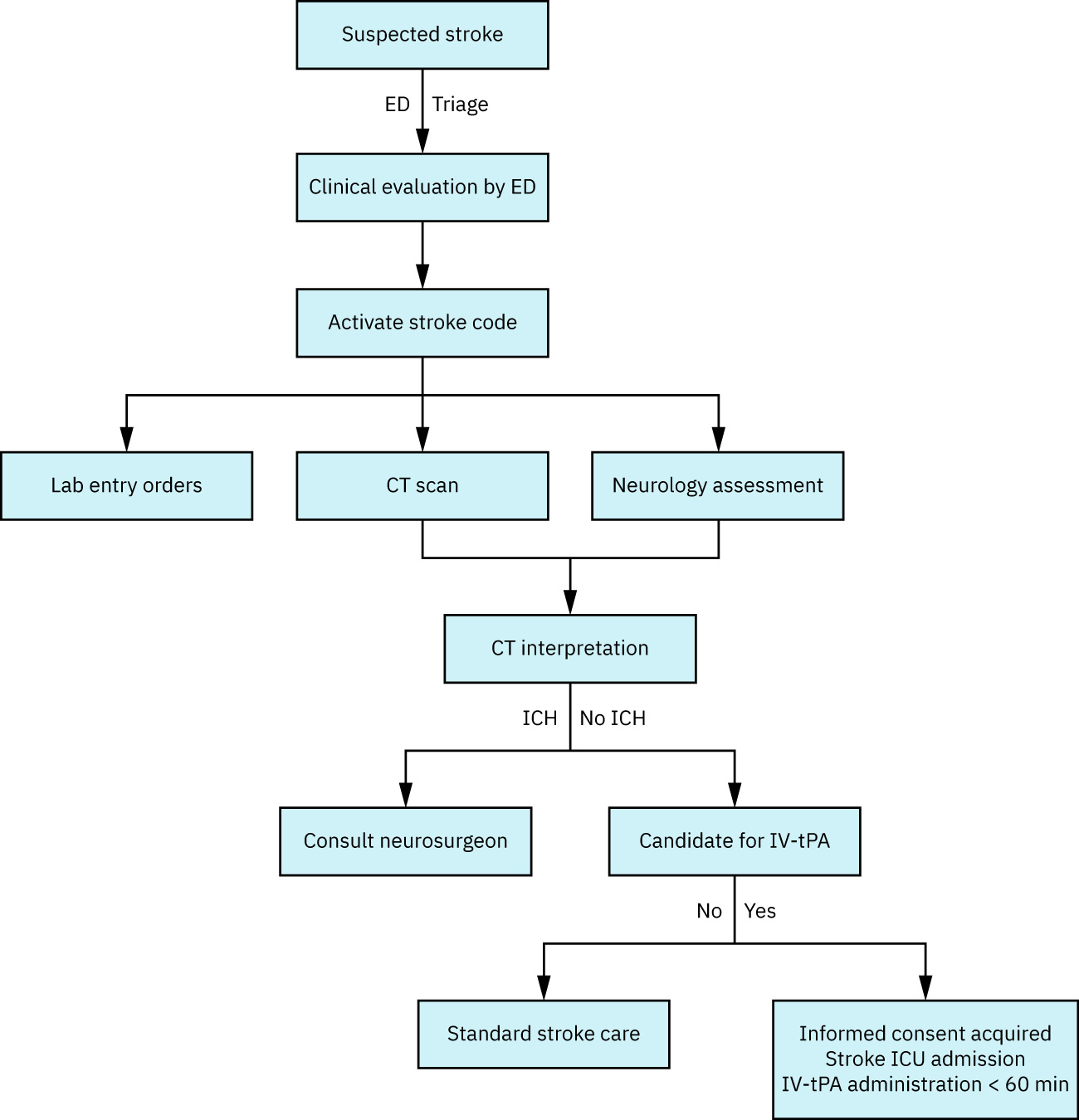 Illustration reference: OpenStax Fundamentals of Nursing Ch.8.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.8.1.
- 立即获取最后已知正常时间,因为治疗时间窗高度依赖此信息。
- 进行聚焦神经查体并完成 NIHSS 评分(分数越高提示严重度更高且预后趋势更差)。
- 收集聚焦风险病史:高血压、糖尿病、既往卒中/TIA、吸烟、高脂血症、房颤、口服避孕药使用及心脏病史。
- 在完成标准化吞咽筛查前,对疑似卒中患者保持 NPO。
- 在启动后按流程使用结构化早期神经复查频次(例如初期高风险阶段频繁 q15-minute 复评)。
诊断检查流程
- 一线影像:STAT 无对比头部计算机断层扫描(CT)以排除出血。
- 梗死特征评估:带弥散加权成像的磁共振成像(MRI)可定义缺血损伤与半暗带。
- 血管检查:CTA/MRA、血管造影或颈动脉超声以定位狭窄/闭塞。
- 心源性栓塞评估:心电图(ECG)/遥测监护与经胸/经食道超声心动图。
- 实验室检查:CBC/BMP、PT/INR/PTT/Xa 背景、血糖/A1C、血脂、ESR/CRP、D-dimer 及选择性甲状腺检测。
护理干预
- 按机构流程启动卒中急救响应。
- 维持气道并优化脑灌注(头颈对线、按流程氧支持、频繁生命体征/神经检查)。
- 在确认吞咽安全前维持 NPO。
- 建立大口径静脉通路并获取准确体重,用于体重计量溶栓剂量计算。
- 为紧急影像与时间关键再灌注干预做准备。
- 密切监测恶化与并发症(新发缺损、脑水肿、癫痫发作、出血性转化)。
医疗治疗
再灌注
- 静脉溶栓:在排除出血后,对符合条件患者使用 Alteplase 或 tenecteplase。
- 溶栓时间窗:通常为最后已知正常后 3 至 4.5 小时内。
- 机械取栓:大血管闭塞路径中,部分患者可在起病后至 24 小时内实施。
关键安全考量
- 溶栓前筛查禁忌证(例如显著凝血异常、近期重大出血/手术、重度未控制高血压、活动性内出血风险状态)。
- 在溶栓禁忌筛查中纳入抗凝背景核查(例如当前华法林暴露且 INR 升高)。
- 溶栓后密切监测颅内出血,并按流程在启动抗血小板/抗凝治疗前复查神经影像。
- 血压目标随治疗阶段变化;初期可采用允许性高血压策略以支持半暗带灌注。
二级预防
- 启动抗血小板策略(以阿司匹林为基础,并按卒中严重度/情境选择双联路径)。
- 在有指征时使用高强度他汀,以降低复发动脉粥样硬化风险。
- 优化血压、血糖、血脂与心律控制。
- 在缺损持续且出院去向(居家与康复)不确定时,协调早期康复与社会工作规划。
- 强化风险因素干预:戒烟、规律运动、体重管理、健康饮食与睡眠呼吸暂停管理。
临床判断应用
临床情景
一名住院患者在晨间评估中出现急性左侧口角下垂、言语含糊与左上肢无力。
- 识别线索:符合急性卒中预警体征的新发局灶神经缺损。
- 分析线索:发现高度提示急性缺血性 CVA,需立即分型确认与再灌注筛查。
- 确定优先假设:通过缩短“入院到影像/入院到治疗”延迟来保留可存活脑组织。
- 提出解决方案:启动卒中团队、维持 NPO、优化氧合/灌注并加速计算机断层扫描(CT)/NIHSS 流程。
- 采取行动:执行流程驱动急救干预,建立静脉通路/获取体重,并准备溶栓或取栓路径。
- 评估结局:在目标窗口内启动再灌注,神经恶化受限,且早期开始预防计划。
相关概念
- 卒中 - 涵盖缺血与出血鉴别的广义 CVA 框架。
- 高血压评估与管理 - 首发与复发卒中的重要可改变风险因素。
- 抗凝药物 - 心源性栓塞预防背景与急性后治疗规划。
- 吞咽困难 - 急性卒中照护中的误吸风险筛查与吞咽安全路径。
自我检查
- 为什么在疑似缺血性卒中中,最后已知正常时间是首要数据点?
- 哪些发现决定溶栓是否安全且适用?
- 允许性高血压与常规慢性血压目标有何不同?