外周血管系统与灌注不足模式
关键要点
- 外周血管系统包括动脉、静脉、小动脉、小静脉和毛细血管网络,负责维持组织灌注。
- 外周血管系统通过分配氧气/营养并清除代谢废物来支持全身稳态。
- 动脉硬化(arteriosclerosis)指动脉壁增厚与僵硬;动脉粥样硬化(atherosclerosis)指动脉壁内炎性斑块(常富含 LDL)沉积。
- 动脉功能不全与静脉功能不全在疼痛、皮肤、脉搏和水肿模式上有明显差异。
- 间歇性跛行是外周动脉疾病(PAD)的关键线索,应触发聚焦血管随访。
- 急性肢体灌注下降可用 6P 筛查:疼痛、瘫痪、感觉异常、无脉、苍白、温度异常(poikilothermia)。
- 持续缺血的 PAD 可进展为难愈创口、截肢风险,并增加心肌梗死与卒中风险。
- 慢性静脉功能不全反映下肢静脉回流无效,常见依赖性淤积并在一天中逐渐加重。
- 静脉功能不全负担在老年人、肥胖人群和女性中更高。
- PAD 全球负担较高,且随年龄增长、吸烟暴露、糖尿病及合并心血管病而升高。
病理生理
外周血管向组织分配氧、营养、激素和体温调节能力,并将去氧血和代谢废物回流至中心循环。血流动力学取决于血管张力、瓣膜功能和压力梯度。
体循环血流遵循有序路径:主动脉、动脉、小动脉、毛细血管、小静脉、静脉。该序列有助于床旁判断灌注丢失或静脉回流失败最可能发生的部位。
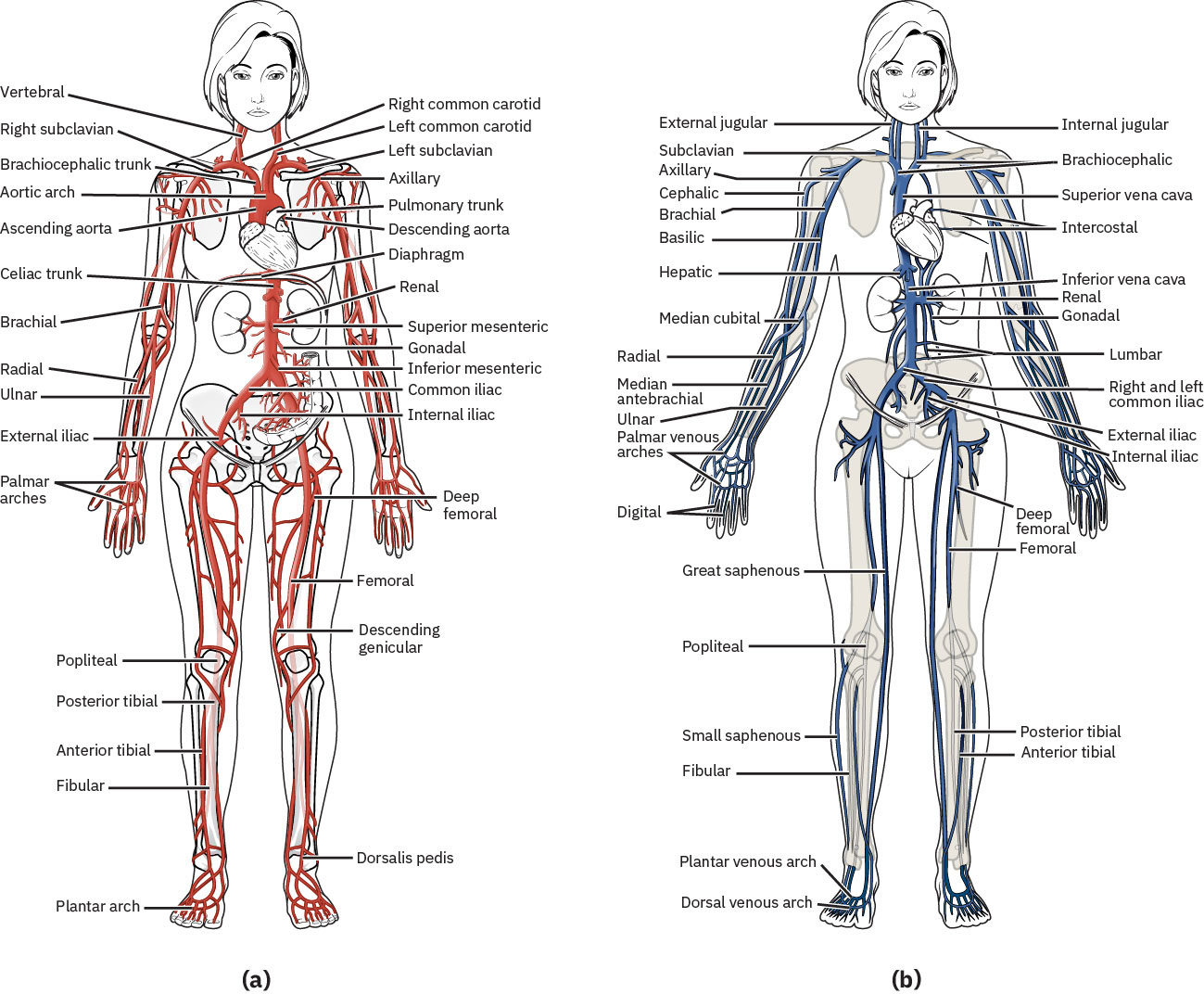 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
外周动脉疾病(PAD)最常累及下肢动脉,进行性动脉粥样硬化狭窄会在活动时减少含氧血供,并可进展为缺血性组织损伤。 颈动脉狭窄是高收益阻塞性血管模式,因为脑低灌注与栓塞风险会增加卒中概率;临床显著颈动脉狭窄也是更广泛全身动脉疾病的标志。 60 岁以上男女均可受 PAD 影响;若合并 CAD、主动脉病变或颈动脉病变,应提高对外周动脉受累的警惕。
阻塞性过程(如斑块或血栓)和功能性失调(异常血管收缩或舒张)都可降低有效灌注并造成缺血性损伤。动脉硬化和动脉粥样硬化常并存;动脉僵硬降低血管适应性,斑块进展进一步缩小管腔并恶化血流。 识别到颈动脉病变时,在风险分层与随访规划中应同时考虑主动脉与肾动脉共病负担。
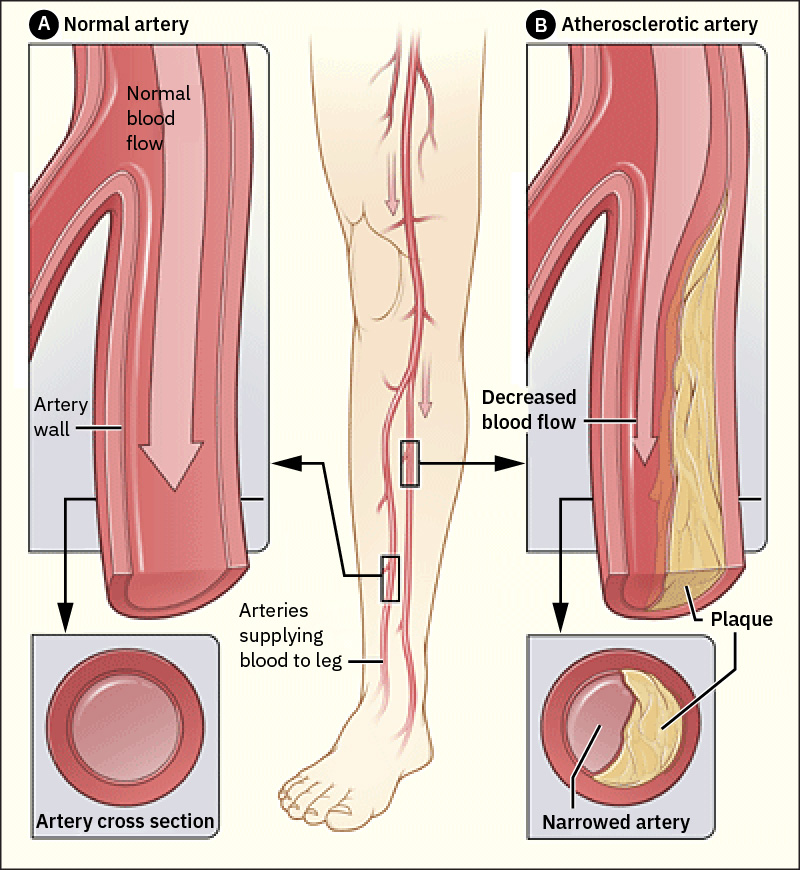 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
外周血管功能障碍也影响其他照护领域,包括创面愈合轨迹、围手术期风险和慢性病管理方案。
动脉是由平滑肌和弹性组织构成的血管,收缩期扩张、舒张期回缩;这种压力波传导形成可触及的外周脉搏。除输氧外,动脉还参与营养/激素输送和体温调节。
小动脉是主要外周阻力位点,受交感信号和血管活性介质严格调控。儿茶酚胺作用及循环/局部介质(如血管紧张素 II 与前列腺素)可改变小动脉直径,从而影响组织灌注分布。
静脉是壁薄、低压、高容量血管,依赖骨骼肌收缩和呼吸压力变化将血液推向心脏。静脉腔内瓣膜有助于维持单向前向流并限制逆向淤积。 当瓣膜功能下降时,静脉返流可导致下肢逆向淤积并加速慢性静脉功能不全症状进展。
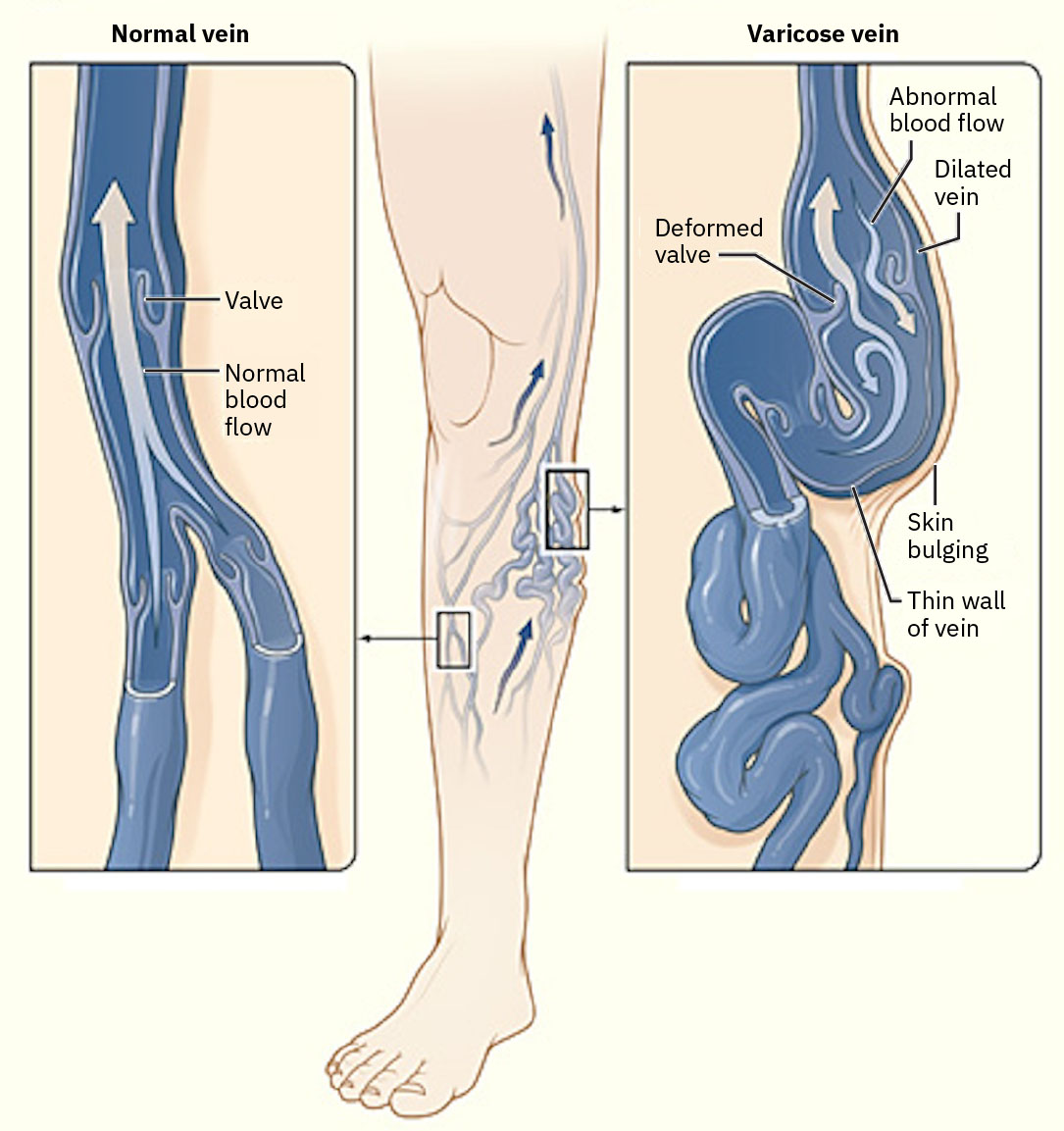 Illustration reference: OpenStax Medical-Surgical Nursing Ch.12.7.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.12.7.
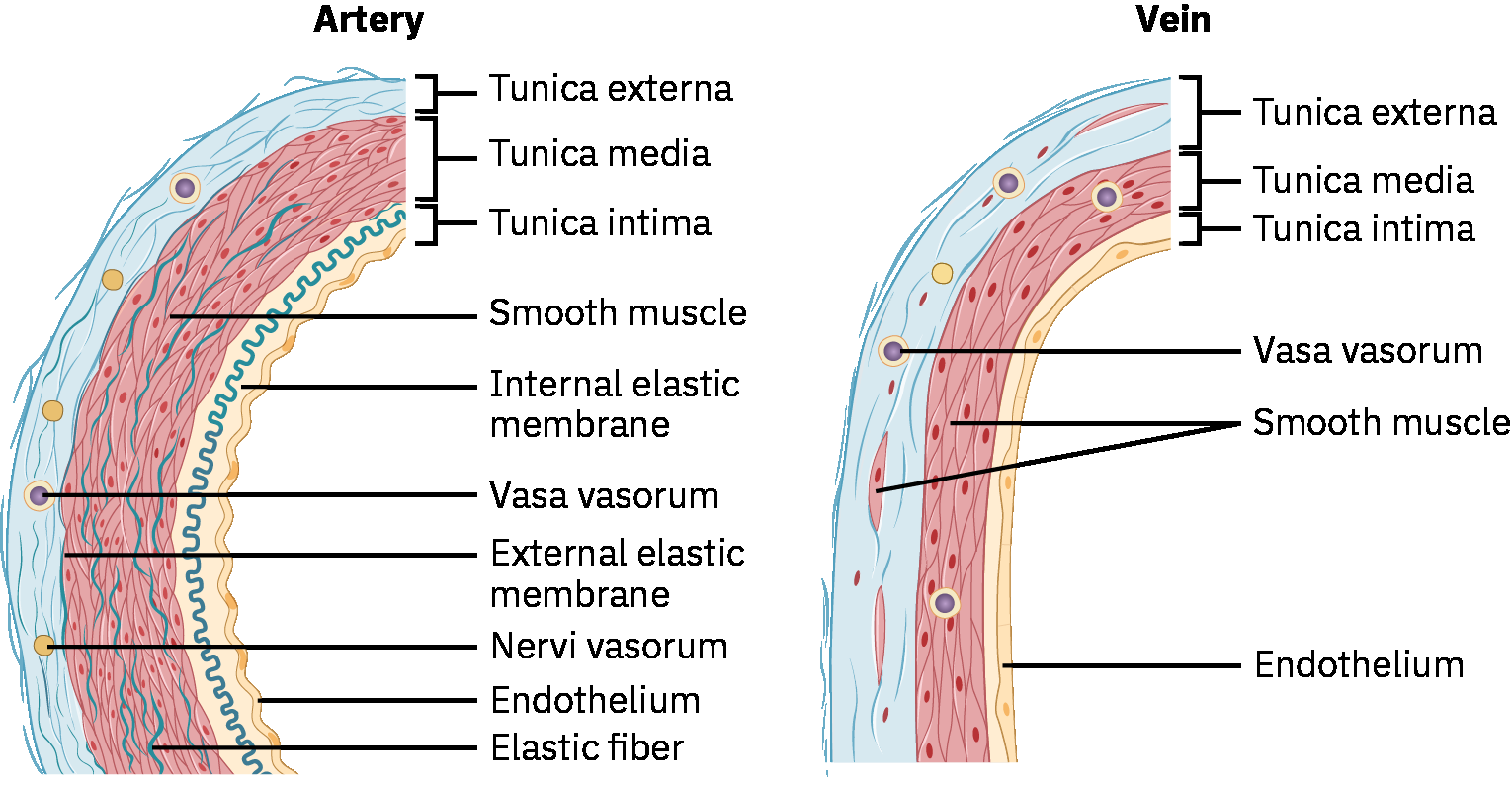 Illustration reference: OpenStax Pharmacology Ch.18.1.
Illustration reference: OpenStax Pharmacology Ch.18.1.
小静脉承担毛细血管交换向静脉回流的过渡。后毛细小静脉对炎症高度反应,在炎症或感染反应中允许血浆蛋白与白细胞外渗。
肺循环是常规血氧模式的重要例外:肺动脉将去氧血送至肺,肺静脉将含氧血回流至心脏。
分类
- 血管类别:动脉/小动脉负责前向含氧血流,毛细血管负责交换,小静脉/静脉负责回流。
- 疾病类别:阻塞性血管病与功能性血管病。
- 灌注不足模式类别:动脉功能不全与静脉功能不全。
- 常见阻塞性示例:动脉粥样硬化、伯格病、颈动脉疾病、DVT 及淋巴水肿相关流出受阻模式。
- 常见功能性示例:慢性静脉功能不全、雷诺现象、静脉曲张。
- 常见外周评估疾病组:静脉淤积性皮炎、血管炎、PAD 与动静脉混合性功能不全。
护理评估
NCLEX 重点
应比较双侧下肢表现并追踪活动相关疼痛模式,而非依赖单一孤立线索。
- 评估活动时小腿/大腿/臀部疼痛,休息后缓解(间歇性跛行模式)。
- 评估温度、颜色、水肿分布、皮肤质地及溃疡部位模式。
- 评估更广泛外周异常簇,包括水肿、类似蜂窝织炎改变、温度不对称、颜色变化、脉搏减弱和溃疡。
- 若外周表现合并全身炎症症状(疲劳、发热、弥漫酸痛、食欲/体重下降),应考虑血管炎模式升级。
- 评估外周脉搏质量与对称性,重点关注单侧减弱表现。
- 使用 6P 评估急性重度缺血,出现时应快速升级处理。
- 将新发活动后单侧小腿/大腿/臀部疼痛且休息缓解视为跛行型缺血,并随时间追踪严重度/起始距离。
- 明确活动腿痛是间歇且休息缓解,还是静息持续;进展为静息痛提示缺血恶化。
- 评估风险因素,如吸烟史、高血压、血脂异常、全身炎症、高龄、糖尿病、既往动脉损伤/外伤及活动受限。
- 纳入生活方式筛查:烟草暴露、饱和脂肪主导饮食和体力活动不足,这些因素会加速斑块介导的血管进展。
- 评估静脉功能不全促发因素,如既往 DVT、静脉曲张、肥胖、妊娠史以及久坐或久站。
- 评估灌注下降的跨系统表现,包括心绞痛、TIA/卒中样症状、尿量减少、伤口愈合延迟和视力变化。
- 评估营养不良性皮肤改变,如下肢毛发减少、指甲脆厚及趾/足部难愈溃疡。
- 评估动脉功能不全表现,包括皮温低、苍白、活动痛和缺血性溃疡模式;出现黑色坏死组织时需高度警惕肢体威胁。
- 评估动脉性皮色模式变化(抬高时苍白、下垂时暗红)及毛细血管再充盈延迟超过 3 秒。
- 评估静脉模式表现,包括踝部/小腿进行性水肿、腿部沉重或酸痛、瘙痒、皮肤变深/色素沉着、棕褐色淤积性增厚、干燥或鳞屑样质地、浅表静脉迂曲及重症时渗出性静脉溃疡。
- 静脉功能不全不适常随久站加重,休息/抬高可缓解;症状分诊应纳入这一体位模式。
- 在慢性静脉病中,记录指甲变化(如增厚、变色或甲床隆起)并与皮肤/毛发表现一并评估。
- 区分温度模式:下肢冰冷湿黏更支持动脉功能不全;踝部温热合并水肿更支持静脉功能不全。
- 区分溃疡模式:动脉溃疡常疼痛、位于远端(趾/足)、边缘圆整光滑、以干燥或黑痂为主并伴脉搏减弱/消失;静脉溃疡常位于内踝/小腿下段、形态不规则伴渗液/腐肉,并伴水肿且脉搏多可保留。
- 在小腿溃疡分诊中记录部位线索:静脉溃疡常聚集在内侧小腿/踝部“护腿区”,动脉溃疡更常见于足趾或踝部受压点。
- 静脉淤积性溃疡常见于远端小腿内外侧,可表现为浅表、不规则、创周棕黄改变且疼痛轻微。
- 静脉溃疡床周围黄色组织可提示坏死/腐肉负担,应在伤口状态记录中持续追踪。
- 尽可能将疼痛部位映射至可能动脉分布(如大腿/臀部对应主动脉髂动脉分布,小腿对应股腘分布,足部对应胫腓分布)。
- 将水肿视为体征而非独立诊断;不对称单侧水肿应警惕局部静脉血栓。
诊断检查线索
- 在整体动脉粥样硬化风险解读中复核血脂谱与炎症指标(如 C 反应蛋白)。
- 预期使用多普勒超声识别受累肢体动脉狭窄和血流下降。
- 预期进行分段压力测量,通过比较大腿、小腿与踝部压力定位动脉狭窄水平。
- 预期踝肱指数(ABI)检测;ABI 降低支持下肢动脉灌注减少。
- 运动 ABI 路径可比较静息与分级跑台后上下肢压力;活动后压力下降并伴跛行症状支持血流受限诊断。
- 怀疑颈动脉血流受限时,预期进行颈动脉超声。
- 在颈动脉病变路径中,双工超声若显示狭窄 >约 50%,常触发药物或介入治疗规划。
- 颈动脉狭窄 <约 50% 常采用药物监测管理,更高等级病变则评估是否适合血运重建。
- 评估冠脉斑块负担/狭窄时,预期冠状动脉造影或冠脉计算机断层扫描(CT)造影。
- 评估静脉血流方向与返流模式时,预期静脉多普勒/超声;若需更精细定位受限静脉段,可预期造影静脉检查。
- 预期 ABI 流程比较肱动脉压力与足背/胫后动脉踝压;准确性依赖正确袖带与探头技术。
- 在疾病负担分层中追踪血脂升高和糖化血红蛋白趋势,因为高脂血症和糖尿病负担常与 PAD/PVD 进展并存。
护理干预
- 对急性缺血或血栓栓塞疑虑体征立即升级处理。
- 强化风险因素修正,包括戒烟、活动进阶和随访依从。
- 在晚期血管病中按医嘱使用结构化二级预防目标(如 LDL <约 70 mg/dL、A1C <约 7%、血压趋势受控)。
- 教授处方步行疗法进阶(步行至疼痛阈值,休息后继续)以促进侧支循环形成。
- 协调医嘱血管诊断检查,并对症状进展进行结构化复评。
- 强化护心营养、血压控制、血脂管理、体重优化及糖尿病血糖控制。
- 教育患者识别需立即通知医师的新发或加重症状。
- 教授肢体保护策略:避免紧束衣物和跷腿;根据灌注与水肿状态指导肢体摆位(包括动脉灌注支持时下垂位,以及在水肿/灌注并存顾虑下避免高于心脏抬高)。
- 强化每日足部和皮肤检查,并及时报告损伤或难愈破损。
- 血运重建术后监测手术部位完整性与远端脉搏;发现灌注下降、旁路受损或怀疑旁路破裂应立即报告。
- 在颈动脉病变路径中,CEA 适应证常包括症状性狭窄约 50%-99%,以及部分无症状重度狭窄约 70%-99%(按血管团队标准)。
- 强化静脉回流策略:持续穿戴合适分级弹力袜、计划性抬腿高于心脏、小腿肌泵训练和避免长期不动。
- 疑动脉溃疡模式时,在 ABI 或同等灌注检查确认动脉流入安全前避免加压治疗。
- 对慢性静脉功能不全,指导频繁体位改变和避免久站;肿胀加重时强化枕头抬腿与补液以降低淤积风险。
- 当保守控症不足时,协调评估静脉介入治疗(如硬化治疗或静脉结扎/剥脱)。
- 对经保守治疗仍疼痛的静脉曲张,升级转介伤口护理或血管专科,并按团队方案讨论介入选项(如静脉剥脱)。
- 对静脉淤积性皮炎模式,强化抬腿、渐进肌肉激活和处方弹力/静态加压方案,同时区分慢性淤积改变与急性细菌性蜂窝织炎。
- 对 PAD 模式,强化监督下运动进阶、戒烟、血脂/风险因素控制、伤口护理依从和常规足部检查。
- 在有症状跛行阶段,按个体耐受安排步行节奏,避免长期过度劳累,同时维持结构化步行计划目标。
- 对动脉溃疡护理,协调医嘱敷料与清创路径,并监测感染进展。
- 对动静脉混合性功能不全,按 ABI 引导规划,密切监测伤口感染,并按医嘱协调血运重建/伤口专科路径。
- 对药物控制不佳的重度动脉功能不全,预期血管造影并可能转向腔内修复或动脉旁路转介。
肢体威胁性进展
未治疗的进行性灌注不足可导致危重缺血、组织坏死、清创/截肢需求及肢体功能丧失。
药理学
| 药物类别 | 示例 | 关键护理考量 |
|---|---|---|
| [coronary-artery-disease] | 他汀治疗情境 | 降低 LDL 负担并减少斑块进展风险。 |
| [antiplatelets] | 阿司匹林类治疗情境 | 降低动脉粥样硬化性动脉疾病中的血栓风险。 |
| [antihypertensives] | 血压控制情境 | 降低动脉应力及下游缺血并发症。 |
| [anticoagulants] | 抗凝治疗情境 | 进行重点出血监测并追踪灌注变化。 |
| 血管扩张药 | 血管扩张治疗情境 | 结合灌注趋势监测血压反应与症状缓解。 |
| 胆固醇吸收抑制剂 | 依折麦布类情境 | 当 LDL 目标未达成时支持进一步降脂。 |
| 溶栓治疗 | 急性肢体血栓情境 | 保留用于急性阻塞流程,并密切监测出血与灌注。 |
临床判断应用
临床情景
一位患者报告短距离步行后出现小腿痉挛,休息后缓解;右足脉搏较左侧更弱且更凉。
- 识别线索:活动相关单侧疼痛合并脉搏和温度不对称。
- 分析线索:该模式符合外周动脉灌注不足。
- 确定优先假设:首要任务是防止进展为危重缺血。
- 生成解决方案:启动聚焦血管随访并强化风险降低计划。
- 采取行动:升级报告发现并清晰记录双侧比较结果。
- 评估结局:及时启动诊断检查和治疗方案,且症状未进展至危重肢体缺血。
相关概念
- 心血管系统 - 中心心脏功能与外周血流紧密相关。
- 皮肤与组织完整性受损 - 将灌注模式发现与组织损伤及愈合后果连接。
- 高血压评估与管理 - 慢性压力负担与血管损伤进展常相互重叠。
- 毛细血管滤过 - 微循环交换决定组织层面的递送与清除。
- 液体容量过多(高容量状态) - 容量状态影响水肿负担与血管表现。
- 心血管与外周血管护理评估 - 床旁照护中的评估顺序与升级阈值。
自我检查
- 在床旁评估中,哪些特征最能区分动脉与静脉功能不全?
- 为什么外周血管评估中必须进行双侧脉搏与皮肤比较?
- 间歇性跛行何时应触发紧急随访升级?