Evaluacion de Torax y Pulmones Sonidos Respiratorios y Patrones Respiratorios
Puntos clave
- La evaluacion del torax combina entrevista de sintomas, inspeccion, palpacion y auscultacion.
- La simetria toracica, la alineacion traqueal, el esfuerzo respiratorio y las tendencias del patron respiratorio guian decisiones de agudeza.
- Los sonidos adventicios y el aumento del trabajo respiratorio pueden indicar descompensacion rapida.
- Los cambios en frecuencia respiratoria y capnografia pueden aparecer antes del descenso de la saturacion de oxigeno durante el deterioro temprano.
Fisiopatologia
La respiracion efectiva depende de mecanica toracica coordinada, permeabilidad de la via aerea, ventilacion alveolar e intercambio gaseoso. La alteracion estructural o funcional modifica los patrones de flujo de aire y los sonidos respiratorios transmitidos por la pared toracica. El torax se extiende desde la base del cuello hasta la parte superior del abdomen y se organiza en caja toracica y cavidad toracica. La caja toracica esta formada por esternon, cartilagos costales y 12 pares de costillas ancladas posteriormente a T1-T12; este armazon protege corazon y pulmones mientras permite el movimiento ventilatorio. Los grupos costales se describen comunmente como costillas verdaderas (1-7), falsas (8-12) y flotantes (11-12). El esternon incluye manubrio, cuerpo y apofisis xifoides, con referencias clinicamente utiles en la escotadura supraesternal, el angulo esternal y el nivel de insercion de la segunda costilla para conteo costal/intercostal.
Los patrones respiratorios anormales suelen reflejar estres acido-base sistemico, disregulacion neurologica, fatiga o empeoramiento de enfermedad cardiopulmonar.
Clasificacion
- Dominios de evaluacion: Historia respiratoria subjetiva, inspeccion y palpacion toracica, auscultacion de sonidos respiratorios y analisis de patron respiratorio.
- Dominio de estructura toracica: Caja toracica (esternon, costillas, cartilagos costales, vertebras toracicas) y organizacion de la cavidad toracica que contiene corazon y pulmones.
- Dominio de referencias anatomicas: Lineas de referencia medioclavicular, axilar anterior y axilar media para localizacion durante examen e intervenciones.
- Grupos de sonidos respiratorios: Sonidos normales bronquiales/bronco-vesiculares/vesiculares versus sonidos adventicios.
- Categorias adventicias: Crepitantes finos/gruesos, roncus, sibilancias, estridor y roce pleural.
- Anormalidades de patron: Apnea, bradipnea, taquipnea, Cheyne-Stokes, Kussmaul, ortopnea y respiracion agonica.
- Maniobras especiales de voz: Pectoriloquia susurrada, egofonia y broncofonia pueden apoyar sospecha de consolidacion/proceso pleural cuando la transmision de la voz esta anormalmente clara o alterada.
- Mapa normal de sonidos respiratorios: Bronquial (traquea/laringe, fuerte/agudo, espiracion mas larga), bronco-vesicular (bronquios principales cerca de 1.er-2.o espacios intercostales, tono medio con pausa inspiratoria-espiratoria), vesicular (campos pulmonares perifericos, suave/tono mas bajo).
- Perfil adventicio: Crepitantes finos (chasquidos inspiratorios de tono alto), crepitantes gruesos (sonidos humedos inspiratorios de tono mas bajo), roncus (sonidos continuos de tono bajo por estrechamiento/secreciones de via aerea grande), sibilancias (sonidos continuos de tono alto por estrechamiento de via aerea pequena), estridor (obstruccion inspiratoria de via aerea superior), roce pleural (sonido de friccion por inflamacion pleural).
Valoracion de enfermeria
Enfoque NCLEX
Priorice reconocimiento de distrés respiratorio y amenaza de via aerea antes de completar la documentacion completa de menor agudeza.
- Evalua momento de disnea, cambios de tos/esputo, exposicion a tabaco o vapeo y tolerancia funcional.
- Cuantifica carga de tabaquismo con paquetes-anio (paquetes/dia multiplicado por anios fumados) e incluye contexto de humo de segunda mano para analisis de riesgo pediatrico y del hogar.
- Durante reevaluacion a pie de cama, incluye esquema actual de aporte de oxigeno y tratamientos respiratorios activos al interpretar cambios de esfuerzo y sonidos respiratorios.
- Incluye diagnosticos respiratorios actuales/pasados, historia de medicamentos e historia respiratoria familiar en la valoracion subjetiva focalizada.
- Incluye historia enfocada en nutricion cuando los sintomas respiratorios persisten: recordatorio de alimentos/liquidos de 24 horas, patron de dieta restrictiva y barreras por inseguridad alimentaria que pueden empeorar la carga de riesgo pulmonar.
- Pregunta si el paciente usa soporte o monitoreo respiratorio en casa (por ejemplo oxigeno, CPAP/BiPAP, nebulizador o medidor de flujo espiratorio maximo) y como lo esta usando.
- Integra edad, sexo, contexto cultural/ambiental y factores de practicas de salud al interpretar sintomas reportados.
- Durante entrevista de disnea, pregunta inicio, exposicion desencadenante (actividad/polvo/animales/alimentos), umbral de esfuerzo, duracion, aliviantes y sintomas posicionales/nocturnos (ortopnea, numero de almohadas, disnea nocturna).
- Si la falta de aire es grave o se asocia con dolor toracico, detenga entrevista rutinaria y escale para soporte de emergencia.
- Durante entrevista de tos, pregunta cantidad/color de esputo, hemoptisis, fiebre/escalofrios/sudoracion nocturna asociadas, duracion de sintomas, desencadenantes y respuesta al tratamiento.
- Cuantifica disnea con escala reportada por paciente de 0-10 y sigue tendencia de puntajes seriados antes y despues de intervenciones.
- Evalua practicas modificables de riesgo respiratorio durante historia de salud, incluyendo tabaquismo/vapeo, exposicion domiciliaria u ocupacional a contaminacion, rechazo de vacunas, inactividad, patron de peso alto e ingesta baja de frutas y verduras.
- Inspecciona configuracion y simetria toracica, linea media traqueal, uso de musculos accesorios, retracciones y aleteo nasal.
- Trata una nueva desviacion traqueal como senal de alto riesgo de perdida de volumen unilateral o patologia de espacio pleural y escala de inmediato.
- Inspecciona anormalidades de contorno de pared toracica como pectus excavatum o pectus carinatum, y correlaciona con calidad de expansion toracica.
- Durante inspeccion, compara diametro anteroposterior con transversal; la relacion esperada AP:transversal en adultos es aproximadamente 1:2.
- Cuenta frecuencia respiratoria durante un minuto completo y clasifica linea basal esperada en adultos como aproximadamente 12-20 respiraciones/min con ritmo regular sin esfuerzo.
- Usa contexto de SpO2 en reposo con la frecuencia respiratoria; la saturacion en reposo esperada en adultos suele ser aproximadamente 94-100%, mientras que valores por debajo de la linea basal (especialmente en COPD cronico) requieren interpretacion por tendencia y seguimiento.
- Evalua profundidad y tiempo inspiratorio-espiratorio; la respiracion tranquila suele tener inspiracion mas corta que espiracion, mientras que la respiracion activa puede acercarse a 1:1.
- Usa referencias de superficie (angulo esternal/segunda costilla y lineas de referencia toracica) para localizar puntos de auscultacion y espacios intercostales de manera consistente.
- Aplica de forma consistente lineas de referencia toracica para colocacion de electrodos de telemetria y otros procedimientos toracicos que requieren localizacion anatomica precisa.
- Verifica posicion de tripode e incapacidad para hablar frases completas como senales de distrés respiratorio a pie de cama.
- Trata espiracion prolongada y posicion de tripode como hallazgos de alto riesgo en cama que pueden reflejar atrapamiento obstructivo de aire o esfuerzo respiratorio significativo.
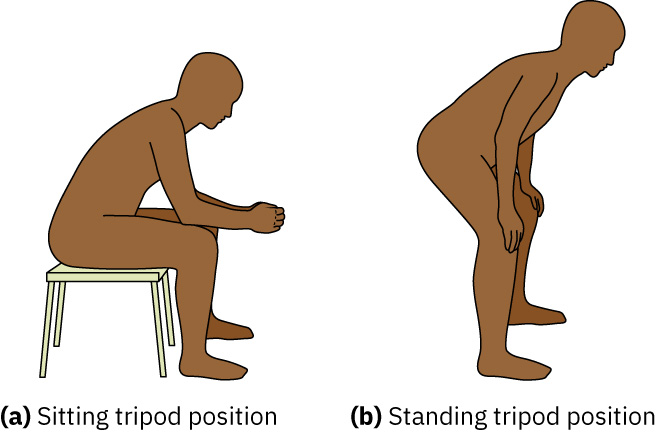 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- Inspecciona morfologia de hipoxia cronica como acropaquia digital y aumento del diametro anteroposterior toracico (torax en barril); una relacion AP:transversal cercana a 1:1 apoya patrones de hiperinsuflacion vistos con frecuencia en COPD.
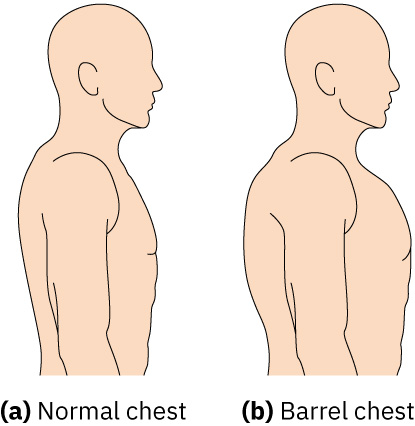 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- Inspecciona postura espinal (por ejemplo cifosis en personas mayores) porque los cambios de forma toracica pueden alterar patrones de expansion y mecanica respiratoria.
- Caracteriza el esputo por cantidad, color, olor, viscosidad y presencia de sangre; el esputo purulento amarillo/verde apoya seguimiento enfocado en infeccion.
- Trata esputo color oxido/marron como posible sangre antigua y esputo rojo/rosado (hemoptisis) como senal de escalamiento que requiere correlacion clinica pronta.
- Palpa sensibilidad, masas, expansion asimetrica y crepitacion subcutanea cuando este indicado.
- Si se observa edema clavicular/de pared toracica tras instrumentacion reciente de via aerea, palpa enfisema subcutaneo (crepitacion) y escala hallazgos nuevos.
- Despues de colocacion o retiro de tubo toracico, palpa cerca del sitio de insercion buscando crepitacion o senales de fuga de aire y escala hallazgos nuevos.
- Verifica expansion toracica simetrica colocando manos al mismo nivel toracico y observando movimiento igual de pulgares durante inhalacion.
- Trata expansion unilateral desigual como senal anormal de posible neumonia o trauma toracico (incluida fractura costal o neumotorax).
- Usa percusion para diferenciar resonancia esperada de campos pulmonares de matidez anormal que puede sugerir consolidacion o acumulacion de liquido pleural.
- Ausculta campos pulmonares anteriores y posteriores de forma sistematica y compara lado a lado.
- Durante auscultacion, coloca el estetoscopio directamente sobre la piel (no sobre ropa o vello) y evita superficies oseas, claviculas/escapulas y tejido mamario cuando sea posible.
- Usa posicion erguida para mejor transmision de sonido; si el paciente no puede sentarse erguido, gire de lado a lado en cama y continue comparaciones pareadas izquierda-derecha.
- Usa el diafragma, guie respiracion profunda por la boca y escuche el ciclo inspiratorio-espiratorio completo en cada sitio.
- Si se sospecha consolidacion focal o enfermedad pleural, agregue maniobras de transmision de la voz (pectoriloquia susurrada, egofonia, broncofonia) y correlacione con percusion y hallazgos de sintomas.
- Escale rapido cuando se agrupen signos de distrés: respiracion con labios fruncidos, aleteo nasal, respiracion audible, retracciones intercostales, ansiedad y reclutamiento de musculos accesorios.
- Evalua anormalidades del patron respiratorio con contexto clinico: bradipnea (<12/min adulto), taquipnea (>20/min adulto), apnea-hiperventilacion ciclica de Cheyne-Stokes, patron profundo y rapido de Kussmaul por acidosis metabolica, ortopnea, disnea/PND, apnea y respiraciones agonicas.
- En interpretacion de tendencias en personas mayores, reconoce que patrones Cheyne-Stokes pueden ocurrir sin patologia aguda, luego correlaciona con oxigenacion y hallazgos neurologicos antes de escalar.
- Revisa durante la historia senales respiratorias relacionadas con medicamentos (por ejemplo tos seca asociada a inhibidor de la ECA o patrones de broncoespasmo sensible a NSAID).
- Incluye parametros concurrentes de valoracion pulmonar: color de piel (cianosis/palidez), dolor pleuritico, uso de musculos accesorios y acropaquia digital.
- En recien nacidos y lactantes, cuenta respiraciones durante un minuto completo mientras el ninio esta calmado; pueden aparecer pausas de respiracion periodica de hasta aproximadamente 10 segundos en las primeras semanas de vida y no son anormales salvo que haya signos de distrés.
- Para lactantes y ninios pequenos, prioriza deteccion temprana de aleteo nasal/retracciones y considera mecanica del desarrollo (respiracion nasal obligada en lactancia temprana; AP:transversal cerca de 1:1 hasta que la musculatura toracica madura alrededor de los seis anios).
- En lactantes y ninios pequenos, recolecta detalles subjetivos de historia respiratoria de cuidadores cuando la etapa de desarrollo limita el reporte directo de sintomas.
- En lactantes y ninios pequenos, reconoce que la tos puede ser relativamente no productiva y la resistencia de musculos respiratorios es limitada, por lo que la retencion de secreciones y la fatiga pueden progresar rapido.
- En neonatos pretermino u otros vulnerables, mantenga vigilancia aumentada para patrones atelectasicos relacionados con surfactante durante enfermedad respiratoria.
- En enfermedad respiratoria pediatrica, evalua senales multisistemicas de deterioro (disminucion de ingesta oral, menos paniales mojados/diuresis, fontanela hundida en lactantes, taquicardia, alteracion del estado mental, fatiga, cianosis y mucosas secas o turgor cutaneo deficiente).
- Para personas mayores con respiracion superficial o fatiga de musculos respiratorios, divida auscultacion con respiraciones profundas en segmentos mas cortos con periodos de descanso (por ejemplo campos pulmonares anteriores primero y luego posteriores) para reducir error de evaluacion por fatiga.
- Use grupos de hallazgos para acotar complicaciones probables: sonidos disminuidos unilaterales/retraso de expansion (atelectasia o neumotorax), tos mas sibilancias/antecedente URI (bronquitis), crepitantes con esputo rosado espumoso/edema periferico (edema pulmonar) y sonidos disminuidos con dolor pleuritico/fiebre (derrame pleural).
Intervenciones de enfermeria
- Escale de inmediato el aumento del trabajo respiratorio, anormalidades graves del patron y nuevos sonidos adventicios de alto riesgo.
- Posicione para optimizar ventilacion, apoye terapia de oxigeno segun indicaciones y reduzca demanda por esfuerzo.
- Aplique la secuencia de las Cinco A para cesacion de tabaquismo en pacientes listos para dejar de fumar: Averiguar, Aconsejar, Analizar disposicion, Ayudar con consejeria/farmacoterapia y Acordar seguimiento temprano.
- Revalore despues de intervenciones y reporte cambios objetivos de tendencia en esfuerzo, sonidos y oxigenacion.
- Monitorice frecuencia, ritmo, profundidad y esfuerzo respiratorio como datos de tendencia continua en lugar de valores aislados.
- Haga seguimiento de simetria del movimiento toracico, uso de musculos accesorios y retracciones intercostales o supraclaviculares.
- Ausculte disminucion o ausencia de ventilacion y sonidos adventicios, luego mapee cambios por localizacion y gravedad.
- Use monitorizacion de saturacion de oxigeno con alarmas apropiadas en clientes en riesgo de hipoxia segun politica.
- Use datos de ABG cuando este indicado en compromiso grave, reconociendo que la prueba es invasiva e interpretada con tendencias a pie de cama.
- En clientes sedados, priorice monitorizacion continua de tendencia por oximetria de pulso y respuesta rapida a alarmas.
- Continue monitorizacion estrecha de tendencias incluso despues de mejoria a corto plazo de saturacion de oxigeno porque el distrés respiratorio agudo puede recurrir rapidamente.
- En adultos sin linea basal cronica baja, escale SpO2 nueva por debajo de 92%; trate SpO2 por debajo de 88% como hipoxia grave que requiere intervencion urgente.
- Si aparecen juntos respiracion rapida y superficial, crepitantes y movimiento de aire reducido, escale de inmediato para imagen urgente y tratamiento de posible infeccion pulmonar grave.
- Trate nuevo dolor toracico con deterioro respiratorio, o disnea en empeoramiento con irritabilidad/inquietud/cambio de LOC, como hallazgos de escalamiento inmediato.
- Evalua necesidad de succion correlacionando sonidos gruesos de via aerea (roncus) con carga de secreciones y efectividad de tos.
- Monitorice senales de progresion de hipoxia como inquietud, ansiedad y hambre de aire.
- Incluya nueva confusion o cambio de LOC en vigilancia de senales tempranas de hipoxia.
- Documente inicio, duracion y caracteristicas de tos, ademas de cantidad y calidad de secreciones.
- Haga seguimiento de desencadenantes/aliviantes de disnea e incluya hallazgos de imagen toracica en vigilancia respiratoria longitudinal.
- Incluya hallazgos de radiografia de torax en revision de tendencias y verifique estado de embarazo antes de escalar imagenes segun politica.
- Cuando el estudio de escalamiento no este claro, anticipe diagnosticos respiratorios ampliados como CT/MRI, V/Q scan o pruebas de funcion pulmonar segun contexto clinico.
- Si hay dolor toracico con cualidad opresiva, irradiacion a mandibula/brazo, disnea, mareo o nausea, escale como emergencia antes del estudio rutinario de dolor focalizado.
- Modifique intervenciones planificadas segun gravedad actual de disnea; si el distrés empeora, pause tareas de esfuerzo (por ejemplo deambulacion) y escale para interconsulta RT o ajuste de medicacion segun indicaciones.
- Documente efectividad de intervenciones usando tendencias de reevaluacion de frecuencia cardiaca, frecuencia respiratoria, oximetria de pulso, sonidos pulmonares y puntaje de disnea reportado por paciente.
- Documente linea basal y reevaluacion en formato completo de valoracion pulmonar: sintomas/historia respiratoria, simetria toracica y relacion AP:transversal, frecuencia/esfuerzo/patron respiratorio, retracciones o uso de musculos accesorios, hallazgos de palpacion, mapa de auscultacion bilateral y SpO2 en aire ambiente o con soporte de oxigeno.
Riesgo de insuficiencia respiratoria
Retracciones, estridor, patron agonico o disnea de rapido empeoramiento son hallazgos de emergencia que requieren escalamiento inmediato.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [bronchodilators] | Agentes de accion corta y de accion larga | Evalua respuesta posratamiento en sonidos respiratorios y trabajo respiratorio. |
| [antibiotics] | Contextos de infeccion respiratoria bacteriana | Correlacione efectividad del regimen con tendencia de fiebre, esputo y auscultacion. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente con COPD desarrolla taquipnea, retracciones intercostales y nuevas sibilancias difusas.
- Reconocer indicios: Aumento del esfuerzo respiratorio con nuevos hallazgos adventicios.
- Analizar indicios: La limitacion del flujo de aire esta empeorando y puede progresar a insuficiencia respiratoria.
- Priorizar hipotesis: La prioridad inmediata es soporte de oxigenacion y ventilacion.
- Generar soluciones: Inicie escalamiento, optimice posicion y prepare intervenciones respiratorias indicadas.
- Actuar: Comunique hallazgos objetivos y monitorice de cerca la respuesta en tendencia.
- Evaluar resultados: El trabajo respiratorio y los sonidos respiratorios mejoran despues del tratamiento.
Conceptos relacionados
- sistema respiratorio - Marco central de anatomia e intercambio gaseoso para evaluacion respiratoria focalizada.
- pruebas de funcion pulmonar y zonas de pefr - Apoya interpretacion de tendencias de cambios respiratorios obstructivos.
- seleccion y monitorizacion de dispositivos de terapia de oxigeno - Principios de seleccion de dispositivo y reevaluacion durante deterioro respiratorio.
- documentacion y reporte de datos - La documentacion objetiva de patrones mejora la calidad del escalamiento.
Autoevaluacion
- Que hallazgos de valoracion indican escalamiento respiratorio inmediato?
- Como ayudan los sonidos adventicios a acotar la fisiopatologia probable?
- Por que los cambios de patron respiratorio deben seguirse en tendencia en lugar de tratarse como hallazgos aislados?