Enfermedad Pulmonar Obstructiva Crónica
Puntos clave
- La EPOC es una limitación inflamatoria progresiva del flujo aéreo causada por bronquitis crónica, enfisema o ambos.
- La carga de EPOC sigue siendo alta, con impacto sustancial en hospitalización y mortalidad en Estados Unidos.
- La hipoxemia e hipercapnia crónicas impulsan la carga de síntomas y el riesgo de exacerbación.
- Las exacerbaciones son la causa principal de hospitalización relacionada con EPOC y aceleración de mortalidad.
- En EPOC, IMC bajo y pérdida muscular progresiva son señales de mal pronóstico vinculadas con debilidad diafragmática, menor función pulmonar y mayor riesgo de mortalidad.
- La disnea relacionada con comidas puede reducirse con comidas pequeñas y frecuentes, posición erguida y ritmo de conservación de energía.
- En EPOC con hipoxemia, patrones densos en antioxidantes incluyendo alimentos ricos en licopeno pueden apoyar metas de nutrición pulmonar.
- La anorexia progresiva y la malnutrición pueden debilitar efectividad de la tos, aumentar retención de secreciones y elevar carga de riesgo de neumonía.
- Las prioridades de enfermería se enfocan en monitorización de oxigenación, terapia broncodilatadora y educación de automanejo.
Fisiopatología
La EPOC resulta de exposición prolongada a irritantes (principalmente humo de cigarrillo) que causa inflamación de vía aérea, hipersecreción de moco (bronquitis crónica), y destrucción alveolar con pérdida de retroceso elástico (enfisema). La limitación del flujo aéreo es en gran parte irreversible y progresiva.
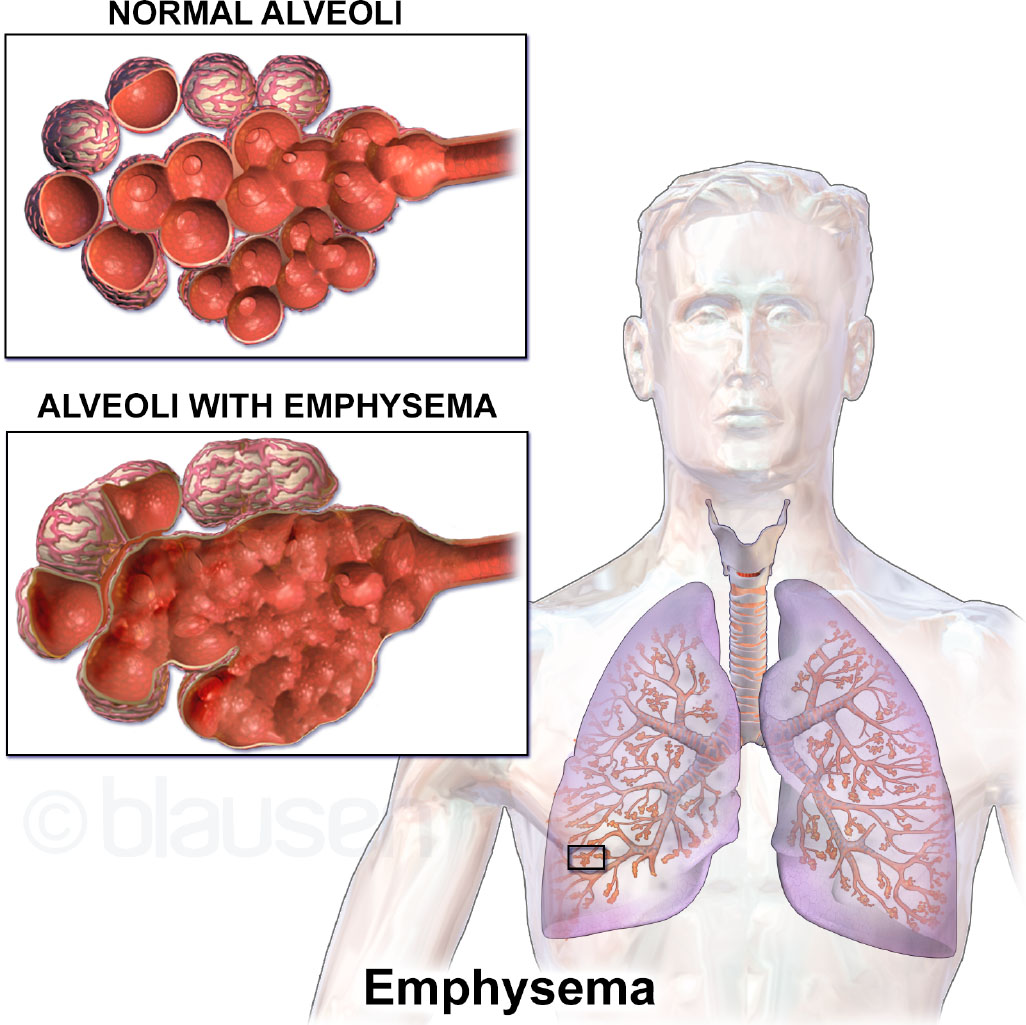 Referencia de ilustración: OpenStax Medical-Surgical Nursing Ch.11.5.
Referencia de ilustración: OpenStax Medical-Surgical Nursing Ch.11.5.
La lesión inflamatoria puede involucrar vías aéreas, vasculatura pulmonar y tejido pulmonar; los cambios de remodelado comunes incluyen estrechamiento de vía aérea, hipertrofia de músculo liso y estrechamiento fijo final relacionado con cicatriz. Cuando las paredes alveolares pierden elasticidad, la exhalación se vuelve menos efectiva y empeora el atrapamiento de dióxido de carbono. La EPOC es tratable pero no curable; los síntomas suelen hacerse aparentes solo después de lesión pulmonar significativa y usualmente empeoran con el tiempo si continúa la exposición al humo.
En pacientes seleccionadas, la deficiencia de alfa-1 antitripsina contribuye a lesión pulmonar enfisematosa al reducir protección frente a daño tisular mediado por proteasas. La EPOC relacionada con deficiencia de alfa-1 antitripsina puede mostrar compromiso enfisematoso con predominio en lóbulos inferiores comparado con patrones de distribución relacionados con tabaquismo.
La hipoxemia crónica estimula eritropoyesis (policitemia secundaria) y vasoconstricción pulmonar (cor pulmonale en enfermedad severa). La hipercapnia se desarrolla cuando la fatiga de músculos respiratorios limita la compensación. La EPOC también se asocia con mayor riesgo de carga de comorbilidades, incluida enfermedad cardiovascular y cáncer de pulmón. La prevalencia de EPOC en adultas de mediana edad a mayores en EE. UU. se mantiene alta, y la carga anual de mortalidad es sustancial.
Clasificación
- Bronquitis crónica: Tos productiva >=3 meses/año por 2 años consecutivos; patrón “blue bloater”.
- Enfisema: Destrucción alveolar y atrapamiento aéreo; patrón “pink puffer” con tórax en barril.
- Clasificación GOLD: Gravedad clasificada por FEV1 % del predicho (I: >=80, II: 50-79, III: 30-49, IV: <30) con integración de carga de síntomas/exacerbaciones.
- Perfil de factores de riesgo: Riesgos modificables incluyen tabaquismo, humo de segunda mano, exposición ocupacional a polvo/humos y humo intradomiciliario de biomasa. Riesgos no modificables incluyen edad mayor de 40 años, infecciones respiratorias en infancia, antecedente de asma, pulmones subdesarrollados asociados a prematuridad y deficiencia de alfa-1 antitripsina.
- Patrón de exposición al tabaquismo: La EPOC se asocia frecuentemente con exposición tabáquica por encima de alrededor de 10-15 paquetes-año; exposiciones ambientales/ocupacionales también explican un subgrupo sustancial de no fumadoras.
- Perfil de carga poblacional: Prevalencia y mortalidad están influenciadas por factores estructurales y carga de exposición, con impacto desproporcionado en algunas comunidades racializadas.
Valoración de enfermería
Enfoque NCLEX
Monitorizar saturación de O2 con cuidado en EPOC - el oxígeno de alto flujo puede suprimir el impulso hipóxico en enfermedad severa.
- Valorar disnea, tos, producción de esputo y tolerancia a la actividad al inicio y durante exacerbaciones.
- Reconocer patrones de progresión de inicio en adultez y empeoramiento estacional en clima frío en muchas pacientes.
- Auscultar espiración prolongada, sibilancias y disminución de sonidos respiratorios.
- Monitorizar saturación de oxígeno - objetivo 88-92% para EPOC hipercápnica para preservar impulso hipóxico.
- Seguir saturación de oxígeno en reposo versus esfuerzo y comparar con línea basal previa porque la desaturación temprana al esfuerzo puede preceder deterioro funcional severo.
- Monitorizar infecciones respiratorias frecuentes, fatiga progresiva, tórax en barril, cianosis y pérdida de peso no intencional en etapas tardías.
- Monitorizar caquexia e hipocratismo digital como señales de enfermedad crónica avanzada.
- Tratar IMC bajo más descenso de masa muscular como hallazgos nutricionales de alto riesgo porque se correlacionan con menor tolerancia al ejercicio y peores resultados en EPOC.
- No depender solo del IMC: algunas personas con mayor peso corporal aún muestran baja masa libre de grasa y riesgo clínicamente significativo de malnutrición pulmonar.
- Valorar signos de cor pulmonale: edema periférico, JVD, hepatomegalia.
- Valorar historial de exposición (partículas ocupacionales, humo intradomiciliario de carbón/madera, humo de segunda mano) y señales de riesgo no modificables de EPOC (infecciones en infancia, prematuridad, antecedente de deficiencia de alfa-1 antitripsina).
- Tamizar ansiedad y depresión, comorbilidades comunes que afectan adherencia.
- Usar criterios de espirometría para diagnóstico/estadificación: FEV1/FVC por debajo de alrededor de 0.70 apoya EPOC, luego estadificar gravedad con rangos FEV1 de GOLD.
- En sospecha de exacerbación, seguir tríada central (aumento de disnea, aumento de volumen de esputo, purulencia del esputo) más señales adyuvantes como fiebre, URI reciente, y taquicardia/taquipnea relativa a línea basal.
- Usar oximetría de pulso y ABG juntas cuando exista preocupación de oxigenación; PaCO2 por encima de alrededor de 45 mmHg con acidemia apoya riesgo de acidosis respiratoria hipercápnica.
Intervenciones de enfermería
- Administrar broncodilatadores (beta-agonistas de acción corta, anticolinérgicos) y corticosteroides según indicación.
- Posicionar en Fowler alto o posición trípode para maximizar esfuerzo respiratorio.
- Enseñar respiración con labios fruncidos y respiración diafragmática para reducir atrapamiento aéreo.
- Distinguir inhaladores controladores versus de rescate: usar corticosteroides inhalados (por ejemplo fluticasona) a diario con enjuague bucal posterior a dosis, y usar albuterol para alivio rápido de disnea.
- Educar sobre cesación tabáquica - la única intervención demostrada para ralentizar progresión de enfermedad.
- Enseñar consejería de eliminación de humo en el hogar, incluyendo daño por humo de segunda mano (mayor riesgo de cáncer pulmonar en no fumadoras y mayor riesgo pediátrico de infección respiratoria baja, SIDS, otitis y empeoramiento de asma).
- Segmentar ADLs y posicionar para confort respiratorio para reducir carga de disnea durante actividad rutinaria.
- Reforzar adherencia a oxígeno suplementario prescrito cuando se indique.
- Coordinar derivación a rehabilitación pulmonar para pacientes elegibles.
- Planificar estrategias de conservación de energía para actividades de la vida diaria.
- Para disnea severa con riesgo de malnutrición/caquexia, coordinar soporte nutricional con planificación de ingesta alta en calorías cuando sea clínicamente apropiado.
- Cuando la ingesta disminuye, monitorizar tos débil/depuración deficiente de secreciones y escalar temprano para reducir progresión de riesgo de neumonía.
- Para disnea o fatiga asociada a comidas, enseñar 4-6 comidas pequeñas/día, postura erguida al comer, bocados más lentos con pausas respiratorias, y tiempos de líquidos entre comidas cuando la plenitud empeora esfuerzo respiratorio.
- En EPOC con hipoxemia, reforzar elecciones con enfoque antioxidante (por ejemplo frutas, verduras, granos integrales, nueces y alimentos ricos en licopeno) dentro de metas de calorías y peso de la paciente.
- Si la distensión empeora el esfuerzo respiratorio, individualizar planificación de comidas de menor producción de gas y reevaluar tolerancia.
- Durante y después de exacerbaciones, seguir peso e ingesta porque exacerbaciones repetidas pueden acelerar pérdida de peso y masa muscular.
- Después de iniciar oxígeno en exacerbaciones con riesgo de hipercapnia, reevaluar señales de deterioro por retención de CO2 dentro de alrededor de 30-60 minutos y escalar según necesidad.
- Coordinar planificación de alta interdisciplinaria (terapia respiratoria, farmacia, nutrición, apoyo social y rehabilitación) para reducir riesgo de reingreso.
Administración de oxígeno
En EPOC hipercápnica crónica, el oxígeno excesivo (>92%) puede suprimir el impulso respiratorio hipóxico. Titular O2 cuidadosamente a objetivo 88-92%.
Farmacología
| Clase de fármaco | Ejemplos | Consideraciones clave |
|---|---|---|
| broncodilatadores de acción corta | Albuterol (SABA), ipratropio (SAMA) | Uso de rescate; enseñar técnica de inhalador |
| broncodilatadores de acción prolongada | Salmeterol (LABA), tiotropio (LAMA) | Mantenimiento; no para alivio agudo |
| [corticosteroids] | Prednisona, budesonida/formoterol | Exacerbaciones: sistémicos orales; mantenimiento: inhalados |
| inhibidores de fosfodiesterasa-4 | Roflumilast | EPOC severa con bronquitis crónica |
Aplicación del juicio clínico
Escenario clínico
Una paciente con EPOC en cánula nasal a 2L desarrolla disnea en empeoramiento. La SpO2 es 86%. La enfermera aumenta O2 a 6L.
- Reconocer pistas: Saturación de O2 baja, pero un aumento rápido de alto flujo puede suprimir impulso hipóxico.
- Analizar pistas: La paciente tiene hipercapnia crónica; el objetivo es 88-92%, no normoxia.
- Priorizar hipótesis: Riesgo de depresión respiratoria por O2 excesivo en paciente hipercápnica.
- Generar soluciones: Titular O2 a 88-92%, reevaluar frecuentemente, preparar escalamiento si es necesario.
- Actuar: Ajustar al menor flujo de O2 que logre SpO2 objetivo; notificar a proveedor; monitorizar ABGs.
- Evaluar resultados: SpO2 mantenida en rango seguro sin empeoramiento de depresión respiratoria.
Conceptos relacionados
- plan de acción para asma y manejo de exacerbación - Comparación y diferenciación de enfermedades pulmonares obstructivas.
- sistema respiratorio - Fisiología normal de vía aérea y mecanismos de defensa.
- oxigenoterapia - sistemas de administración de oxígeno y monitorización en enfermedad respiratoria.
- cuidado respiratorio basado en evidencia - Técnicas de higiene bronquial y depuración de vía aérea en EPOC.
Autoevaluación
- ¿Por qué el oxígeno de alto flujo es potencialmente peligroso para pacientes con EPOC hipercápnica?
- ¿Qué distingue clínicamente bronquitis crónica de enfisema?
- ¿Qué intervención tiene la evidencia más fuerte para ralentizar la progresión de EPOC?