支氣管衛生技巧
要點
- 支氣管衛生(氣道清除治療)有助於分泌物動員與氣道通暢。
- 技巧選擇應與分泌物負擔、疾病型態與病人耐受性匹配。
- 常見選項包含 CPT/PDPV、PEP/OPEP 裝置、HFCWO 背心治療、咳嗽技巧與機械吸氣-呼氣輔助。
- 治療中安排定時咳嗽/排痰可提升分泌物清除效果。
- 在支氣管擴張中,支氣管壁損傷與擴張會促進分泌物滯留、反覆感染與進行性氣道損傷。
病理生理
黏液過多與黏液纖毛清除受損會增加氣道阻力並促進氣體交換失敗。分泌物滯留亦會透過阻塞氣流與降低有效通氣,為肺不張與感染進展創造條件。
在支氣管擴張中,受損且異常擴張的支氣管會降低分泌物清除效率,因此黏液滯留會驅動反覆感染-發炎-氣道損傷循環。
支氣管衛生介入可透過機械能、呼氣阻力、振盪或引導呼吸,將黏液從氣道壁鬆動並移向中央氣道,以利咳痰或抽吸移除。這可降低阻塞負擔並改善通氣灌流效率。
分類
- 手法/機械動員:姿位引流、叩擊與振動(PDPV/CPT)。
- 呼氣阻力方法:PEP/OPEP 裝置,如 flutter、Acapella、Aerobika。
- 振盪系統:HFCWO 背心治療(約 5-25 Hz)並週期性暫停咳嗽排痰。
- 輔助咳嗽方法:Huff cough/FET、主動呼吸循環、自主引流、quad cough 與 MIE 治療。
- 壓力脈衝輔助:間歇或連續壓力脈衝方法(例如 IPV 或 CPEP/CHFO 型態)可在特定 RT 流程中用於分泌物動員。
護理評估
NCLEX 重點
常見優先題會詢問哪種氣道清除方法最符合分泌物滯留程度與病人能力。
- 在選擇介入前,評估分泌物量、黏稠度與咳嗽有效性。
- 規劃姿位引流前先聽診定位分泌物滯留肺段。
- 治療期間監測耐受性,包含疲勞、去飽和與血流動力不穩定。
- 治療循環後重新評估呼吸音與咳出分泌物量。
護理介入
- 姿位引流時將目標肺段置於高於 carina 的位置,並依耐受維持約 3-15 分鐘。
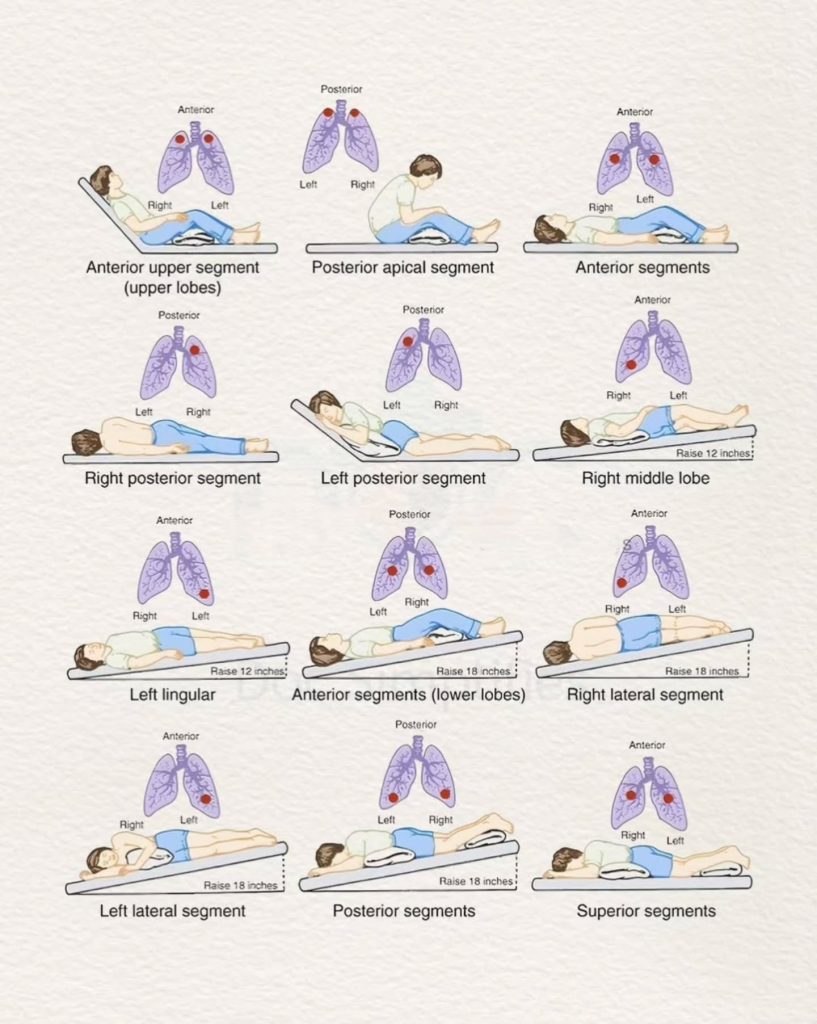 Illustration reference: OpenRN Respiratory Therapy Ch.2.2.
Illustration reference: OpenRN Respiratory Therapy Ch.2.2.
- 配合呼氣相安排叩擊與振動時機,以促進分泌物動員。
- 指導 OPEP 技巧:直立姿勢、深吸氣、經裝置控制呼氣,再咳嗽。
- HFCWO 過程中,在 20-30 分鐘療程內約每 5 分鐘暫停一次進行排痰。
- 教導 huff cough/FET 與深呼吸循環(常每小時重複約十次)以降低肺不張風險。
- 在有醫囑時,教導主動呼吸循環序列(呼吸控制 → 胸廓擴張 → FET/huff)以結構化分泌物動員。
- 對自主引流教學,強化橫膈呼吸控制,並延後咳嗽直到分泌物動員至較大氣道。
- 當需持續肺擴張支持時,於轉運或出院後強化持續執行既定誘發性肺量計與氣道清除練習。
- 增加床邊支持措施,包含床頭抬高、頻繁下床活動,以及無禁忌時足量液體攝取。
- 以增加口服液體稀釋分泌物時,追蹤出入量趨勢並監測高齡或心肺個案液體過負荷風險。
不匹配與疲勞風險
技巧選擇不適當或耐受性差,可能加重呼吸困難並降低清除效果。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [bronchodilators] | 吸入型支氣管擴張劑情境 | 在清除療程前可改善氣流並增強分泌物動員。 |
| [mucolytics] | 稀釋分泌物治療情境 | 當黏稠度限制排痰時,可支援黏液動員。 |
臨床判斷應用
臨床情境
一位支氣管擴張病人痰液黏稠、呼吸音粗糙,且在標準照護下自發咳嗽清除無效。
- 辨識線索:持續分泌物滯留且自發清除下降。
- 分析線索:目前氣道清除方法對分泌物負擔不足。
- 優先排序假設:立即優先是選擇更有效動員策略並搭配引導性咳嗽支持。
- 提出解決方案:結合分段目標引流、振盪裝置治療與引導 huff 咳嗽循環。
- 採取行動:執行氣道清除組合並監測耐受性/輸出量。
- 評估結果:痰液清除增加、呼吸音改善、呼吸作功下降。
相關概念
- 氣道抽吸 - 當動員後分泌物無法有效咳出時可能需要抽吸。
- 氣切與氣切照護 - 氣道清除策略是氣切分泌物管理核心。
- 非侵襲性正壓通氣 - 通氣支持可與分泌物清除療程協同安排。
- 呼吸衰竭 - 分泌物滯留可誘發失代償。
- 呼吸器相關事件 - 分泌物管理是機械通氣病人併發症預防策略的一部分。
自我檢核
- 在咳嗽無力與咳嗽有力病人間,技巧選擇應如何改變?
- 為何在較長振盪治療中需設置定時咳嗽暫停?
- 哪些發現顯示支氣管衛生正改善氣道通暢?