腦膜炎優先照護與顱內壓風險
要點
- 腦膜炎是腦膜的發炎性感染,可能快速危及生命。
- 常見細菌病因包括 Streptococcus pneumoniae 與 Neisseria meningitidis,而病毒性病因通常具自限性。
- 細菌性腦膜炎雙球菌腦膜炎屬醫療急症;未治療死亡率可接近 50%,即使治療後仍可能出現嚴重結局。
- 優先風險為顱內壓升高(ICP)、神經損傷、癲癇發作與腦疝。
- 早期抗生素、皮質類固醇、神經監測與傳播防護是核心護理優先事項。
- 高嚴重度進展可包含腦損傷加上聽力/視力喪失,需及早升級與追蹤規劃。
病理生理
腦膜炎是累及腦與脊髓周圍膜層的感染性發炎過程。感染可由其他部位經血行擴散,也可在局部感染、外傷或侵入性處置後直接傳播發生。
腦膜由軟腦膜、蜘蛛膜與硬腦膜構成。這些間隙內或其鄰近區域的發炎,特別是在腦脊髓液於蜘蛛膜下腔循環處,會造成水腫、疼痛與神經功能受損。
細菌、病毒、真菌與寄生蟲病原皆可引發腦膜發炎。特定藥物誘發或自體免疫情境下,也可能出現非感染性腦膜炎路徑。由於發炎過程靠近中樞神經系統組織,水腫與 ICP 上升可能快速發展並造成嚴重神經受損。
分類
- 細菌性腦膜炎:高急性嚴重度感染,具快速惡化風險,需緊急廣效抗感染治療。
- 病毒性腦膜炎:通常較輕,神經效應多為暫時性,發炎緩解後可恢復。
- 腦膜炎雙球菌性腦膜炎:高度傳染的細菌型態,需立即啟動緊急應變與公共衛生防護。
風險因子
- 兒童與青少年鼻咽定植風險較高。
- 近期呼吸道或耳鼻喉感染(例如 中耳炎、鼻竇疾病、乳突炎或牙膿瘍)可播散至腦膜空間。
- 免疫抑制(例如化療、慢性類固醇暴露、免疫抑制治療或 HIV 情境)。
- 新生兒因母體 Group B streptococcus 定植/感染而有暴露風險。
- 密集群居環境(例如校園或軍營住宿)中的腦膜炎雙球菌傳播情境。
- 男性與近距離群居環境在易爆發族群中風險較高。
- 顱骨骨折或神經外科屏障破壞會增加病原進入風險。
- 特定爆發情境下前往高盛行率地區旅行。
護理評估
NCLEX 重點
在啟動隔離與升級處置同時,優先辨識神經惡化與 ICP 相關發現。
- 評估典型發現:嚴重頭痛、頸部僵硬、高燒、急性意識混亂、畏光、畏聲、噁心或嘔吐,以及瘀點。
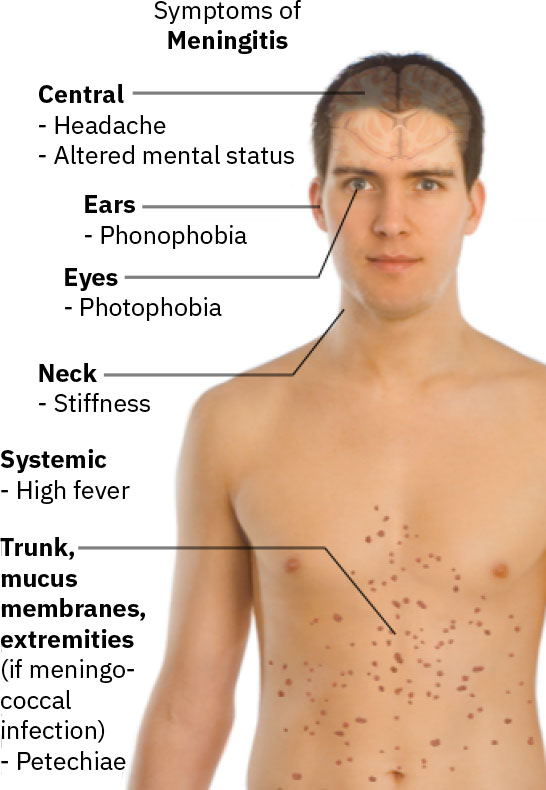 Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
- 評估典型三聯徵型態(頸部僵硬、發燒、精神狀態改變),同時辨識部分個案可能僅呈現不完整三聯徵。
- 疑似腦膜炎雙球菌疾病時,評估下肢瘀點性皮疹與快速敗血症進展線索(心搏過速、呼吸急促、低血壓)。
- 評估腦膜刺激徵象,包括 Brudzinski 與 Kernig 徵,同時理解這些徵象僅出現在少數個案。
- Kernig 徵:髖膝屈曲位下嘗試伸膝時出現疼痛/阻力;Brudzinski 徵:被動屈頸時出現不自主髖膝屈曲。
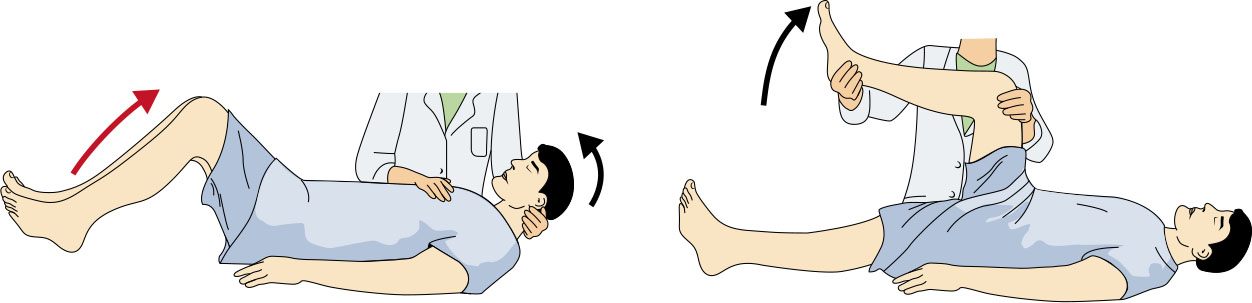 Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.17.2.
- 監測癲癇發作活動、意識程度改變、局灶性缺損與腦灌流惡化徵象。
- 嬰兒評估非特異性惡化線索,如疲倦、易怒與囟門膨出。
- 追蹤提示 ICP 疑慮的生命徵象型態,包括血壓上升伴相對心動過緩。
- 辨識高齡或免疫抑制個案(含已使用抗生素者)可能不出現高燒。
- 檢視診斷:腰椎穿刺 CSF 分析(開放壓、WBC、蛋白質、葡萄糖)、血液培養、CBC、電解質、肝酵素與目標感染檢查(有適應症時包含 HIV 檢測)。
- 當懷疑相關感染時,檢視額外檢查線索(例如咽/鼻/尿液培養與胸部/鼻竇/乳突影像)。
- 高腦疝風險個案先做 CT 再行腰椎穿刺(例如年齡 >60 years、免疫抑制或顱內壓升高徵象)。
護理介入
- 立即給予處方廣效 IV 抗生素,並於培養與 Gram stain 結果返回後支持轉換為病原導向治療。
- 疑似腦膜炎雙球菌腦膜炎時,不可因等待確認檢驗結果而延遲經驗性抗生素。
- 在細菌性疾病情境中,準備較長 IV 抗菌療程(常見 2-3 週)。
- 依醫囑給予輔助藥物,如 dexamethasone、癲癇治療與 ICP 導向治療;皮質類固醇使用可依流程與臨床情境不同而調整。
- 提供症狀緩解支持(例如依醫囑止痛/退燒路徑)以減輕發燒、疼痛與不適。
- 頻繁進行神經評估並記錄趨勢,以偵測早期惡化。
- 降低環境刺激,並將床頭抬高 30-45 度且頭部維持中線對位,以支持 ICP 管理。
- 對細菌性腦膜炎執行飛沫防護,並強化密切接觸者暴露管理。
- 透過醫囑 IV 補液與必要時目標式電解質矯正,支持液體與電解質平衡。
- 呼吸做功下降或神經負荷惡化時,支持氧合與通氣。
- 在特定細菌性疾病路徑中,協助醫囑引流處置(例如乳突或鼻竇引流)。
- 懷疑 ADH 失調時,監測 SIADH 相關低鈉血症與 ICP 惡化風險。
時間關鍵神經惡化
未治療或持續惡化的腦膜炎可迅速導致 ICP 升高、腦疝與死亡。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| [antibiotics](廣效抗生素) | empiric IV therapy,之後改為目標藥物 | 盡速啟動;於培養與藥敏資料返回後調整。 |
| [corticosteroids] | dexamethasone | 用於社區型細菌性腦膜炎以降低併發症。 |
| [diuretics](滲透性利尿劑) | mannitol | 在有腦水腫風險時可支持降低 ICP。 |
| [anticonvulsants] | 類別導向藥物 | 在發生癲癇活動或風險升高時使用。 |
| [antibiotics](預防性抗生素) | rifampicin、ciprofloxacin、ceftriaxone | 於腦膜炎雙球菌暴露情境提供密切接觸者。 |
健康衛教
- 教導有效手部衛生與呼吸道禮儀,以降低疾病期間傳播風險。
- 教導以疫苗預防細菌性腦膜炎,包括腦膜炎雙球菌、肺炎鏈球菌與 Hib 疫苗路徑。
- 強化成人與兒童維持符合年齡的免疫接種時程。
- 在腦膜炎雙球菌暴露情境中,教導密切接觸者預防用藥依從性與緊急症狀通報。
- 兒科住院時鼓勵照顧者參與照護,以減輕焦慮並支持定向感。
- 教導出院後建議約於腦膜炎恢復 4 週進行聽力篩檢,以偵測延遲性聽力喪失。
臨床判斷應用
臨床情境
一名居住於群體宿舍的年輕成人出現突發發燒、嚴重頭痛、頸部僵硬、畏光與意識混亂,且數小時內神經反應持續惡化。
- 辨識線索:急性腦膜症狀合併精神狀態改變且快速進展。
- 分析線索:發現符合高風險細菌性腦膜炎並伴隨顱內壓上升風險。
- 確立優先假設:即時優先為預防神經失代償與死亡。
- 提出解決方案:啟動緊急抗感染路徑、隔離與序列神經監測。
- 採取行動:無延遲給予醫囑治療、執行飛沫防護並快速升級變化。
- 評估結果:神經檢查穩定、體溫受控,且無進一步 ICP 惡化。
相關概念
- 常見神經系統疾病辨識與優先照護 - 急性惡化的神經鑑別評估框架。
- 顱內高壓與顱內壓升高 - 跨病因 ICP 辨識、診斷與穩定優先事項。
- 耳部評估、聽力測試與常見異常 - 腦膜炎後聽力監測與轉介情境。
- 過敏性休克 - 快速優先處理氣道與循環的關鍵急症對照。
- 給藥安全措施 - 緊急治療期間高風險 IV 用藥安全與再評估。
- 鈉平衡異常 - 可惡化神經風險的 ADH 相關鈉失衡。
- 系統化 ECG 判讀與心律不整分流 - 重度神經與電解質不穩定期間的心臟監測關聯性。
自我檢查
- 哪些發現最能提示高風險細菌性腦膜炎,而非輕度病毒性疾病?
- 為何在腦膜炎照護中,早期抗生素與神經趨勢監測同樣具時間關鍵性?
- 哪些評估變化代表 ICP 升級並需立即介入?