甲狀腺疾病
重點整理
- 甲狀腺低下與亢進會產生相反代謝型態,但若未治療,兩者都可能造成心血管與神經功能失穩。
- 優先評估是區分低代謝與高代謝症狀群,之後再以甲狀腺檢驗趨勢確認。
- Graves disease 是甲狀腺亢進最常見病因,可伴突眼與甲狀腺腫。
- 核心診斷包括 TSH 與 free T4,並依疑似病因與嚴重度加入選擇性輔助檢查。
- 護理管理 結合用藥安全、症狀監測,以及對甲狀腺風暴或黏液性水腫風險惡化的升級處置。
- 單純性甲狀腺腫代表甲狀腺增大,常由碘缺乏導致並伴隨代償性 TSH 驅動腺體生長。
- 碘失衡可雙向惡化甲狀腺功能失調,因此床邊篩查食鹽來源與飲食型態具有高效價值。
病理生理
甲狀腺疾病反映下視丘-腦下垂體-甲狀腺軸失調,以及循環甲狀腺激素在組織層級的效應改變。在甲狀腺低下中,甲狀腺激素活性降低會使代謝過程減緩,嚴重時可導致疲憊、怕冷、體重增加、認知遲緩與心血管失代償。
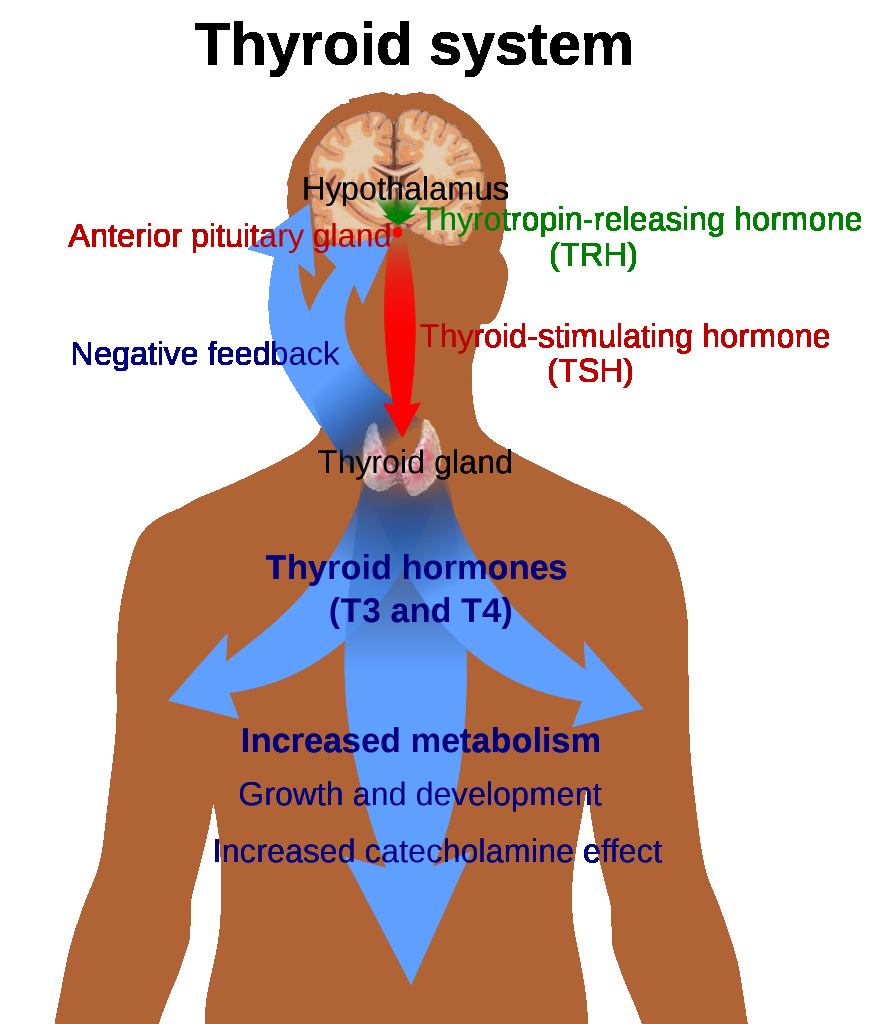 Illustration reference: OpenRN Health Alterations Ch.7.2.
Illustration reference: OpenRN Health Alterations Ch.7.2.
在甲狀腺亢進中,過多甲狀腺激素效應會提高代謝需求並引發類交感神經表現,包括怕熱、體重下降、顫抖、焦慮與快速性心律不整風險。Graves 型高功能為常見原發病因。 部分甲狀腺亢進表現具特定表型,包括 T3 toxicosis(T3 高、TSH 低而 T4 正常)與 subclinical hyperthyroidism(TSH 低而 T3/T4 正常)。 當碘攝取不足時,甲狀腺激素合成下降且代償性 TRH-TSH 驅動持續,造成濾泡膠質堆積與甲狀腺腫大(goiter)。 在碘充足地區,goiter 常見為自體免疫病因;而過量碘攝取在易感病人中可加劇甲狀腺亢進型態不穩定。 硒狀態也會影響甲狀腺激素代謝;碘與硒共同不足時,甲狀腺功能失調風險可能加重。
分類
- Hypothyroid pattern: 甲狀腺激素效應低下,代謝活動降低。
- Hyperthyroid pattern: 甲狀腺激素效應過多,代謝活動加速。
- Acute high-risk state: 甲狀腺風暴譜系,需立即升級。
- Acute low-metabolic decompensation risk: 重度甲狀腺低下惡化,需緊急評估與支持性穩定。
- Simple goiter (endemic goiter): 非癌性甲狀腺增大,常與碘攝取不足相關。
- Iodine-deficiency burden pattern: 長期缺碘可影響生育力、胎兒-嬰兒結局與神經發展。
- Congenital hypothyroidism pattern: 生命早期未治療的甲狀腺激素缺乏,可造成重大神經發展與生長缺陷。
護理評估
NCLEX 重點
優先辨識相反症狀群,並判定哪些發現需要立即升級通報醫療提供者。
- 比較症狀方向:體重增加/怕冷/疲憊,對比體重下降/怕熱/顫抖/心悸。
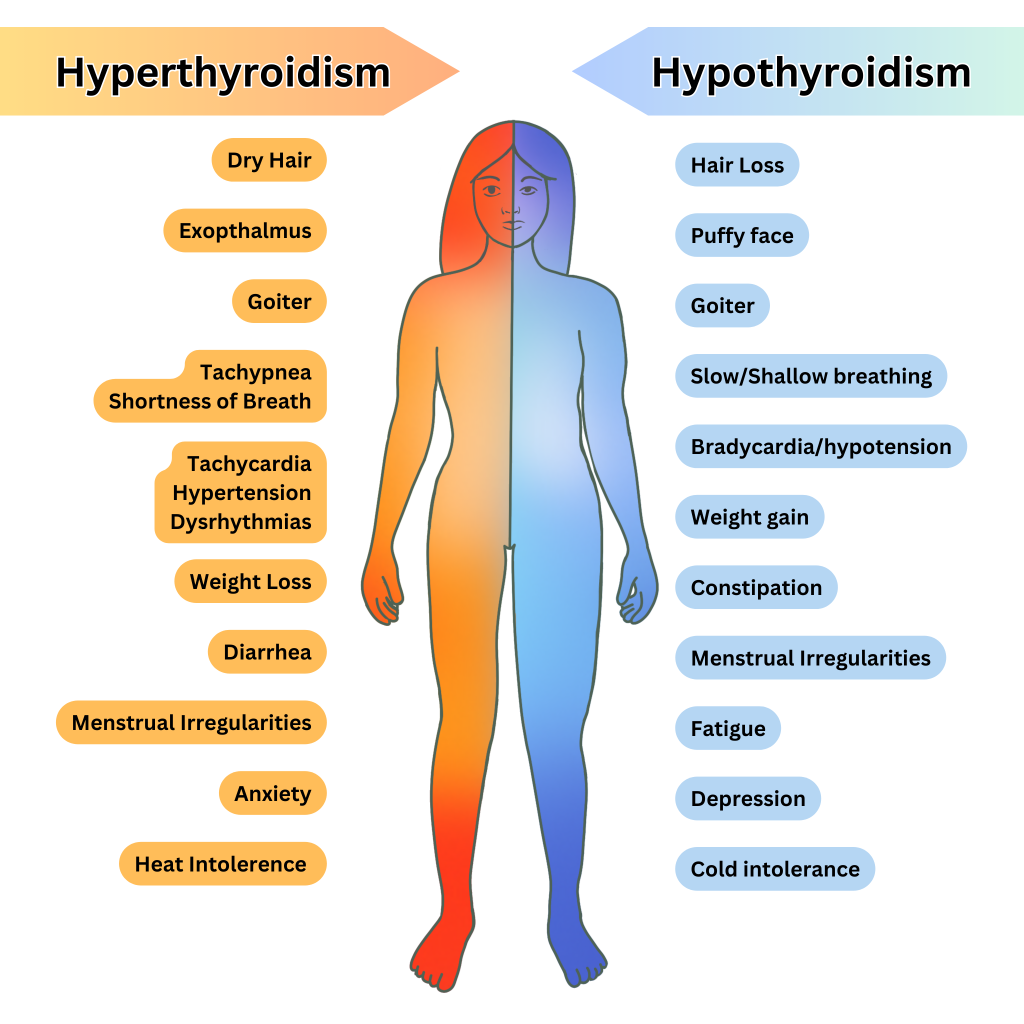 Illustration reference: OpenRN Health Alterations Ch.7.6.
Illustration reference: OpenRN Health Alterations Ch.7.6.
- 在重度甲狀腺低下型態中,評估黏液性水腫相關組織改變,如臉部/眼眶周圍浮腫、乾厚蠟樣皮膚、毛髮或指甲脆弱與聲音沙啞。
- 密切監測心血管徵象,尤其心搏過速、節律改變、血壓不穩定與活動耐受不良。
- 將甲狀腺檢驗(TSH 與 free T4)與症狀進展做趨勢判讀,而非單次孤立數值。
- 評估甲狀腺腫大或結構異常發現,並與吞嚥、氣道或頸部不適主訴相互對照。
- 評估前頸部可見腫大是否符合 goiter 型態,並與碘攝取病史及甲狀腺檢驗趨勢對照。
- 具體詢問碘暴露型態,包括加碘與非加碘食鹽使用,以及低碘飲食型態(例如海鮮、乳品與蛋攝取極少)。
- 在甲狀腺亢進型態評估中,若懷疑腺體高血流,應篩檢突眼、細顫、盜汗與甲狀腺雜音。
- 對產後個案,在分娩後第一年篩檢暫時性產後甲狀腺炎(疲憊、怕熱/怕冷、心悸、情緒/認知變化)。
- 對可疑甲狀腺結節應升級安排目標性影像與細針切片評估,特別在惡性疑慮存在時。
- 篩檢 goiter 相關壓迫症狀(例如吞嚥困難或呼吸困難),並對進行性氣道/吞嚥受損升級處置。
- 篩檢甲亢主導的腸道與節律線索(例如腹瀉與不規則快速心律)以及甲低主導線索(例如便祕與心搏過緩)。
- 篩檢急性惡化線索:嚴重高代謝不穩定,或甲狀腺低下表現中的嚴重意識與灌流下降。
- 辨識甲狀腺風暴紅旗,包括高燒(常高於 105 F)、躁動或意識混亂、不安與嚴重心血管不穩定。
- 辨識黏液性水腫昏迷風險線索,包括低體溫、心搏過緩、低血壓、低通氣與意識下降。
護理措施
- 強化甲狀腺替代治療與抗甲狀腺治療的用藥時機遵從與監測計畫。
- 強化治療調整後的檢驗追蹤節奏(滴定期常每 4-8 週,穩定後再拉長維持間隔)。
- 協調治療調整後的檢驗追蹤與症狀再評估。
- 衛教病人:若心悸惡化、胸痛、呼吸困難、意識混亂、持續發燒或功能明顯下降,需立即通報。
- 在治療滴定期間支持休息-能量平衡、體溫舒適策略與安全活動節奏。
- 當內分泌不穩定影響心臟安全、營養或心理社會因應時,啟動跨專業轉介路徑。
- 對疑似黏液性水腫昏迷風險立即升級,並準備氣道、血液動力學與體溫支持介入。
- 在黏液性水腫昏迷路徑中,預期 ICU 等級照護,包含持續心臟監測與 IV 甲狀腺激素替代。
- 當懷疑缺碘相關 goiter 時,強化足碘營養指導,並協調持續頸部腫大之追蹤。
- 衛教:缺乏相關單純 goiter 腫大可在持續碘補充與持續甲狀腺監測下改善。
- 對 Graves 或其他甲狀腺亢進型態個案,避免過量碘補充,並與內分泌與營養團隊協調個別化攝取建議。
- 對甲狀腺亢進症狀負擔,支持高熱量營養、眼表保護(潤滑)與節律/體溫監測。
- 在甲狀腺風暴風險視窗期,監測高熱、心搏過速、高血壓與神經惡化;並緊急升級至 ICU 導向治療。
甲狀腺急症升級
出現嚴重高代謝不穩定或嚴重甲狀腺低下惡化時,屬高風險狀態,需立即升級至急症醫療提供者處置。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [thyroid-medications] | levothyroxine, liothyronine | 甲狀腺激素替代需依趨勢滴定,並追蹤 TSH 監測。 |
| [thyroid-medications] | methimazole, propylthiouracil | 抗甲狀腺藥物安全重點包含 CBC 趨勢監測,以及發燒或喉嚨痛的緊急通報。 |
| [beta-blockers] | class-based adjuncts | 於甲狀腺數值矯正期間,用於控制顫抖/心搏過速症狀。 |
臨床判斷應用
臨床情境
一位已知甲狀腺疾病的成人,回報心悸逐漸惡化、怕熱、非預期體重下降,且焦慮與失眠加劇。
- 辨識線索: 高代謝症狀群合併心血管風險徵象。
- 分析線索: 可能為未控制甲狀腺亢進狀態,且有升級風險。
- 優先假設: 立即安全疑慮是進展至不穩定的內分泌-心臟狀態。
- 提出解決方案: 緊急再評估、檢驗複核、用藥計畫確認與快速醫療提供者升級。
- 採取行動: 啟動升級流程並持續進行症狀-安全監測。
- 評估結果: 症狀穩定,且治療計畫完成調整並設定明確追蹤閾值。
相關概念
- 內分泌系統 - 支撐甲狀腺判讀的核心激素軸生理。
- 甲狀腺藥物 - 用於甲低與甲亢治療的藥物類別。
- 系統化 ECG 判讀與心律不整分流 - 甲狀腺亢進狀態會增加心律不整風險。
- 白血球低下與嗜中性球低下 - 抗甲狀腺治療不良反應監測與嗜中性球低下風險線索重疊。
- 成人預防篩檢與健康促進 - 持續追蹤與症狀衛教可降低延遲併發症風險。
自我檢核
- 初始分流時,哪組症狀型態最能區分甲狀腺低下與亢進?
- 為什麼連續甲狀腺檢驗趨勢比單一孤立數值更有用?
- 哪些徵象需要立即升級,以警覺可能的甲狀腺相關失代償?