ECG 波形基礎與 12 導程應用
重點整理
- ECG 透過皮膚電極偵測並記錄心臟電活動。
- 標準 ECG 紙可利用小格與大格進行時序解讀。
- 波形成分對應心動週期中的傳導與收縮事件。
- 12 導程 ECG 是急性心臟症狀評估的核心診斷工具。
- ECG 監測亦可支援用藥安全再評估與缺血監測。
- 急性缺血表現中,ECG 發現常與心肌生物標記整合解讀。
病理生理學
心臟電活化起始於竇房結,經心房組織傳導,在房室結短暫停頓後續行至心室傳導路徑。最快起搏焦點決定節律,ECG 會將此序列呈現為有序波段與間期。 正常竇性節律反映此有序路徑(SA node → AV node → His bundle → bundle branches → Purkinje fibers),其中 AV 延遲可在心室去極化前支援心室充盈。 在細胞層級,傳導組織的自律性反映重複的鈉前電位、鈣驅動去極化與鉀介導復極循環。 收縮性心肌細胞接著經歷快速去極化、鈣支持的延長平台期與復極,並有不應期以降低立即重複收縮風險。 沿傳導路徑內生起搏率會逐步下降(SA 最快,其次 AV node,再來 His-Purkinje),因此嚴重傳導失效可能表現為較慢逸搏節律與灌流受損。
由於電活動異常可能先於嚴重血流動力崩潰,及時 ECG 評估可在有症狀病人中支援早期診斷與治療引導。
12 導程 ECG 透過六個胸前導程(V1-V6)與四肢電極輸入(RA、LA、RL、LL)組合,從多個視角擷取電活動。標準輸出常為 12 導程網格格式,每導程約顯示 2.5 秒。
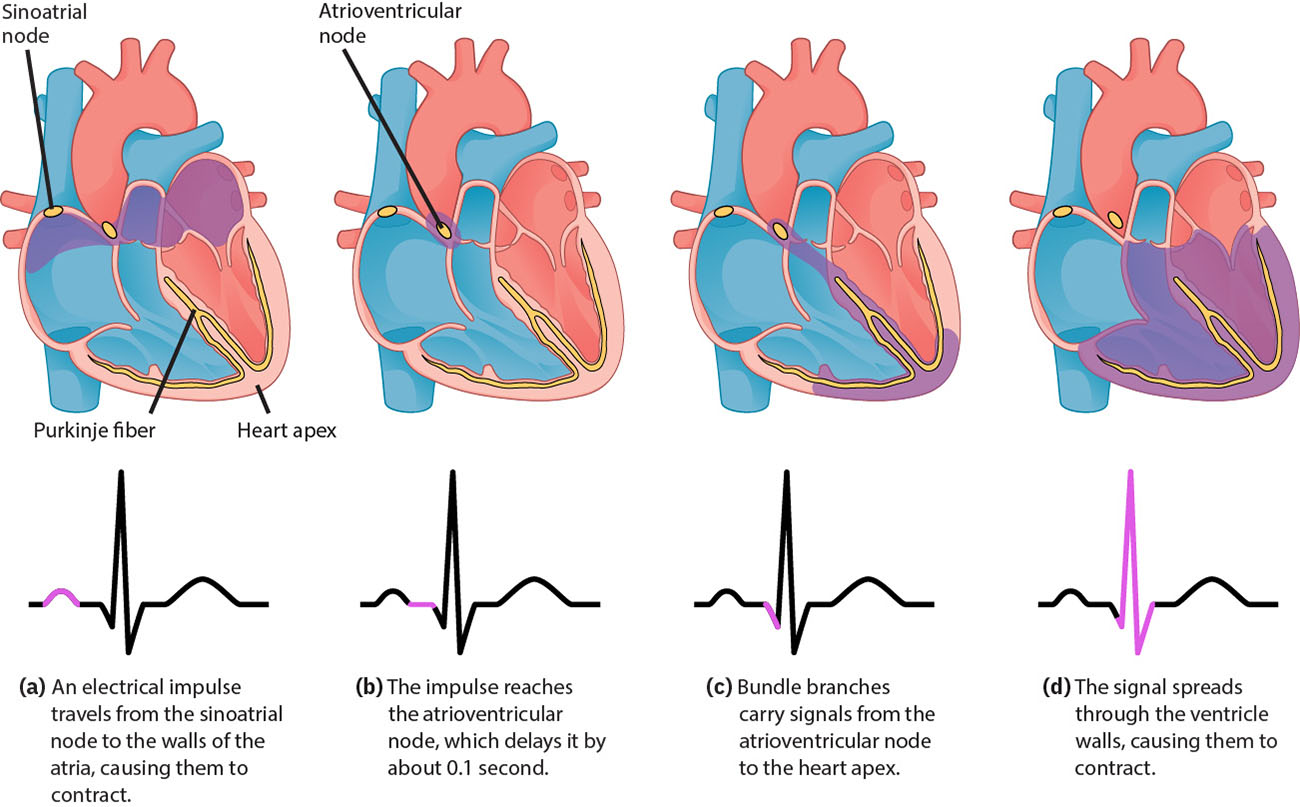 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
分類
- 基線/等電位參考:作為波形向上或向下偏轉的零線脈絡。
- 核心波形成分:P 波、PR 間期/段、QRS 波群、ST 段、T 波、QT 間期。
- 心動週期對應:P 波(心房去極化)、QRS(心室去極化並伴隨心室收縮開始)、T 波(心室復極與舒張期)。
- 節律規則性間期:P-P 與 R-R 間期一致性,用於心房/心室節律檢查。
- 竇性路徑完整性:SA node 啟動與 AV node 傳導延遲,先於 His-Purkinje 心室活化。
- 細胞電生理脈絡:起搏細胞前電位行為與收縮細胞去極化/平台/復極及不應期時序。
- 等電位參考:用於辨識正負偏轉與間期起迄點的基線。
- 監測格式:6 秒節律條用於監測,12 導程 ECG 用於更全面診斷評估,常見於 ED、ICU、遙測與 PACU 流程。
- 12 導程面板結構:肢體導程(I、II、III)、加強肢體導程(aVR、aVL、aVF)與胸前導程(V1-V6)。
- 導程區域對應:下壁(II、III、aVF)、側壁(I、aVL、V5、V6)、中隔(V1、V2)與前壁(V3、V4)。
- 臨床用途廣度:急性症狀檢傷、治療/病況監測與特定篩檢情境(例如心肌病評估)。
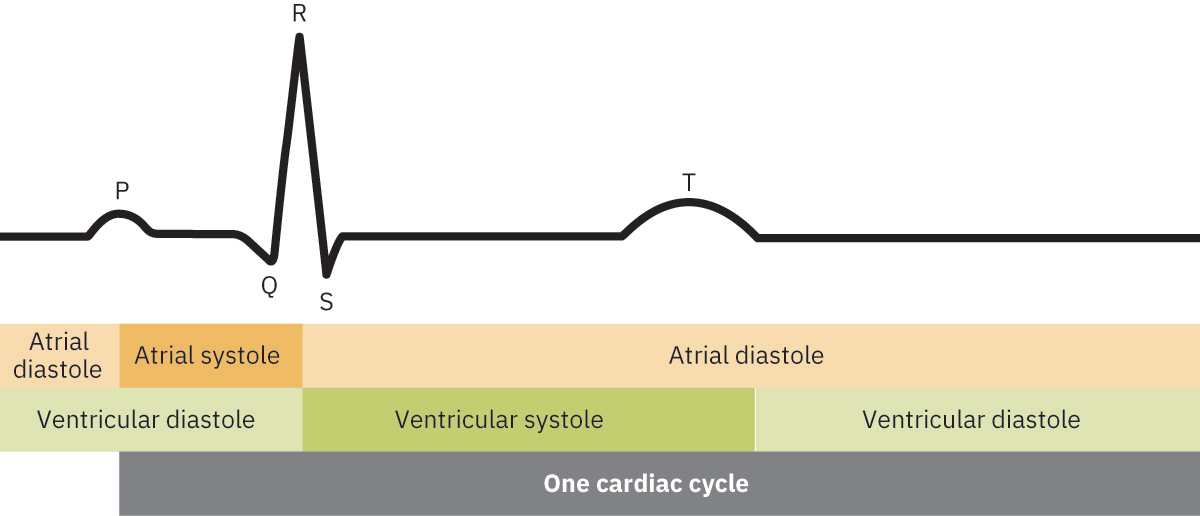 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.1.
波形參考範圍
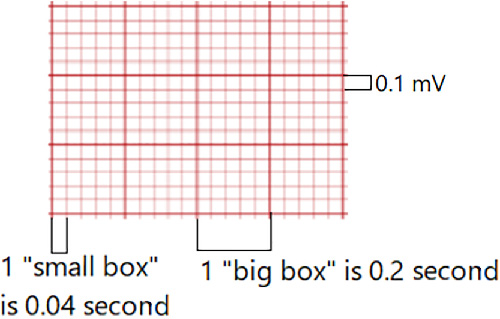 Illustration reference: OpenStax 護理學基礎 Ch.19.3.
Illustration reference: OpenStax 護理學基礎 Ch.19.3.
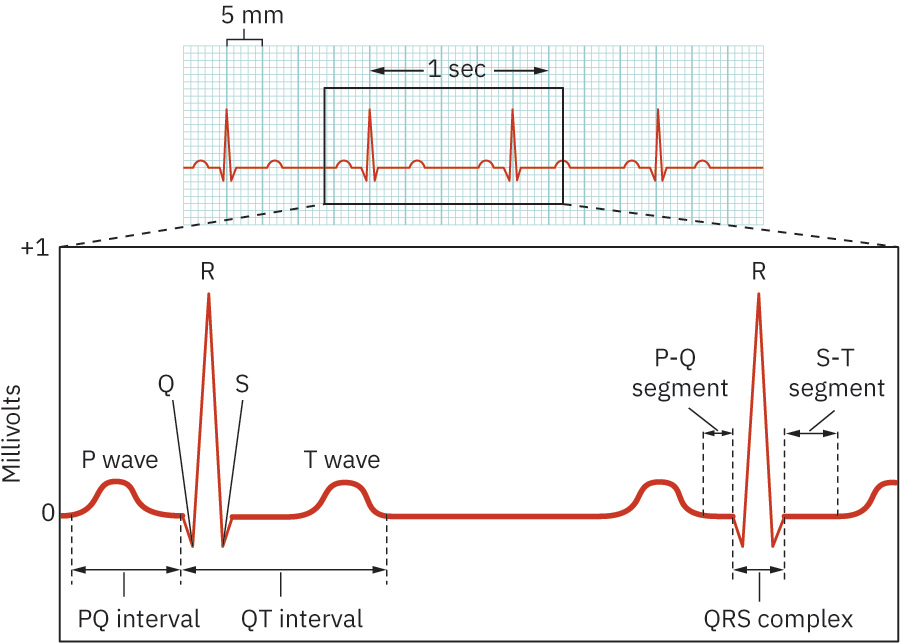 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.3.
- ECG 格線計時:一個小橫格等於
0.04秒;一個大格(五個小格)等於0.20秒。 - 垂直尺度脈絡:垂直偏轉反映圍繞等電位基線的電壓振幅。
- P 波:通常 <0.12 秒且振幅 <2.5 mm;多為圓鈍形,亦可能因導程而呈倒置/雙相變化。
- PR 間期:0.12-0.20 秒;部分成人內外科節律教學參考將正常值界定約 0.16-0.20 秒。超過 0.20 秒提示 AV 傳導延遲/阻滯。
- QRS 波群:0.06-0.12 秒;病理性 Q 波型態(例如持續 >0.04 秒、深度 >1 mm,或 >QRS 振幅 25%)可提示既往梗塞。
- QT 間期:約 0.36-0.44 秒,受心率與性別影響;當存在藥物相關延長風險時,應優先監測 QTc。
- 長 QT 關注閾值:男性 QT 超過約 0.47 秒或女性超過約 0.48 秒,會提高 torsades 與其他惡性心室節律風險。
- T 波:通常直立且圓鈍,振幅常小於 10 mm,且多約為 R 波大小的八分之一到三分之二。
- ST 段:S 波終點(J 點)至 T 波起點之間的等電位區段;抬高/壓低型態可提示急性損傷或缺血。
- 段與間期差異:段是兩波間無波形的空間;間期包含波形本身與連接段。
- 週期時序概念:電事件先於機械收縮;ECG 時序可協助連結電序列與收縮/舒張期。
- 具臨床意義的 ST 位移:連續導程中肢體導程 ST 抬高約 >=1 mm 或胸前導程 >=2 mm 支持急性損傷疑慮;ST 壓低 >1 mm 可提示缺血。
- QTc 極端值:短 QTc(<0.36 秒)可見於特定代謝/電解質狀態;QTc 延長會增加 torsades de pointes 與其他惡性心室節律風險。
其他 ECG 發現
- U 波:T 波後方小偏轉,部分心電圖可見;明顯突出常與低血鉀相關。
- J 波:出現在 QRS-ST 交界的額外偏轉,典型與低體溫相關。
護理評估
NCLEX 重點
題目常測試是否能辨識預期波形結構,以及何時應優先取得 12 導程。
- 評估需要立即取得 ECG 的心臟症狀與急迫性。
- 評估波形品質、導程放置脈絡與雜訊風險。
- 評估 ECG 紙上基本週期成分與時序一致性。
- 可用時使用卡尺精準量測間期;以格線計數節律條仍是最常見床邊方法。
- 評估 P-P 與 R-R 間期型態,以辨識規則性與房室分離線索。
- 將不穩定性心搏過緩連結至可能傳導系統失效,並優先執行氧合、血流動力支持、遙測監測與緊急升級。
- 在兒科與先天性情境中,將持續重度心搏過緩或 AV 分離連結至可能先天性完全性心傳導阻滯,並評估起搏路徑需求。
- 評估節律條發現是否需要擴大為 12 導程評估。
- 記住僅靠 ECG 無法確認幫浦效能;需整合脈搏/灌流所見,且應將無脈電活動視為無輸出急症。
護理措施
- 對急性心臟症狀疑慮病人,取得並優先處理 12 導程 ECG。
- 在高急性度場域支援持續監測,並依政策記錄節律條發現。
- 辨識遙測是連續節律監測工具,可支援快速偵測演變中的心律不整型態。
- 及時傳達新發或令人擔憂的傳導型態改變。
- 將 ECG 發現與生物標記及整體灌流狀態整合判讀。
- 當發現提示心臟不穩定惡化時,協調升級路徑。
延遲診斷風險
急性症狀下未及時完成 ECG 評估,可能延誤危及生命心臟事件的確定性治療。
藥理學
在急性心臟照護中,ECG 趨勢應與心肌生物標記及治療反應一起解讀,以引導給藥時機、升級與再評估。
臨床判斷應用
臨床情境
一位病人出現急性胸悶與盜汗,且床邊監測顯示疑似傳導異常。
- 辨識線索:症狀型態與監測變化提示可能急性心臟事件。
- 分析線索:節律條疑慮需要更全面電活動評估。
- 優先假設:可能正在發生缺血或心律不整過程。
- 產生解決方案:取得 12 導程 ECG、比對所見並準備快速介入。
- 採取行動:緊急執行並向治療團隊溝通 ECG。
- 評估結果:及時診斷可支援更早期的目標化處置。
相關概念
- systematic-ecg-interpretation-and-dysrhythmia-triage - 急性照護中,生物標記趨勢常與 ECG 發現一併解讀。
- arterial-vs-venous-blood-gas-use-in-care - 結合生理資料可細化緊急心肺評估。
- respiratory-failure - 嚴重呼吸失敗時,ECG 監測有助辨識心臟負荷。
- patient-care-coordination-interdisciplinary-referrals-and-case-management - 快速跨專業溝通可改善緊急流程銜接。
- evidence-based-decision-making-in-nursing - 以 ECG 驅動行動可體現資料導向護理判斷。
自我檢核
- ECG 紙格如何支援間期與節律解讀?
- 何時 6 秒節律疑慮應立即觸發 12 導程 ECG?
- 為何急性表現中常將 ECG 與心肌生物標記合併解讀?