谵妄
关键点
- 谵妄是急性、波动性的意识混乱状态,常提示存在严重潜在躯体疾病。
- 谵妄每年影响数百万美国个案,在住院老年人中常见。
- 快速识别并治疗病因对降低发病率与死亡率至关重要。
- 与痴呆相比,谵妄以突发起病和注意/觉察可变性改变为特征。
- 护理优先事项包括安全、再定向支持、家庭参与和并发症预防。
- 在临终场景中谵妄患病率很高,若早期识别可逆因素则可能改善。
- 避免约束和防止过度镇静是关键,因为二者都可恶化谵妄轨迹。
病理生理
谵妄反映由系统性或神经系统紊乱引发的急性脑功能障碍,常见涉及感染、代谢失衡、药物效应、中毒/戒断、低氧或术后应激。
老年人和医学复杂个案为高风险群体,未治疗谵妄可迅速恶化结局。
在住院老年人中,谵妄负担高(包括约三分之一 70 岁及以上住院成人),大型手术后发生率尤高。
由医学病因导致的暂时性精神病可表现为突发意识混乱、定向障碍、激越/对抗和幻觉;在处理可逆病因前,应将此模式视为潜在危及生命的医学预警。
分类
- 时间进程:急性起病,病程波动。
- 亚型模式:高活动型、低活动型或混合型谵妄表现。
- 病因模式:医学性、毒理性、戒断相关或多因素病因。
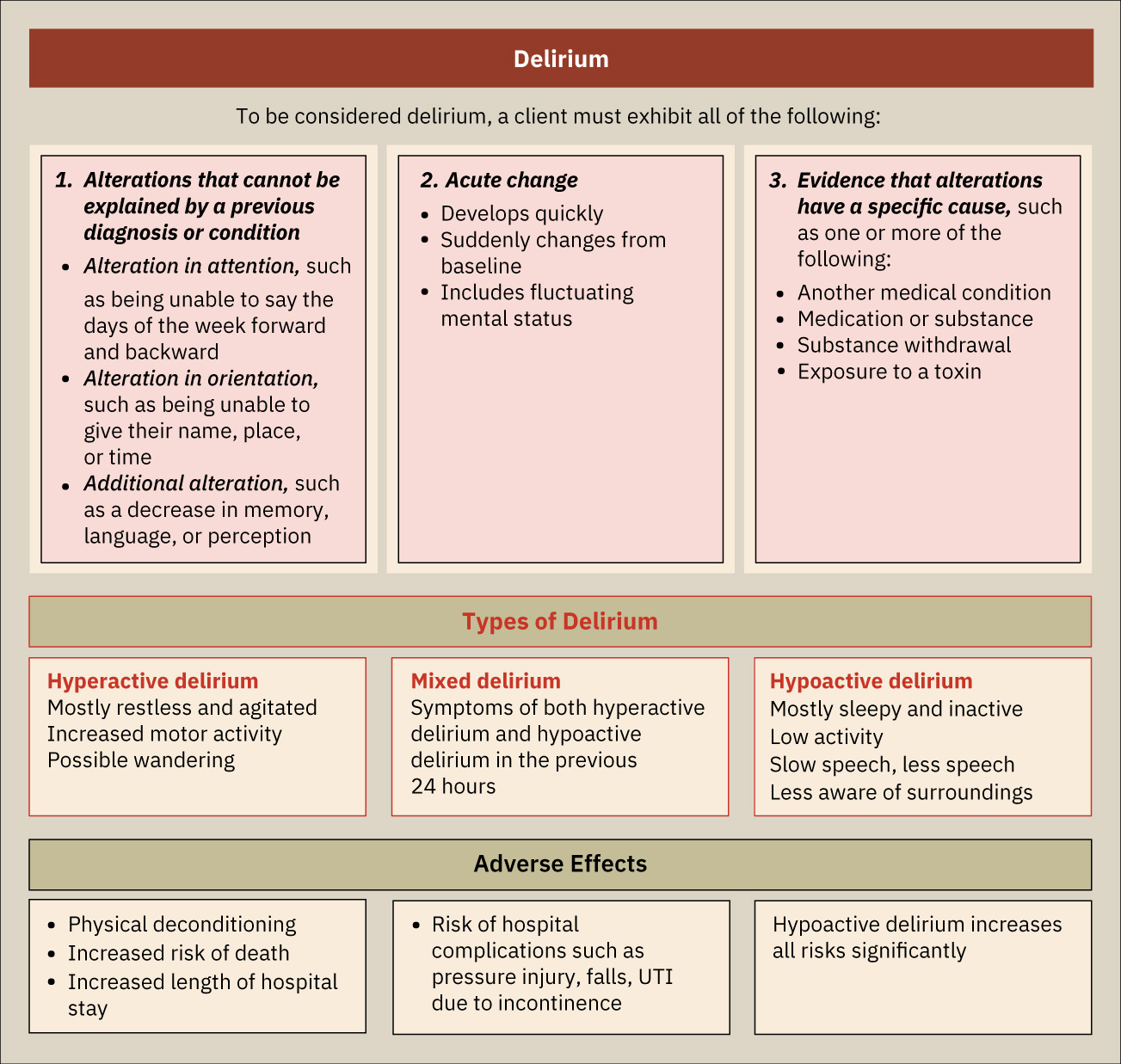 Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.24.4.
Illustration reference: OpenStax Psychiatric-Mental Health Nursing Ch.24.4.
护理评估
NCLEX 重点
老年人新发意识混乱,在排除前均按谵妄处理。
- 评估起病模式、注意力变化、定向力和波动严重度。
- 评估即时医学诱因(感染、低氧、脱水、电解质问题、药物变更)。
- 评估常见诱发簇:脱水/电解质失衡、住院(尤其 ICU 级应激)、中毒/戒断、肾/肝衰竭、代谢危机(如 DKA)、重度疼痛和睡眠剥夺。
- 评估镇静药、阿片类、麻醉药、抗组胺药、抗胆碱药、抗抑郁药、抗精神病药和抗惊厥药相关谵妄风险。
- 在老年人突发意识混乱时,立即评估可能 UTI 及其他隐匿感染;非典型 UTI 线索可包括急性意识混乱、新发失禁和寒战,而非排尿痛。
- 在姑息情境中,评估药物毒性(包括阿片毒性)和器官衰竭导致的代谢不足,这些是常见病因。
- 评估跌倒、误吸、拔管和激越相关损伤等安全风险。
- 评估睡眠障碍、疼痛、感觉缺陷和环境过度刺激。
- 评估家庭对基线认知与急性变化的观察。
- 在可用时使用 CAM(Confusion Assessment Method)进行筛查,对阳性结果升级紧急医学评估。
护理干预
- 对急性精神状态变化及时升级医学评估。
- 在治疗潜在病因同时维持支持性低刺激环境。
- 使用频繁再定向线索、水合/营养支持和睡眠卫生策略。
- 使用视觉定向辅助(如写有日期/时间和团队姓名的白板),并尽可能保持照护人员一致以减少定向障碍。
- 纳入熟悉照护者/家属以减少痛苦并改善配合。
- 当沟通受损时使用非言语疼痛线索评估(如皱眉、保护动作、姿势变化),并及时处理疼痛。
- 按个案偏好移除可避免的家庭或指定代理陪伴障碍。
- 提供定向支持,如可见时钟/日历,并保持眼镜/助听器使用以减少感觉不匹配。
- 在安全前提下鼓励早期活动,预防长期卧床失能。
- 在耐受情况下使用支持性非药物安抚措施(如轻触/按摩、分散注意、放松线索),并结合家庭辅助再定向。
- 尽可能避免约束,采用限制最少的安全方案。
- 密切监测恶化、戒断综合征及并发症风险。
先镇静陷阱
在未进行病因导向评估前先镇静,可能掩盖生理恶化并延误救命治疗。
药理学
药物决策应以病因治疗为核心,仅在安全需要时处理重度激越。方案可包括谨慎滴定的神经阻滞药(如氟哌啶醇或氯丙嗪)及选择性苯二氮䓬使用,同时护理应强调对不良反应的谨慎监测和高频再评估。过度镇静会加重谵妄,应主动避免。
临床判断应用
临床情景
一名住院老年人夜间突发定向障碍、拉扯管路,并在激越与嗜睡间交替。
- 识别线索:突发且波动性认知变化提示谵妄。
- 分析线索:即刻医学病因可能且潜在可逆。
- 优先假设:优先事项是紧急医学检查并预防损伤。
- 提出方案:启动谵妄方案,复核药物并减少环境触发因素。
- 采取行动:实施安全支持并协调快速检查/治疗。
- 评估结果:再评估认知趋势、病因纠正和并发症预防。