酒精使用障碍
关键点
- AUD 是一种慢性脑疾病,表现为尽管出现社会、医学和职业损害,仍无法控制酒精使用。
- 重度饮酒阈值为女性每周至少 8 杯、男性每周 15 杯;暴饮阈值为女性单次至少 4 杯、男性单次至少 5 杯。
- 一标准杯含纯酒精 14 g(0.6 oz)。
- 适量指导为女性每日最多 1 杯、男性每日最多 2 杯。
- 暴饮(女性约 2 小时内 4 杯及以上或男性 5 杯及以上)可将 BAC 提高到 0.08% 或更高,并增加损伤风险。
- 戒断可进展为癫痫发作或震颤谵妄,需快速按方案管理。
- 酒精过量可抑制呼吸和保护性气道反射;紧急体位摆放与气道保护可降低误吸相关死亡风险。
- 双硫仑通过与酒精产生令人不适的乙醛反应来抑制复饮;仅在近期戒酒后开始,并在停药后继续避免饮酒。
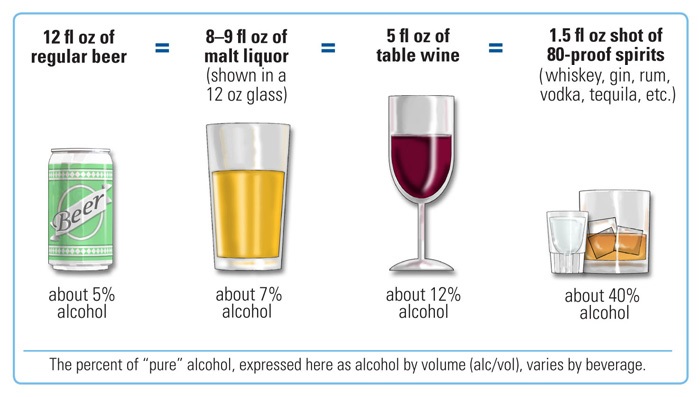 Illustration reference: OpenRN Nursing Health Promotion Ch.6.5.
Illustration reference: OpenRN Nursing Health Promotion Ch.6.5.
病理生理
酒精会扰乱抑制性与兴奋性神经传递并强化奖赏回路。反复暴露导致耐受和依赖,当摄入骤降时出现戒断性高兴奋状态。该生理不稳定性构成震颤、自主神经过度激活、焦虑和重度并发症的基础。
AUD 严重度依据诊断负担和功能影响分为轻、中、重。共病抑郁、创伤和焦虑常使治疗复杂化并增加复发风险。
分类
- 轻度:有害模式早期,症状负担较低。
- 中度:角色功能受损明确,且尽管有后果仍持续使用。
- 重度:依赖负担高,反复戒断并伴重大功能损害。
- 饮酒模式描述:有害饮酒(持续造成损害)、风险饮酒(处于高危情境)、危险饮酒(高度可能造成损害)和醉酒状态(急性精神行为受损)。
- 戒断时间进程线索:轻症常在末次饮酒后 6-24 小时开始,通常 1-2 天内改善;中重症可持续至约 6 天。幻觉常在约 12-24 小时出现,癫痫发作约 6-48 小时,戒断谵妄约 72-96 小时。
- 缓解里程碑:至少 3 个月且不足 12 个月未满足完整活动性标准为早期缓解;至少 12 个月为持续缓解。
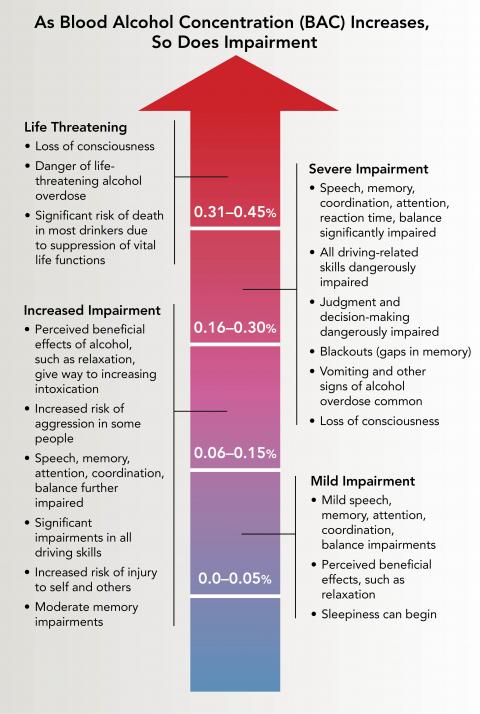 Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.14.2.
Illustration reference: OpenRN Nursing Mental Health and Community Concepts 2e Ch.14.2.
护理评估
NCLEX 重点
随时间追踪戒断轨迹;自主神经体征恶化和意识状态改变提示升级风险。
- 评估使用模式、末次饮酒、既往脱毒史及戒断并发症。
- 获取结构化病史维度:物质使用史、既往戒断治疗、既往治疗参与、心理健康史、社会史及当前医学症状。
- 评估酒精中毒表现,如言语含糊、协调障碍、步态不稳、眼震、注意/记忆受损及可能的木僵/昏迷。
- 评估酒精过量危险信号:无法唤醒、呕吐、癫痫发作、呼吸缓慢或不规则、心率慢、皮肤湿冷、体温低和咽反射缺失。
- 在疑似过量时,将高风险呼吸阈值(每分钟少于 8 次,或呼吸暂停持续 10 秒及以上)视为需立即升级处理线索。
- 评估是否合并摄入阿片类、苯二氮䓬类或其他镇静药,因为中枢抑制叠加会提高致死性并可能改变治疗优先级。
- 使用筛查提示,如单一酒精筛查问题(SASQ):“过去一年中,你有多少次在一天内饮用了 4(女性)或 5(男性)杯及以上?”
- 若 SASQ 回答为 1 次或以上,完成扩展 AUD 评估并通知医师进行诊断随访。
- 视情况使用循证酒精工具(例如 APQ、AUDIT、AUDIT-C、LDQ、SADQ),并用 CIWA-Ar 追踪戒断严重度。
- 在有指征时将 CAGE 作为快速补充工具(Cut down、Annoyed、Guilty、Eye-opener);两个及以上“是”需扩展诊断随访。
- 使用 CIWA-Ar 作为症状触发评估工具;核心维度包括恶心/呕吐、震颤、出汗、焦虑/激越、感觉异常、头痛和定向力。
- 在方案化场景中,识别 CIWA-Ar 分值低于 10 常提示当前无需立即给药,并按机构政策持续复评。
- 评估生命体征、震颤、出汗、激越、定向力和幻觉风险。
- 评估营养状态和缺乏风险(尤其硫胺素缺乏)。
- 评估跌倒风险、癫痫风险、误吸风险和自杀风险。
- 在青少年中,直接评估暴饮危害(学业失败、法律/安全事件、无保护性行为、暴力暴露和自杀风险)。
- 在住院场景中,即使入院原因非精神科,也应对低报饮酒保持高度警惕并筛查戒断体征。
- 在围术期或内外科入院中,若禁酒约达 2 至 4 天后出现震颤、焦虑、心动过速、低热或明显高血压,应怀疑戒断。
- 应用发展情境评估:青少年风险行为模式、妊娠风险咨询需求及老年人药物相互作用风险。
护理干预
- 执行 CIWA-Ar 方案并进行症状触发给药。
- 维持癫痫预防、密切观察和高频复评间隔。
- 当戒断性混乱或激越增加损伤风险时,整合跌倒预防控制(例如床旁警报和监督下活动)。
- 对疑似戒断谵妄(认知波动、重度激越、发热、明显心动过速/高血压或大汗)快速升级处理,因其心肺与液体-电解质并发症风险高。
- 将重度酒精戒断视为需高病情严重度监护的内科急症,因为高热、误吸、心血管不稳和严重液体-电解质紊乱会提高死亡风险。
- 优先处理重度自主神经不稳定(尤其明显高血压),并在启动 CIWA-Ar 导向戒断治疗时及时通知医师。
- 将疑似酒精过量视为急症:启动 EMS/911,且不要让失去意识者独处。
- 进行气道保护以降低误吸风险;如有呕吐风险,使患者保持半坐位或侧卧位。
- 识别即使停止饮酒后 BAC 仍可继续上升,因此即便患者似乎“睡过去了”,仍需观察与序贯复评。
- 按医嘱支持补液、电解质纠正和营养替代。
- 对中重度中毒,预期需进行葡萄糖/电解质监测、低血糖时静脉葡萄糖、硫胺素补充,以及出现气道或生命体征不稳时升级 ICU。
- 对单纯酒精中毒避免依赖活性炭或洗胃,因为乙醇吸收快,获益有限。
- 提供简短动机性咨询并进行持续照护转介规划。
- 对所有患者(包括孕妇)常规询问饮酒,并以非评判方式讨论感知获益/危害以启动行为改变咨询。
- 在临床合适时纳入家庭/支持系统参与。
- 提供互助组织衔接选项(例如患者 AA,家属 Al-Anon/Alateen)以强化长期康复支持。
- 强化 AUD 的早筛早治可改善患者及受影响家庭成员结局。
- 提供家庭中心咨询:青少年暴饮可破坏神经发育并增加损伤、酒精中毒及后续物质滥用进展风险。
- 宣教妊娠期不存在“安全饮酒量”,并在相关时衔接产前风险预防支持。
酒精戒断急症
未治疗戒断可进展为癫痫发作和谵妄性震颤;出现重度自主神经不稳或认知波动时应立即升级处理。
药理学
美国食品药品监督管理局(FDA)批准用于 AUD 治疗的药物包括纳曲酮、阿坎酸和双硫仑。戒断治疗一线为苯二氮䓬类(例如地西泮、劳拉西泮或氯二氮䓬)以预防癫痫发作和震颤谵妄,部分病例可选用抗惊厥药。
启动双硫仑前,患者通常需至少禁酒约 12 小时。由于双硫仑反应在停药后仍可持续,末次服药后仍应继续避免饮酒约 2 周。
意外乙醇来源(例如部分液体制品或康普茶等发酵饮品)可触发双硫仑反应。关键相互作用核查包括甲硝唑、异烟肼、苯妥英和华法林路径。
劳拉西泮常用于 CIWA-Ar 症状触发戒断方案;氯二氮䓬在部分场景仍可使用,但其长半衰期可增加蓄积和过度镇静风险,尤其在复饮或合并中枢抑制剂时。
氟哌啶醇仅可在部分重度激越情境中作为辅助,因为其不处理戒断核心机制且可降低癫痫阈值。
在 ICU 级戒断护理中,右美托咪定可作为交感神经过度激活的辅助,但不能预防戒断性癫痫发作,且需严密监测。
护士常给予硫胺素并监测电解质,以减少神经系统并发症,包括韦尼克脑病进展风险。稳定后,持续用药依从与预防复发宣教仍是核心。
在重度中毒中,治疗常包括 BAC 与合并摄入评估、低血糖时静脉葡萄糖,以及昏迷时静脉硫胺素联合葡萄糖。若重度激越需要化学镇静,苯二氮䓬类应谨慎使用,因为酒精相关呼吸抑制可加重。
临床判断应用
临床情景
一名住院患者在葡萄酒摄入递增后出现焦虑、震颤、出汗、头痛和 CIWA-Ar 分值上升。
- 识别线索:自主神经体征上升、可见震颤和焦虑加重。
- 分析线索:发现符合活动性酒精戒断。
- 优先假设:预防癫痫发作、谵妄和心肺恶化。
- 提出方案:持续症状触发方案、安全预防和补液支持。
- 采取行动:给予医嘱戒断药物并复评 CIWA-Ar 反应。
- 评估结果:确认症状缓解、生命体征稳定及进入降级治疗准备度。