生理适应与过渡
关键要点
- 向子宫外生活过渡需要迅速完成胎儿分流的关闭/逆转并启动有效肺功能。
- 关键循环结构包括静脉导管、卵圆孔和动脉导管。
- 呼吸适应失败会导致新生儿早期窘迫综合征,需及时识别。
- 新生儿过渡遵循可预测的反应期,持续异常需升级处理。
- 典型关闭时间存在差异:卵圆孔在出生后早期数小时内功能性关闭,动脉导管在数小时至数天内功能性收缩(解剖学关闭需数周至数月),静脉导管在出生后早期数日内变窄并在之后解剖学关闭。
- 导管前氧饱和度在出生后前10分钟通常逐步升高(1分钟约 60% 至 65%,10分钟约 85% 至 95%)。
病理生理
出生时,胎盘循环停止,肺扩张使肺血管阻力下降。左心压力升高,胎儿分流功能性关闭,血流转向成熟新生儿循环模式。
首次呼吸可清除肺液、扩张肺泡并支持氧交换。若该序列延迟或受阻,可出现低氧血症、酸中毒和呼吸窘迫。分娩相关儿茶酚胺激增有助于胎儿肺上皮转向液体重吸收,以支持早期空气进入。
出生前,氧和营养经脐静脉由胎盘输入。血液主要经静脉导管绕过胎肝,再通过卵圆孔(右心房至左心房)和动脉导管(肺动脉至主动脉)绕过大部分肺循环。两条脐动脉将去氧血和代谢废物回输胎盘。
脐带夹闭后,全身血管阻力升高,右向左分流迅速下降。随着首次呼吸和肺泡氧合,肺血管阻力下降,左心房充盈增加,压力反转支持卵圆孔在早期数小时内功能性关闭(常约 1 至 2 小时)。静脉导管在脐静脉血流消失后流量下降;其变窄始于出生后前几天,在足月新生儿中常于首周内功能性关闭,随后发生解剖学关闭。随着首次呼吸和肺血管阻力下降,动脉导管流量减少;功能性收缩/关闭发生在数小时至数天,而解剖学关闭延续至数周到数月。
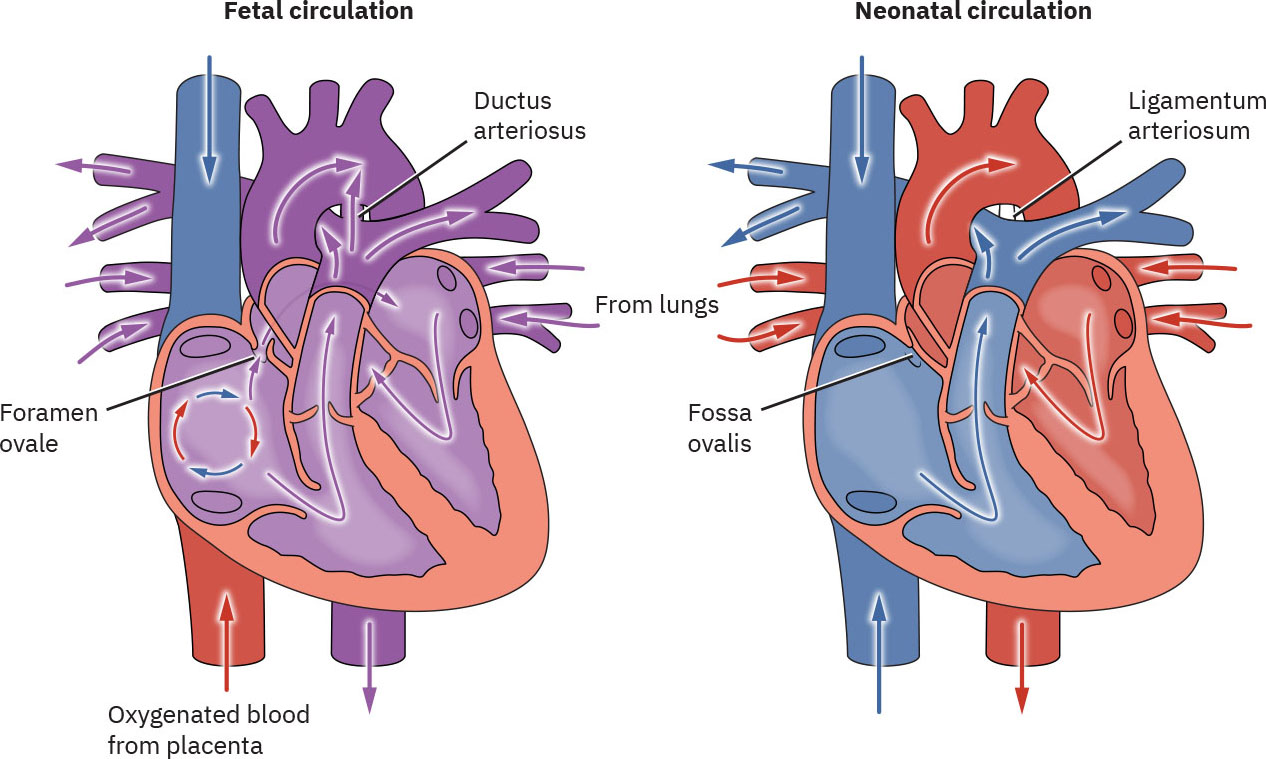 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.2.
过渡后可见预期残迹:卵圆孔关闭后形成卵圆窝,动脉导管转为动脉韧带,静脉导管转为静脉韧带。
分类
- 循环适应:卵圆孔与动脉导管功能性关闭,并伴全身-肺循环压力反转。
- 胎儿循环基线:出生前依赖胎盘氧合、脐静脉输入及分流介导的肝/肺旁路。
- 新生儿血流动力学特征:心室顺应性有限且心肌未成熟,导致应激时提升每搏量能力下降。
- 呼吸适应:气道液体清除、表面活性物质支持的肺泡扩张及有效气体交换。
- 早期呼吸窘迫模式:MAS、TTN、RDS 和 PPHN 是常见即刻过渡期鉴别。
- 行为过渡阶段:第一反应期、反应下降期(约 30 分钟至 2 小时)和第二反应期(约 2 至 8 小时)。
- 异常过渡模式:持续发绀、呼吸窘迫延长、血流动力学不稳定或异常神经行为。
护理评估
NCLEX 重点
重点考查对预期早期过渡发现与需升级处理的持续异常之识别。
- 监测心肺状态,包括呼吸急促、呻吟、三凹征、鼻翼扇动、持续发绀及氧饱和度趋势。
- 评估与持续分流病理相关征象(杂音、心动过速、低氧、灌注改变)。
- 追踪出生后前10分钟导管前氧饱和度的预期进展(1分钟约 60% 至 65%,5分钟约 80% 至 85%,10分钟约 85% 至 95%)。
- 对约6个月内婴儿,应在“心输出量主要依赖心率”的前提下解读灌注变化。
- 将心动过缓视为高风险线索,因为每搏量储备有限可导致心输出量快速下降。
- 在可能休克状态下,不可仅依赖血压判断,因为低血压在新生儿中常属晚期失代偿表现。
- 评估血糖、钙、体温、氧合和酸碱应激因素,因为低血糖、低钙血症、低氧和酸中毒可损害新生儿心肌收缩力。
- 评估最初数小时内的过渡期行为和喂养准备度。
- 在反应下降期,预期表现包括活动减少但灌注保留、对刺激反应降低;若抑制延长则属异常。
- 在第二反应期,预期可见短暂警觉/饥饿线索回归,以及在气道分泌物清除时可能出现短暂黏液性干呕/呛咳。
- 识别风险病史(早产、胎粪暴露、母体疾病/用药、分娩并发症)。
- 疑似 PDA 时,持续机器样杂音合并心动过速和洪脉是升级线索。
- 疑似 PFO 时,应认识到许多新生儿发现是短暂/良性的,但听到杂音时仍需通知医生。
- 将持续过渡期危险信号视为紧急情况:出生后首小时后 SpO2 仍低于 90%、呼吸暂停超过20秒并伴心动过缓、明显苍白、毛细血管再充盈超过3秒,或持续重度呼吸作功。
护理干预
- 通过体位、吸引及按指征升级至正压通气来支持气道/通气。
- 维持体温调节,减少呼吸/循环适应期间代谢需求。
- 在不稳定过渡中,保持连续体温监测并将核心体温维持在正常范围(常约 36.5 C 至 37.4 C)。
- 使用脉搏血氧监测与序贯复评来指导给氧和复苏决策。
- 在临床可行时,支持延迟断脐约 30 至 60 秒,以改善新生儿早期血红蛋白和循环过渡。
- 避免对新生儿进行无监测快速液体负荷,因为低顺应性心室易发生过度扩张和液体超负荷性心衰模式。
- 即使血压看似在年龄范围内,也应对持续心动过速、心动过缓、灌注差或喂养下降进行升级处理。
- 支持代谢稳定(体温、血糖和钙控制),以减少过渡期继发性心肌功能障碍。
- 对持续杂音或灌注不良发现及时报告医生评估。
- 对早产儿或高风险过渡应尽早协调新生儿团队介入。
持续性窘迫
初始过渡期后仍存在发绀、呼吸暂停、重度三凹征或灌注差,需立即进行高级评估。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [vitamin-k] | Phytonadione | 常规预防可降低早期和晚期维生素K缺乏性出血风险。 |
| [oxygen-therapy] | 补充氧情境 | 应依据饱和度目标并避免在过渡支持中不必要的高氧暴露。 |
临床判断应用
临床情景
一名晚期早产儿在出生后首小时出现持续呼吸急促、鼻翼扇动、氧饱和度下降趋势和喂养差。
- 识别线索:持续呼吸作功和亚理想氧合已超出预期过渡波动。
- 分析线索:适应失败,可能进入呼吸窘迫综合征路径。
- 优先假设:首要任务是在识别病因同时支持氧合与通气。
- 生成方案:气道体位、脉搏血氧指导给氧、保温支持及新生儿团队升级。
- 采取行动:执行标准化支持并频繁复评。
- 评价结局:呼吸作功和氧合改善,或婴儿转至更高等级照护。
相关概念
- Apgar 评分 - 出生后即刻快速评估过渡有效性。
- 中性温度环境 - 稳定体温调节可支持心肺适应。
- 先天性心脏缺陷(无发绀与发绀模式) - 出生后循环结构缺陷会改变预期过渡轨迹。
- 急性呼吸窘迫综合征 - 早产儿呼吸过渡失败的重要原因。
- 早产儿 - 与肺液清除延迟相关的常见早期呼吸急促模式。
- 早产儿 - 难治性低氧血症相关的重度适应失败。
自我检测
- 出生后哪些血流动力学变化会促使胎儿分流关闭?
- 哪些发现提示正常过渡,哪些提示进展中的呼吸衰竭?
- 为什么体温调节会直接影响心肺过渡成功?