多模式疼痛管理與 PCA 安全
重點整理
- 多模式疼痛管理將藥物與非藥物介入結合,可獲得更佳結果。
- 鴉片類治療需嚴密監測鎮靜、呼吸抑制、依賴與過量風險。
- 非鴉片類與輔助治療可在降低鴉片負擔的同時擴展控制能力。
- 在正確病人篩選、幫浦程式設定、雙人核對與再評估流程到位時,PCA 才能安全且有效。
病理生理學
疼痛由生物、心理與社會因素共同介導;單一模式治療常留下殘餘痛苦負擔。多模式策略可同時鎖定多重機轉,在提升緩解效果的同時,限制任何單一藥物類別因加量帶來的毒性。
鴉片類可降低疼痛訊號,但也會抑制呼吸驅動與認知。非類固醇抗發炎藥(NSAIDs) 與乙醯胺酚(acetaminophen)鎖定發炎與傷害感受路徑,而輔助藥物可支援神經病理性、痙攣性或局部疼痛狀態。
非藥物介入(運動治療、引導意象、按摩、環境調節、認知策略)可降低中樞放大效應,並改善功能、因應能力與生活品質。
若術後疼痛控制不佳,壓力荷爾蒙訊號(如皮質醇過高)、高血糖傾向、發炎持續與活動減少,會減緩組織癒合與復健進度,同時提高併發症風險。
分類
- 藥物核心:鴉片類、非鴉片類與輔助止痛分層。
- 非藥物核心:身體、心理、情緒與環境介入。
- 嚴重度階梯情境:輕/中/重度疼痛分類可引導分步藥物升級。
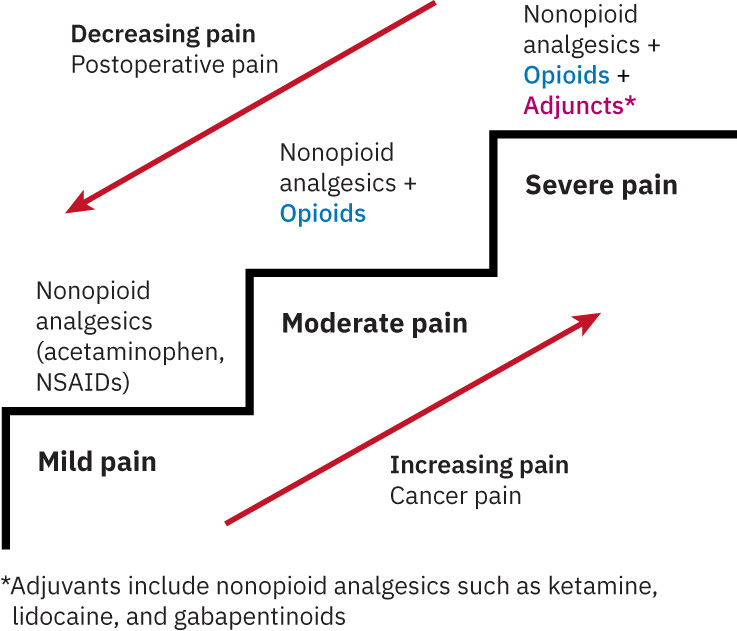 Illustration reference: OpenStax Medical-Surgical Nursing Ch.7.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.7.3.
- PCA 結構:負荷劑量、按需(推注)劑量、基礎輸注率(如使用)、鎖定間隔與 1 小時最大限量。
- 安全領域:候選者篩選、監測、不良反應預防與文件完整性。
- 照護標準領域:入院/急診疼痛篩查、符合年齡與病況的再評估、功能目標追蹤與鴉片風險出院衛教。
護理評估
NCLEX 重點
療效評估應看「功能與安全趨勢」,不應只看鎮痛強度。
- 評估疼痛機轉與嚴重度型態,以選擇藥物類別組合。
- 在住院情境中,確保入院(及適用時急診入科)進行疼痛篩查,並使用與年齡、認知與溝通能力相符的工具再評估。
- 對新發重度疼痛或對現行方案無反應的疼痛,需及時升級;突發劇痛或胸痛/胸悶需依流程立即急症處置。
- 將「慢性疼痛治療中仍持續重度突破痛」視為較高急性度升級線索,可能需要進階住院管理。
- 描述突破痛觸發型態(如活動、壓力/疾病波動、劑末失效或無誘發發作),以判斷僅救援治療是否足夠,或需修訂基礎方案。
- 評估鴉片風險因子:鎮靜易感性、呼吸受損風險、合併鎮靜藥使用。
- 選擇前評估非鴉片風險譜(如高齡、懷孕,以及肝/心血管/腎/腸胃道(GI)共病情境)。
- 評估 PCA 適配性:認知狀態、遵循指示能力與禁忌症譜。
- 依機構政策明確評估 PCA 禁忌症譜(如鴉片過敏、活動性感染疑慮、顱內壓升高、重度腎功能障礙或出血風險情境)。
- 將意識混亂或過度鎮靜視為 PCA 排除線索,因安全 PCA 需病人清醒且能自主按鍵。
- 評估病人對鴉片的誤解(如擔心短期術後使用即成癮)造成的止痛依從性下降。
- 在術後路徑中,強化「急性術後短期鴉片使用」與「物質使用障礙」不同,同時持續執行標準安全監測。
- 對已知 SUD 病史病人,預期耐受可能提高術後鴉片需求,並協作升級個別化劑量。
- 對成人基層照護中的鴉片使用,評估計畫是否與美國疾病管制與預防中心(CDC)處方領域一致:啟動必要性、鴉片選擇/劑量、初始療程與追蹤、風險傷害緩解。
- 在門診鴉片開立或續方前,核對處方藥監測計畫(PDMP)管制藥史;若持續慢性鴉片治療,依政策/指引至少每 3 個月複核 PDMP。
- 評估非藥物治療反應與病人依從障礙。
- 評估所選非藥物方式是「補充治療」(與藥物合併)還是「替代治療」(取代藥物),並核對各路徑安全性與目標適配。
- 評估目前全部天然產品使用(草藥、維生素、補充品、精油)及可能交互作用風險;提醒病人許多補充品未如處方藥般由美國食品藥物管理局(FDA)以同等標準監管安全與有效性。
- 評估電刺激方式(如經皮神經電刺激,TENS)適用性:篩查植入裝置狀態及主要禁忌情境(如妊娠特定限制、活動性出血、癲癇、癌症或 DVT 風險)。
- 評估無語言表達、認知受損、文化性壓抑疼痛表達及語言障礙族群的低治療風險。
- 評估病人對疼痛意義、可接受治療與傳統療法的信念,以預防文化驅動的漏報或拒治。
- 評估恐懼放大模式(如疼痛恐懼、災難化或迴避行為),其可增加主觀疼痛並降低功能。
- 當疼痛與既往傷害或虐待相關時,評估創傷與創傷後壓力症候群(PTSD)背景,因未處理創傷可維持疼痛痛苦循環。
- 評估不良因應(如酒精/物質自我用藥、嚴重活動退縮)與保護性習慣(運動、睡眠規律、壓力調節)。
- 評估習得性疼痛行為(如因短期緩解而長期不動)是否加重長期疼痛與功能惡化。
- 在重症或臨終照護中,評估「維持清醒/意識」是否為優先項,因這會影響對鎮靜性止痛藥的接受度。
- 評估實際可近性障礙(如口譯可用性、藥物費用/給付與追蹤可近性)是否降低疼痛計畫成效。
護理措施
- 落實用藥安全步驟:正確病人/藥物/劑量/途徑/時間,加上給藥後監測。
- 立即於給藥紀錄(MAR/eMAR)記錄已給止痛藥,並及時更新非藥物介入紀錄,以降低重複給藥與交班錯誤風險。
- 對規劃中的復健治療,協調跨專業預給藥時點(常見為 PT/OT 前 30-60 分鐘)以提升參與與安全。
- 在止痛前後完成疼痛再評估,以確認適應症與反應。
- 若有噁心/嘔吐,與開立者協調選擇最有效給藥途徑;當口服吸收/耐受不可靠時避免口服給藥。
- 在準備/給予鴉片時盡量減少干擾,並依政策執行高警示藥物獨立雙人核查流程。
- 發生鴉片廢棄時,依管制藥廢棄政策執行並完成見證文件。
- 可行時將藥物治療與至少一種非藥物方式配對。
- 對急性軟組織損傷,先行 RICE 模式(休息 Rest、冰敷 Ice、加壓 Compression、抬高 Elevation),並在首 24-48 小時後隨目標由控炎轉向癒合與活動恢復而再評估進展。
- 有目的地使用熱療/冷療:僵硬或慢性不適常熱敷約 5-20 分鐘,急性發炎冷敷最長約 20 分鐘;皮膚與冷熱源間應有隔離層,並定期檢查皮膚是否受損。
- 避免刻板假設(如「某文化堅忍就不痛」);應整合自述、行為與臨床發現建立個別化計畫。
- 選擇與病人偏好與目標一致的非藥物方式(如分散注意、放鬆、擺位、皮膚刺激或身心方法),並依舒適目標記錄成效。
- 在住院情境中,對熱/冷療、按摩、針灸/按壓與經皮神經電刺激(TENS)等非藥物方式先確認是否需醫囑。
- 將非藥物試行視為反覆調整且個別化流程:若某方式安全但無效,應更換方法而非完全放棄非藥物照護。
- 對慢性疼痛且有恐懼迴避者,搭配 CBT/正念因應策略與分級暴露/分級活動方法。
- 使用實用運動方案(物理治療、低強度運動或瑜珈式動作/呼吸)改善活動能力、壓力調節與功能。
- 適當時提供特定天然與身心輔助手段(如芳香療法、引導意象、冥想、正念、CBT 或瑜珈/太極式動作),並記錄病人特異性效益與負擔。
- 可用時採用支持性創意/動物輔助分散方式(如藝術、音樂或寵物治療路徑),以改善放鬆並降低疼痛訊號顯著性。
- 對伴隨發炎型態的慢性疼痛(如纖維肌痛情境),在符合營養目標時加強飲食指導:增加蔬菜、全穀與瘦蛋白,減少精製糖與過量紅肉。
- 以文化敏感、語言適配方式進行用藥衛教,必要時結合圖示/示範以符合健康素養。
- 強化「疼痛管理是病人權利」,且早期治療比等到重度升級更安全。
- 在合併 SUD 與疼痛時,以「雙軌目標」規劃:充分止痛,同時以結構化防護處理 SUD 風險。
- 教導病人:迴避疼痛表達與不通報會延誤嚴重病因的診斷/治療;強化及早通報與即時再評估。
- 與病人/家屬共同建立包含功能目標(如呼吸、翻身、下床行走)而非僅分數目標的可衡量疼痛計畫。
- 使用小而可達成的功能目標對抗無望感,並隨時間強化治療有效性的訊號。
- 依嚴重度與給藥途徑採分步方法匹配止痛強度(適當時先非鴉片再升級),優先最低有效劑量與最少侵入途徑。
- 在急性重痛軌跡中,教導預期轉銜步驟(如 IV 鴉片轉口服鴉片,再隨病況改善轉為非鴉片),讓病人可預期「降階」變化。
- 在術後出院規劃中,隨恢復穩定將止痛由 IV 轉為口服;避免出院前臨時追加末次 IV 鴉片,因仍需呼吸監測。
- 彈性應用世界衛生組織(WHO)階梯邏輯:重度急性疼痛可先由高效力階梯起步後再降階;慢性痛常由低階梯逐步升級。
- 在慢性非癌痛中,若有有效替代方案應避免常規「鴉片優先」;僅於風險效益評估與監測計畫後使用鴉片。
- 對鴉片使用障礙(OUD)相關疼痛,先最大化非藥物與非鴉片選項(如運動/物理治療/CBT、NSAIDs、局部藥物及部分輔助藥如 SNRIs/TCAs);若臨床確需鴉片,不應僅因 OUD 病史而拒絕。
- 在 18 歲以下病人中,若有有效替代方案應避免鴉片優先;若確需鴉片,使用最低有效劑量並加強監測。
- 對 PRN 止痛藥,加藥前核對過去 24 小時已給劑量與累積上限。
- 對門診 PRN 範圍處方(如 1-2 錠),指導「先低劑量再再評估」,避免不必要的過度鎮靜或過量。
- 對 SUD 風險病人需鴉片治療時,需共同建立共享目標/已知風險,使用治療協議,低起始慢速滴定並安排密切追蹤再評估。
- 對 PCA,依政策由雙護理師簽核核對推注/基礎/鎖定設定。
- 在兒科,僅當兒童發展/認知可勝任(常見 >6 歲且理解充分)時使用 PCA,並強化「僅病人本人按鍵」。
- 教育病人/家屬:除非明確流程另有規定,否則僅病人本人可啟動 PCA。
- 對高風險族群(如睡眠呼吸中止、肥胖、肝腎功能受損或近期鎮靜/麻醉暴露)加強 PCA 監測。
- 當鴉片治療進行中,保持 naloxone 可即時取得,並將過度鎮靜視為即將發生呼吸抑制的早期警訊。
- 對鴉片初治、近期鴉片加量或合併 benzodiazepine/鎮靜藥暴露者,加強鎮靜/呼吸評估。
- 監測常見鴉片/PCA 不良反應(如便祕、噁心嘔吐、搔癢、尿滯留),並及早處理以維持依從性。
- 及早預判鴉片不良反應處理醫囑(如軟便劑/瀉藥與止吐藥)以降低治療中斷。
- 依途徑與起效時間再評估止痛效果(常見 IV 後約 15-30 分鐘、口服後約 60 分鐘內,依政策);若疼痛仍高於可接受水準,升級藥物與非藥物方案並通知醫療提供者。
- 若突破痛在救援給藥後反覆發生,應升級修訂計畫(如調整基礎方案加上觸發因素導向的非藥物支持),而非反覆僅做救援循環。
- 對椎管內/植入式鴉片給藥(如硬膜外或蛛網膜下腔幫浦),需嚴密監測劑量/裝置併發症;出現戒斷徵象、神經改變或心肺惡化時立即升級。
- 交班時,以雙護理師文件核對「按壓次數與實際給藥次數」及剩餘管制藥液量。
- 當存在鴉片誘發 便祕 風險時,監測腸道功能並啟動預防(補液、早期下床活動、軟便劑/瀉藥計畫)。
- 對複雜疼痛或鴉片風險病例,依政策升級轉介路徑(如疼痛專科或鴉片治療支持)。
- 對創傷相關疼痛負擔,在止痛照護同時協調創傷知情心理健康轉介路徑。
- 在無禁忌時主動啟動鴉片腸道預防策略(補水、適當纖維/飲食、軟便劑/瀉藥計畫、活動)。
- 搭配放鬆、呼吸、CBT 與運動方式,使用環境性非藥物支持(光線/噪音/溫度優化)。
- 可行時整合照護任務以減少睡眠中斷,並在疼痛恢復期保留修復性休息。
- 在處置與日常波動時使用分散策略(音樂、談話、遊戲、引導活動);兒科病人常對年齡適配分散方式反應良好。
- 在治療性觸碰前篩查禁忌(如活動性皮疹/感染、部分心血管高風險狀態、妊娠特定注意事項),並個別化壓力與強度。
- 僅在風險篩查可接受時使用按摩/徒手手法;對抗凝病人及骨折、血栓風險、開放傷口/感染或骨質脆弱情境應避免或升級複核。
- 對針灸路徑,轉介前確認由受訓專業人員執行並完成禁忌篩查(如心律調節器情境、抗凝風險與妊娠相關限制)。
- 說明不同補充療法證據強度有差異(如部分運動/行為方式證據較強,磁療證據較有限),並使期待與已紀錄結果一致。
- 在有助益時組合相容非藥物方法(如環境調整加運動加放鬆),並再評估哪種組合對個別病人反應最佳。
- 使用 TENS 時依流程將電極置於目標神經路徑附近;若症狀惡化或出現禁忌疑慮,應停止並升級。
- 可用時考慮將生理回饋用於慢性疼痛,強調反覆訓練與就診間自我調節技能轉移。
- 對非英語病人使用專業口譯路徑;辨識障礙時,將用藥計畫調整為可負擔與可近性可行方案。
- 提供鴉片使用、儲存、處置,以及可能加重疼痛或降低計畫效果之家中因素的出院安全衛教。
- 於首劑諮詢與出院時納入安全儲藥教學(放置於兒童與訪客無法觸及/上鎖處)。
- 在臨終 舒適導向照護 中,給藥決策應優先符合照護目標的症狀緩解,而非僅依賴常規數值門檻拒絕用藥。
- 在文化或靈性敏感的臨終情境中,共同設計兼顧症狀緩解與意識維持目標的方案(如滴定策略加非藥物支持)。
- 在臨終照護中應用「雙重效應原則」:當意圖是緩解痛苦時,即便可能出現非意圖性鎮靜,按比例使用鴉片在倫理上仍可支持。
- 慢性疼痛追蹤中,鼓勵使用疼痛日誌記錄誘因、介入與功能反應,以引導與照護團隊共同修訂計畫。
- 在兒科止痛中,維持按體重給藥,並於給藥前核對安全上限:
acetaminophen 10-15 mg/kg/dose q4-6h PRN,最大4 doses/day與80 mg/kg/day。ibuprofen 4-10 mg/kg/dose q6-8h PRN,最大400 mg/dose與40 mg/kg/day,上限1200 mg/day。
- 12 歲以下兒童,以及患有水痘或類流感疾病的兒童/青少年,應避免使用 aspirin,以防 Reye 症候群風險。
- 對重度兒科疼痛,優先 morphine 或 hydromorphone,而非 codeine/tramadol(fentanyl 需更高度謹慎),因代謝差異與呼吸風險顧慮。
鴉片與 PCA 傷害風險
過度鎮靜通常先於呼吸抑制;早期辨識與 naloxone 就緒至關重要。
藥理學
可行時採用「節省鴉片」策略,尤其在慢性疼痛與高風險族群。監測類別特異不良反應:非類固醇抗發炎藥(NSAIDs) 的腸胃道(GI)出血/腎臟/心血管風險(如 ketorolac 等需短療程謹慎)、過量 acetaminophen 或合併大量飲酒導致肝風險,以及鴉片或鎮靜藥合併導致中樞神經系統(CNS)抑制。區分耐受(反應下降需更高劑量)、生理依賴(突然停藥出現戒斷)與成癮(即使有害仍強迫性使用),並持續執行嚴格安全監測。對輔助藥物(如三環類、gabapentinoids、皮質類固醇、肌肉鬆弛劑、局部麻醉藥),應納入藥物特異的精神/鎮靜/代謝監測與停藥遞減計畫(若存在停藥風險)。
臨床判斷應用
臨床情境
一位術後使用 PCA 的病人回報突破痛持續且嗜睡加劇。
- 辨識線索:控制不足且伴隨鎮靜警訊。
- 分析線索:目前 PCA 或輔助方案在療效與安全間可能失衡。
- 優先假設:立即優先項是在維持止痛同時確保呼吸安全。
- 產生解決方案:再評估 PCA 設定、複核合併鎮靜藥、增加非鴉片/非藥物支持。
- 採取行動:升級通知醫療提供者、加強監測並實施修訂後多模式方案。
- 評估結果:在疼痛-功能平衡改善的同時,清醒度更安全。
相關概念
- 完整疼痛評估與記錄 - 提供安全滴定所需的基線與再評估資料。
- 疼痛路徑、閘門控制與分類 - 多模式策略的機轉依據。
- 疼痛的生理、行為與情緒反應 - 解讀治療反應訊號與痛苦線索。
- 給藥安全措施 - 用藥流程防護與錯誤預防。
- 高齡者疼痛 - 風險效益平衡改變的人群情境。
自我檢核
- 哪些發現提示「鴉片毒性」而非「單純疼痛未控制」?
- 護理師於每次交班必須核對哪三項 PCA 程式化要素?
- 為何多模式治療通常優於單一藥物持續加量?