全面性疼痛評估與紀錄
重點整理
- 0-10 疼痛分數是有用的篩檢問題,但不是完整疼痛評估。
- 疼痛常被視為常規生命徵象領域,需跨照護轉銜與介入反覆評估。
- 有效疼痛照護始於多面向基線評估,而非僅分數篩檢。
- 主觀資料收集可用 PQRSTU 與以病人為中心的追問進行結構化。
- 當自我回報受限時,客觀資料(生命徵象、行為、理學發現)至關重要。
- 紀錄與定時再評估決定介入是否達到舒適-功能目標。
- 病人應持續主動參與,包含選擇現實可行的舒適-功能目標與評估反應。
病理生理學
疼痛具主觀性,且在發展階段、認知、文化與疾病情境間表達差異大。由於表達可能被壓抑、誇大或非語言化,護理評估必須整合病人回報與可觀察的生理及行為線索。
評估不足會導致誤分類與無效治療;完整基線資料則可支持目標化介入選擇與更安全升級。再評估可透過證實反應或治療失敗來閉合臨床循環。
分類
- 主觀資料流:PQRSTU、OLDCARTES 或 COLDSPA,搭配描述詞、疼痛病史與舒適-功能目標。
- 客觀資料流:理學發現、生命徵象趨勢、行為/姿勢/臉部線索。
- 量表選擇資料流:依年齡與溝通特徵選擇 Numeric scale、Wong-Baker FACES、McCaffrey Initial Pain Assessment Tool、FLACC、COMFORT Behavioral Scale、PAINAD、Behavioral Pain Scale (BPS) 或 CPOT。
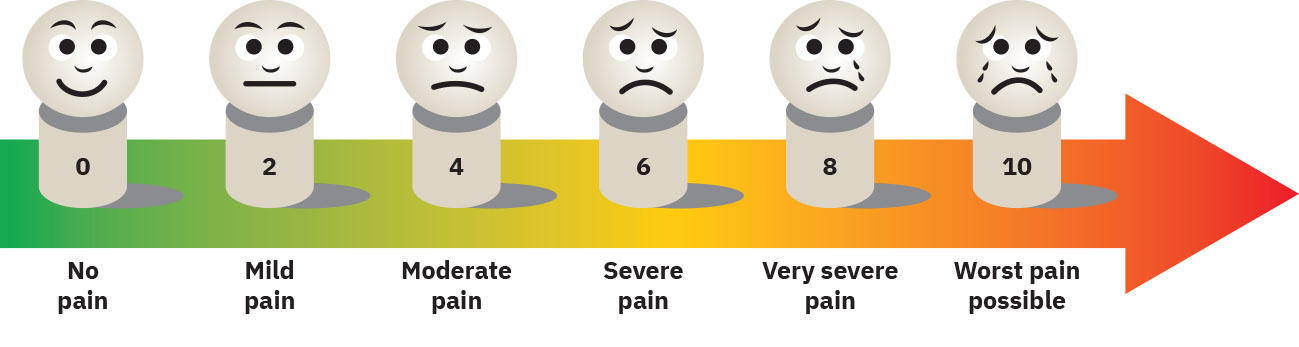 Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2. - 紀錄資料流:基線、介入、追蹤與相對目標的結果比較。
護理評估
NCLEX 重點
選擇病人能理解的評估工具;工具不匹配會產生誤導性的嚴重度評分。
 Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
- 使用 PQRSTU 取得一致主觀基線:provocation/palliation、quality、region、severity、timing/treatment、understanding。
- 在術後路徑中,於 PACU 抵達後立即開始疼痛評估,並將早期趨勢錨定於此轉銜時點基線。
- 在基線照護期間、處置前後,以及病人回報疼痛時執行常規疼痛檢查。
- 當更符合場域流程時,可使用替代結構化架構(OLDCARTES 或 COLDSPA),同時維持等同資料深度。
- 可行時使用部位標示/身體圖,並釐清疼痛是局部、放射或牽涉痛。
- 及早判定持續型態(急性、慢性/持續性或突破性發作),因其會改變緊急度、預期生理反應與治療規劃。
- 將發展程度與實際年齡分開評估,因溝通能力與疼痛表達可能不與年齡完全一致。
- 評估心理社會修飾因子:情緒症狀、創傷/PTSD 病史、人際支持品質與感知社會排斥。
- 評估文化、社經限制與可近障礙(例如治療成本、保險、工作安全疑慮),因其可能抑制回報或延遲就醫。
- 以個別化探詢處理文化,而非假設;以刻板印象為基礎的疼痛期待會導致治療不足。
- 在不刻板化的前提下評估出生指定性別與性別脈絡,並於存在時記錄公平治療障礙。
- 依年齡、認知、語言與溝通能力選擇疼痛量表。
- 將病人疼痛自述視為有效主觀資料;避免僅憑外觀由護理端下修評分。
- 評分前確認病人理解所選量表;若無法理解數字評分(例如語言、識讀、認知、鎮靜),改用視覺或替代結構化工具。
- 對急性術後恢復期的語言障礙,使用視覺量表(例如 FACES)並配合專業醫療口譯確認分數意義,以降低誤分類風險。
- 對 Wong-Baker FACES,使用年齡適配說明(常見用於 3 歲以上,及偏好視覺量表的成人),並指導病人選擇符合其疼痛的臉譜;不要僅憑外觀代選。
- 當僅嚴重度不足時,可使用更完整初始工具(例如 McCaffrey)來補足更廣泛的影響/成因/效應映射。
- 對嬰幼兒或其他無法提供可靠口語自述者,使用 FLACC(Face, Legs, Activity, Cry, Consolability)。
- 在新生兒評估中,早產與足月嬰兒使用 NIPS;約 2 個月起嬰兒與其他非語言兒童使用 FLACC。
- 在機械通氣兒科病人中,當疼痛/鎮靜需以行為評估時使用 COMFORT Behavioral Scale。
- 在進階失智且自述不可靠時使用 PAINAD(0-10),追蹤呼吸、發聲、面部表情、肢體語言與可安撫性。
- 在無法自述的非語言/插管重症成人中使用 CPOT,評分面部表情、身體動作、肌肉張力與呼吸器順應/發聲模式。
- 在急性疼痛中,記錄發聲型態(例如哭泣、尖叫、呻吟、喘鳴或哼聲)及其時序與介入反應。
- 在嬰兒與年幼兒童中,當語言描述受限時,將哭泣與相關發聲線索視為主要疼痛表達資料。
- 在較年長兒童中,將年齡適配自述工具(例如 Wong-Baker FACES)與觀察到的發聲線索(如哭泣或喊叫)配對使用。
- 對幼兒與多數學齡前兒童,當語言精準度有限時,使用娃娃/身體圖支持疼痛部位溝通。
- 對將疼痛視為懲罰的學齡前兒童,使用修正性安撫與發展適配的簡單說明,以降低痛苦並改善回報準確性。
- 對青少年,當同儕/照顧者在場可能壓抑疼痛揭露時,安排脫離同儕/照顧者的私密評估時間。
- 在失能兒童中,追蹤情緒、活動、眼神接觸/注意力與指向身體部位的行為變化,作為潛在疼痛指標。
- 在嬰兒中,不要假設所有哭鬧皆為疼痛;先以安撫措施(例如包裹、餵食、搖抱)後再評估,若持續哭鬧則升級疼痛評估。
- 對 NIPS,可將分數區間作為快速嚴重度支持(
0-1無痛、2輕度、3-4中度、5-7重度),但仍需整合完整臨床情境。 - 將非典型牽涉模式(例如合併自主神經症狀的下顎/手臂/肩部疼痛)視為高優先升級線索。
- 評估客觀線索,包含生命徵象、保護姿勢、痛苦表情、活動受限與理學異常。
- 納入皮膚/肌肉/關節檢視:腫脹、撕裂傷、變色、壓痛、溫度變化、步態改變、活動範圍受限與肌力下降,作為定位/加劇線索。
- 在自述受限個案中,使用自主神經趨勢變化(交感壓力 vs 副交感回穩)作為疼痛惡化或治療反應指標之一。
- 在非語言或鎮靜個案中,評估疼痛相關生理壓力時納入呼吸窘迫線索(例如鼻翼煽動、呼吸聲大、輔助呼吸肌使用)。
- 在認知受損高齡者中,納入照顧者回報的疼痛觀察與溝通型態作為評估資料。
- 可行情況下,將行為檢視結構化為五個領域:面部表情、發聲、動作、情緒反應(含平板情感)與互動型態改變。
- 辨識行為表現可能差異很大(安靜退縮 vs 憤怒激躁),且可能與數字自述不一致,尤其在慢性疼痛。
- 評估功能影響(睡眠、ADLs、活動、工作、社交參與),並依病人優先事項設定舒適-功能目標(例如重返工作功能,或重病情境下家庭用餐舒適)。
- 釐清舒適-功能目標為病人在維持日常功能下可接受的疼痛耐受;目標門檻因人而異,應作為計畫評估依據。
- 在給予止痛或肌骨藥物前,確認基線過敏史與既往藥物不良反應。
- 評估期待/解讀型態(例如預期劇烈疼痛、安慰劑反應樂觀或災難化解讀),因其會改變主觀嚴重度與反應。
- 評估疼痛經驗史與習得疼痛行為(例如家庭示範的災難化、迴避或延遲回報),因這些模式可持續並扭曲目前評估。
- 評估迴避行為(不揭露疼痛、退出活動、延遲評估),以免掩蓋惡化或提高風險。
- 針對痛點區域執行聚焦檢查:壓痛、腫脹、變色、溫度變化、保護姿勢與活動受限;並整合相關線索如盜汗、噁心、嘔吐或食慾下降。
- 在手術病人中,納入切口/術區發炎或腫脹檢查,並辨識會加劇或緩解疼痛的動作/姿勢觸發因子。
- 將姿勢/步態/ROM 發現與病人基線及年齡脈絡預期比較,因異常理學發現可能存在於有痛或無痛狀態。
- 避免單一線索結論;在將異常歸因於疼痛前,先以姿勢、臉部表情、生命徵象、理學發現與回報病史交叉驗證。
- 使用開放式問題,並以後續追問驗證不一致回應(例如數字分數高但描述為目前靜息可耐受)。
- 評估期待框架(例如「什麼都沒用」vs 對計畫有信心),因期待會放大或降低感知疼痛負擔。
- 篩檢災難化、痛苦與退縮行為,因其會加重失能與遵從性問題。
- 對合併憂鬱或嚴重無望感的慢性失能性疼痛,完成自殺安全篩檢並依流程升級。
- 解讀線索時納入社會脈絡,因病人可能在臨床人員、同事或特定家屬面前隱藏面部或行為疼痛徵象。
- 對在疼痛部位接觸時退縮的兒童,避免強力觸診;可使用視覺線索、病人/照顧者描述與輔助診斷,並在需要誘發評估前先規劃止痛。
護理措施
- 在適當情況下,以引號記錄病人原話疼痛描述,標明回報來源(病人 vs 照顧者),並清楚標示使用量表與情境。
- 記錄病人定義的舒適-功能目標,因其是治療計畫評估與修訂的基線。
- 記錄可佐證或脈絡化回報的客觀發現。
- 記錄與疼痛發現及計畫更新相關的團隊溝通/交班。
- 記錄每項藥物與非藥物介入,包含時間與理由。
- 執行並記錄及時再評估,以判定是否達到舒適-功能目標。
- 對止痛藥依給藥途徑進行時序再評估(常見約 IV 後 15-30 分鐘、口服後約 60 分鐘內),並記錄反應與下一步計畫。
- 若目前疼痛高於已記錄舒適-功能目標,應介入並在 1 小時內完成追蹤再評估,並記錄反應與下一步計畫。
紀錄安全風險
疼痛紀錄延遲或不完整,可能造成重複給藥、治療不足與不安全交班。
藥理學
再評估時機應反映給藥途徑與預期起效(例如 IV vs 口服)。藥效紀錄應包含療效與不良反應監測,而非僅疼痛分數。
臨床判斷應用
臨床情境
一位病人在介入後仍回報 8/10 疼痛,但看起來較平靜且活動度改善。
- 辨識線索:高分持續但功能部分改善。
- 分析線索:雖有部分反應,疼痛負擔仍高於目標。
- 優先假設:目前方案不足以達到目標功能。
- 產生解決方案:重新評估成因/類型,優化多模式計畫,並視需要升級。
- 採取行動:更新照護計畫並清楚紀錄所有資料流。
- 評估結果:趨勢朝向病人定義的舒適-功能目標。
相關概念
- 疼痛路徑、閘門控制與分類 - 提供評估邏輯的機轉與分類基礎。
- 疼痛的生理、行為與情感反應 - 支持客觀與情感線索解讀。
- 疼痛管理 - 將評估結果轉化為治療策略。
- 護理評估與照護計畫 - 與再評估驅動照護的一般流程對齊。
- 健康識能評估與白話衛教 - 改善量表理解與共享目標。
自我檢核
- 為何僅靠數字量表在複雜疼痛表現中可能不安全?
- 疼痛介入後必須記錄哪些要素?
- 舒適-功能目標如何提升個別化疼痛管理?