支气管卫生技术 (Bronchial Hygiene Techniques)
关键要点
- 支气管卫生(气道清除治疗)有助于分泌物动员和气道通畅。
- 技术选择应与分泌物负担、疾病模式和患者耐受性相匹配。
- 常见方案包括 CPT/PDPV、PEP/OPEP 装置、HFCWO 背心治疗、咳嗽技术和机械吸气-呼气辅助。
- 在治疗中安排定时咳嗽/排痰可提高分泌物清除效果。
- 在支气管扩张中,支气管壁损伤和扩张会促进分泌物潴留、反复感染和进行性气道损伤。
病理生理学
黏液过多和纤毛黏液清除受损会增加气道阻力并促进气体交换失败。分泌物潴留还会通过阻塞气流和降低有效通气,为肺不张与感染进展创造条件。
在支气管扩张中,受损且异常扩张的支气管会降低分泌物清除效率,因此黏液潴留会驱动“反复感染-炎症-气道损伤”循环。
支气管卫生干预通过机械能、呼气阻力、振荡或引导呼吸,使黏液从气道壁脱离并向中央气道移动,以便排痰或吸引清除。这可降低梗阻负担并改善通气-灌注效率。
分类
- 手法/机械动员: 体位引流、叩击与振动(PDPV/CPT)。
- 呼气阻力方法: PEP/OPEP 装置,如 flutter、Acapella、Aerobika。
- 振荡系统: HFCWO 背心治疗(约 5-25 Hz),并周期性暂停咳嗽排痰。
- 辅助咳嗽方法: Huff cough/FET、主动呼吸循环、自主引流、quad cough 和 MIE 治疗。
- 压力脉冲辅助: 间歇或连续压力脉冲方法(例如 IPV 或 CPEP/CHFO 模式),在特定 RT 流程中用于分泌物动员。
护理评估
NCLEX 重点
常见优先问题是:哪种气道清除方法最适合分泌物潴留程度和患者能力。
- 在选择干预前评估分泌物量、黏稠度和咳嗽有效性。
- 在制定体位引流计划前听诊定位分泌物潴留的肺段。
- 治疗期间监测耐受性,包括疲劳、去饱和和血流动力学不稳定。
- 在治疗周期后复评呼吸音和咳出分泌物量。
护理干预
- 体位引流时将目标肺段置于高于 carina 的位置,并在耐受下保持约 3-15 分钟。
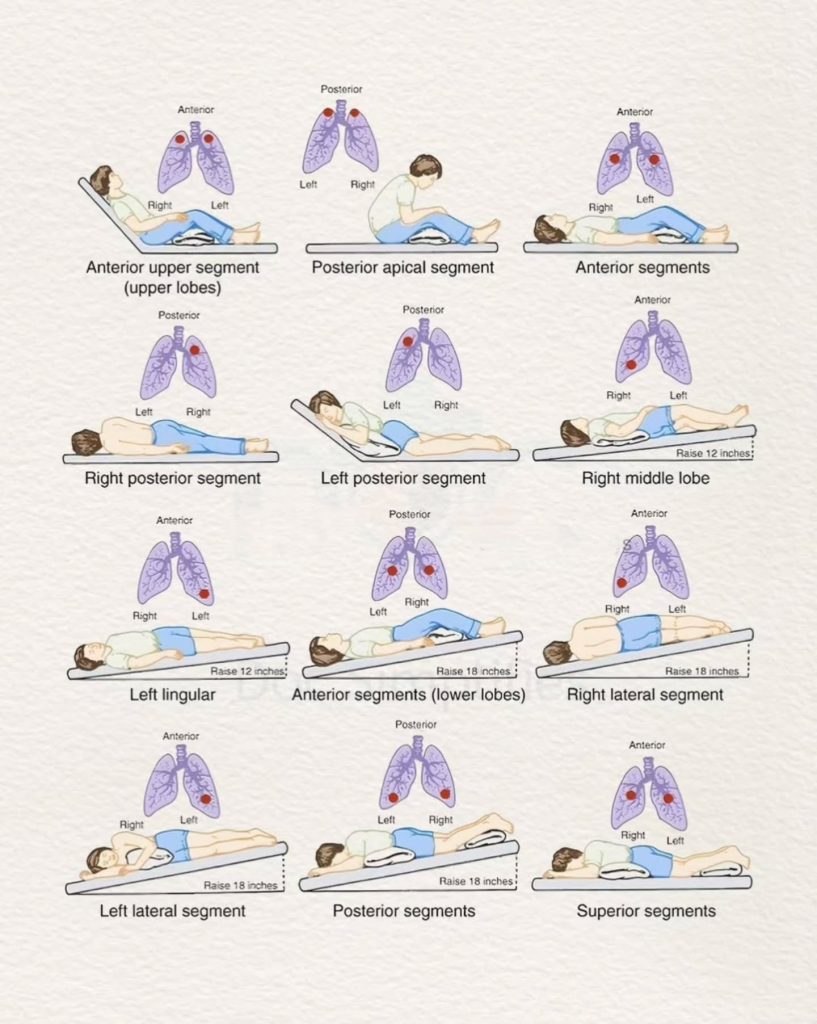 Illustration reference: OpenRN Respiratory Therapy Ch.2.2.
Illustration reference: OpenRN Respiratory Therapy Ch.2.2.
- 在呼气相配合叩击和振动时机以促进分泌物动员。
- 指导 OPEP 技术:直立体位、深吸气、经装置控制呼气,然后咳嗽。
- HFCWO 过程中,在 20-30 分钟疗程内大约每 5 分钟暂停一次进行排痰。
- 教授 huff cough/FET 和深呼吸循环(通常每小时重复约十次)以降低肺不张风险。
- 在有医嘱时,指导主动呼吸循环序列(呼吸控制、胸廓扩张、FET/huff),以结构化分泌物动员。
- 对自主引流训练,强化膈肌呼吸控制,并延迟咳嗽直至分泌物动员至较大气道。
- 当需要持续肺扩张支持时,在转运或出院后强化继续执行既定激励性肺量计和气道清除训练。
- 增加床旁支持措施,包括抬高床头、频繁活动和在无禁忌时保证足够液体摄入。
- 当通过增加口服液体稀释分泌物时,追踪出入量趋势,并监测老年或心肺疾病患者液体过负荷风险。
不匹配与疲劳风险
技术选择不当或耐受性差会加重呼吸困难并降低清除效果。
药物治疗
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [bronchodilators] | 吸入支气管扩张剂情境 | 在清除治疗前可改善气流并增强分泌物动员。 |
| [mucolytics] | 稀释分泌物治疗情境 | 当黏稠度限制排痰时,可支持黏液动员。 |
临床判断应用
临床情景
一名支气管扩张患者痰液黏稠、呼吸音粗糙,且在常规护理下自发咳嗽清除无效。
- 识别线索: 持续分泌物潴留及自发清除能力下降。
- 分析线索: 现有气道清除方案对当前分泌物负担不足。
- 确定优先假设: 立即优先选择更有效的动员策略并配合引导性咳嗽支持。
- 提出解决方案: 联合分段体位引流、振荡装置治疗和指导性哈夫咳嗽(huff cough)循环。
- 采取行动: 实施气道清除组合干预并监测耐受性/清除量。
- 评估结局: 痰液清除增加、呼吸音改善、呼吸做功下降。
相关概念
- 气道吸引 - 当动员后的分泌物无法有效咳出时可能需要吸引。
- 气管造口与造口护理 - 气道清除策略是气管造口分泌物管理核心。
- 无创正压通气 - 可与分泌物清除治疗协同安排通气支持。
- 呼吸衰竭 - 分泌物潴留可诱发失代偿。
- 呼吸机相关事件 - 分泌物管理是机械通气并发症预防策略的一部分。
自我检测
- 在咳嗽无力和咳嗽有力患者之间,技术选择应如何变化?
- 为什么在较长振荡治疗过程中要设置定时咳嗽暂停?
- 哪些发现提示支气管卫生技术正在改善气道通畅?