胃食管反流病(GERD)
关键要点
- GERD 是胃内容物向食管的慢性反流。
- 该病在成人中常见,疾病负担可由仅有症状的反流进展为黏膜损伤。
- 核心风险因素包括下食管括约肌功能障碍、食管裂孔疝、胃排空延迟、肥胖、烟酒使用、妊娠及部分药物。
- 护理优先项为症状控制、风险因素调整及预防食管糜烂性或癌前并发症。
病理生理学
当正常抗反流屏障减弱,反流的胃内容物反复接触食管黏膜时会发生 GERD。下食管括约肌张力异常、压力相关解剖改变(如食管裂孔疝)、胃排空延迟和食管清除机制受损,均会增加反流暴露。
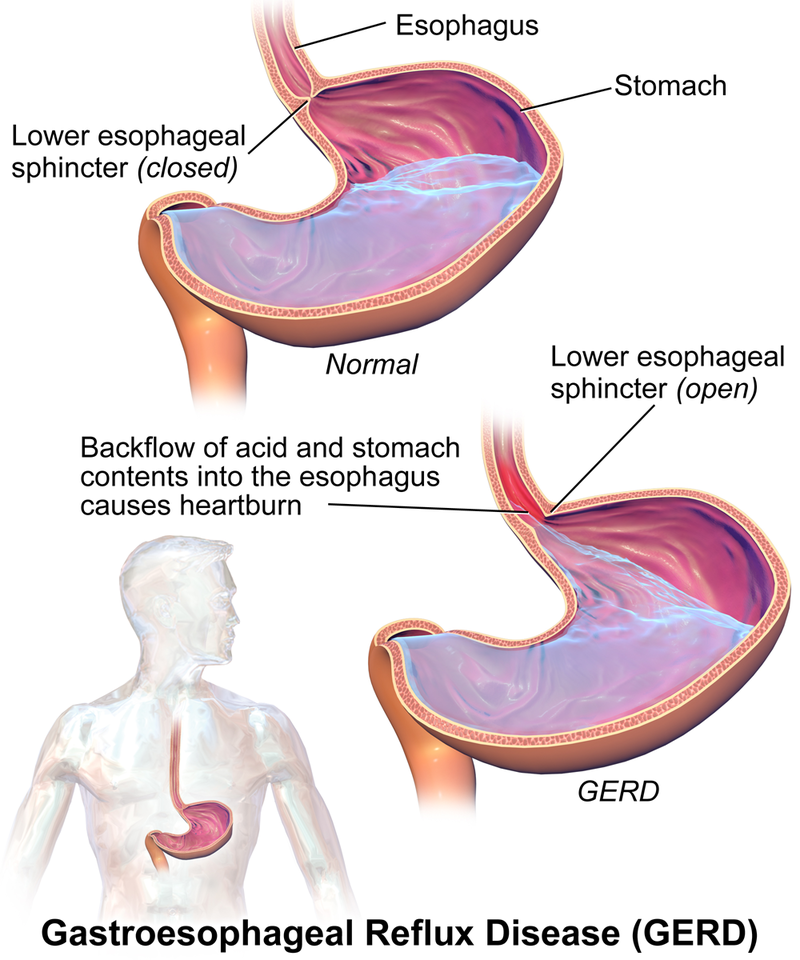 Illustration reference: OpenRN Nursing Pharmacology 2e Ch.7.3.
Illustration reference: OpenRN Nursing Pharmacology 2e Ch.7.3.
正常情况下,反流酸可通过食管蠕动清除,并部分由唾液碳酸氢盐缓冲。当这些防御受损时,黏膜损伤会累积。持续反流可从非糜烂性症状进展为可见食管损伤,并在部分患者中出现化生改变风险。
慢性反流损伤可推动正常鳞状上皮被肠型细胞替代(Barrett 模式),随时间增加食管腺癌风险。
分类
- 非糜烂性反流病:有反流症状但无可见食管糜烂。
- 糜烂性食管炎:反流伴食管黏膜糜烂或溃疡。
- Barrett 食管谱系:与慢性反流暴露相关的肠化生风险状态。
护理评估
NCLEX 重点
需区分无并发症反流症状与提示黏膜损伤进展的线索。
- 评估典型症状模式,包括餐后或平卧时胸骨后灼热(烧心)及反酸。
- 筛查相关症状,如吞咽困难/吞咽痛、恶心、上腹痛和频繁嗳气。
- 识别非典型表现,包括慢性咳嗽、声音嘶哑/喉炎、胸痛、新发哮喘样模式和牙釉质侵蚀问题。
- 筛查风险因素,包括中心性肥胖、吸烟、Barrett/食管癌家族史模式、妊娠、烟酒使用、年龄、社会经济限制及药物贡献因素。
- 随时间追踪功能影响及对生活方式或药物措施的反应。
- 将反流性胸痛与潜在心肌缺血表现鉴别,必要时升级心源性排除流程。
- 评估营养状态,监测误吸相关线索(喘鸣、慢性咳嗽、声音嘶哑)及疑似糜烂性疾病时的贫血风险。
- 认识到 Barrett 改变可无症状,可能在为慢性反流症状而下达的内镜检查中被发现。
诊断
- 临床诊断/PPI 试验:许多患者可依据病史或经验性质子泵抑制剂治疗后的症状反应进行诊断。
- EGD 升级:出现警示特征(如吞咽困难/吞咽痛、贫血/红细胞指标下降、呕血或非意愿体重下降)时考虑及时内镜评估,并评估糜烂损伤、Barrett 改变、狭窄或恶性风险。
- Barrett 改变的活检确认:内镜组织取样可确认肠化生;节段长度报告(短节段与长节段)有助于分层监测规划。
- 动态反流监测:难治症状可需基于导管的 LES 邻近酸监测,以关联症状与酸暴露。
护理干预
- 强化个体化风险因素降低与症状诱因回避策略。
- 当症状持续或出现警示特征时,支持诊断和治疗升级。
- 促进长期管理计划依从性,以减少复发和损伤进展。
- 使照护计划与疼痛缓解、生活方式调整理解、健康体重进展、营养充足性和用药依从目标一致。
- 优先生活方式管理:避免在睡前约 3 小时内进食、床头抬高约 6-9 英寸,并减少常见诱发食物/饮料(如咖啡因、巧克力、高柑橘、重度辛辣或碳酸饮品)。
- 当肥胖加重反流负担时,支持减重规划。
- 鼓励少量多餐,并在进餐中/后保持直立体位以减轻反流负担。
- 对难治性疾病或药物不耐受者,准备外科路径,如腹腔镜 Nissen 胃底折叠术,尤其在较大食管裂孔疝时。
- 在胃底折叠术后监测症状变化,包括短暂腹胀、吞咽困难和打嗝能力下降,并追踪整体反流改善。
- 教育监测可能糜烂性出血警示(呕吐物或粪便带血),并强化戒烟、避免饮酒及减少升压行为(用力、频繁弯腰、剧烈咳嗽)。
药理学
| 药物类别 | 在 GERD 照护中的作用 | 关键护理注意事项 |
|---|---|---|
| [proton-pump-inhibitors](PPI 与 H2 阻滞剂) | 当生活方式措施不足时的一线抑酸治疗 | PPI 通常为非糜烂性与糜烂性疾病控制首选;强化依从性与监测计划。 |
| proton-pump-inhibitors(H2 受体拮抗剂) | 在部分症状模式中的额外抑酸选择 | 存在 OTC 和处方路径;需核对自行用药情况与反应。 |
| [antiemetics] | 在部分难治模式中的动力支持 | 甲氧氯普胺长期使用受不良反应风险限制,需持续进行获益-风险复评。 |