综合疼痛评估与记录
关键要点
- 0-10 分疼痛评分是有用筛查问题,但并非完整疼痛评估。
- 疼痛常被作为常规生命体征领域,需跨照护转衔与干预进行反复评估。
- 有效疼痛照护始于多维基线评估,而非仅分值筛查。
- 主观数据收集可通过 PQRSTU 与患者中心追问实现结构化。
- 当自我报告受限时,客观数据(生命体征、行为、查体发现)至关重要。
- 记录与定时再评估决定干预是否达到“舒适-功能”目标。
- 患者应持续作为主动参与者,参与现实可行的舒适-功能目标选择与疗效评估。
病理生理
疼痛具有主观性,且在不同发育阶段、认知状态、文化与疾病情境中表达差异很大。由于表达可能被弱化、夸大或非言语化,护理评估必须整合患者报告与可观察的生理、行为线索。
评估不足会导致误分类与无效治疗,而充分基线数据可支持更精准干预选择与更安全升级处置。再评估通过证实“有反应”或“治疗失败”来闭合临床循环。
分类
- 主观流:PQRSTU、OLDCARTES 或 COLDSPA,结合描述词、疼痛史与舒适-功能目标。
- 客观流:体格发现、生命体征趋势、行为/姿势/面部线索。
- 量表选择流:按年龄与沟通特征选择数字量表、Wong-Baker 面部表情量表(Wong-Baker FACES)、McCaffrey 初始疼痛评估工具(McCaffrey Initial Pain Assessment Tool)、FLACC、COMFORT 行为量表、PAINAD、行为疼痛量表(BPS)或 CPOT。
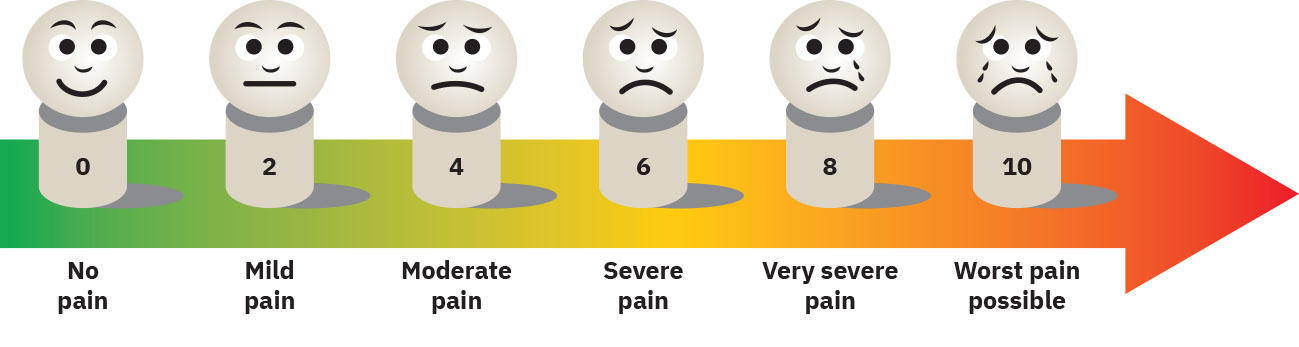 Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.16.2. - 记录流:基线、干预、随访与相对于目标的结局比较。
护理评估
NCLEX 重点
选择患者能理解的评估工具;工具错配会产生误导性严重度评分。
 Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
Illustration reference: OpenRN Nursing Skills 2e Ch.2.5.
- 使用 PQRSTU 获取一致主观基线:诱发/缓解、性质、部位、严重度、时间/治疗、理解。
- 在术后路径中,于麻醉后恢复室(PACU)抵达后立即开始疼痛评估,并将早期趋势锚定于转运时基线。
- 在基线照护、操作前后及患者报告疼痛时进行常规疼痛检查。
- 当更适配场景流程时,可使用其他结构化框架(OLDCARTES 或 COLDSPA),同时保持同等数据深度。
- 在可用时使用部位图/身体图,并澄清疼痛是局限、放射或牵涉痛。
- 尽早判定持续模式(急性、慢性/持续性或突破痛发作),因为这会改变紧迫度、预期生理反应与治疗规划。
- 将发育水平与实际年龄分开评估,因为沟通能力和疼痛表达可能不与年龄完全一致。
- 评估心理社会修饰因素:情绪症状、创伤/创伤后应激障碍(PTSD)史、人际支持质量与感知社会排斥。
- 评估文化、社会经济约束与可及障碍(如治疗成本、保险、工作稳定性担忧),这些可抑制报告或延迟就医。
- 以个体化探询处理文化因素,避免假设;基于刻板印象的疼痛期待可导致治疗不足。
- 在不刻板化前提下评估出生指定性别与性别情境,并在存在时记录公平治疗障碍。
- 按年龄、认知、语言与沟通能力选择疼痛量表。
- 将患者疼痛自报视为有效主观数据;不要仅凭外观由护士端下调评分。
- 评分前确认患者理解所选量表;若不理解数字评分(如语言、识字、认知、镇静因素),改用视觉或替代结构化工具。
- 对急性术后恢复期语言障碍,使用视觉量表(如 Wong-Baker 面部表情量表(Wong-Baker FACES))并配合专业医学翻译确认分值含义,降低误分类风险。
- 对 Wong-Baker 面部表情量表(Wong-Baker FACES),使用年龄适配说明(常用于 3 岁及以上、或偏好视觉量表的成人),指导患者选择最符合其疼痛的表情;不要仅根据外观代选。
- 当仅严重度不足以反映全貌时,考虑更全面初始工具(如 McCaffrey 初始疼痛评估工具)以补充影响/原因/效应映射。
- 对婴幼儿或其他无法可靠口头自报者,使用 FLACC(面部、腿部、活动、哭声、可安抚性)。
- 新生儿评估中,早产与足月婴儿使用 NIPS;约 2 个月及以上婴儿及其他非言语儿童使用 FLACC。
- 对机械通气儿科患者,在需行为评估疼痛/镇静时使用 COMFORT 行为量表。
- 对晚期痴呆自报不可靠者,使用 PAINAD(0-10),追踪呼吸、发声、面部表情、肢体语言与可安抚性。
- 对非言语/插管危重成人自报不可行时,使用 CPOT,评分面部表情、身体活动、肌张力及呼吸机同步性/发声模式。
- 在急性疼痛中记录发声特征(如哭叫、尖叫、呻吟、喘鸣或哼声)及其时序与干预反应。
- 在婴幼儿与低龄儿童中,当言语描述受限时,将哭泣及相关发声作为主要疼痛表达数据。
- 在较大儿童中,将年龄适配自评工具(如 Wong-Baker 面部表情量表(Wong-Baker FACES))与观察到的发声线索(如哭泣或喊叫)配对使用。
- 对幼儿和许多学龄前儿童,当言语精确度不足时,可用玩偶/身体图辅助疼痛部位表达。
- 对将疼痛理解为“惩罚”的学龄前儿童,使用纠偏性安慰与发育简化解释,以降低痛苦并提高报告准确性。
- 对青少年,当同伴/照护者在场可能抑制披露时,安排离开同伴/照护者的私密评估时间。
- 对残障儿童,追踪情绪、活动、眼神接触/注意力及“指向身体部位”行为变化,作为潜在疼痛指标。
- 在婴儿中,不要假设所有哭闹都代表疼痛;先经安抚措施(如襁褓、喂养、摇抱)复评,若持续哭闹则升级疼痛评估。
- 对 NIPS,可将分值区间作为快速严重度支持(
0-1无痛、2轻度、3-4中度、5-7重度),但仍需整合完整临床情境。 - 将非典型牵涉痛模式(如伴自主神经症状的下颌/手臂/肩痛)视为高优先升级线索。
- 评估客观线索,包括生命体征、保护姿势、痛苦表情、活动受限与查体异常。
- 纳入皮肤/肌肉/关节检查:肿胀、裂伤、变色、压痛、温度改变、步态改变、活动范围受限与力量下降,作为部位与诱发线索。
- 对自报受限患者,将自主神经趋势变化(交感应激与副交感回落)作为疼痛恶化或治疗反应指标之一。
- 对非言语或镇静患者,评估疼痛相关生理应激时纳入呼吸窘迫线索(如鼻翼扇动、呼吸声重、辅助呼吸肌使用)。
- 对认知受损老年人,纳入照护者关于疼痛观察与沟通模式的报告。
- 在可能时按五领域结构化行为评估:面部表情、发声、动作、情绪反应(含情感淡漠)与互动模式变化。
- 识别行为表现可高度多样(安静退缩与愤怒激越),且可能与数字自评不一致,尤其慢性疼痛中。
- 评估功能影响(睡眠、ADL、活动、工作、社交参与),并设定与患者优先事项一致的舒适-功能目标(如回归工作功能或重症中的家庭用餐舒适度)。
- 澄清舒适-功能目标为“维持日常功能时患者可接受的疼痛耐受阈值”;阈值因人而异,应驱动方案评估。
- 在给予镇痛或肌骨用药前,核实基线过敏史与既往药物不良反应。
- 评估预期/解释模式(如预期剧痛、安慰剂响应性乐观或灾难化解读),因其可改变主观严重度与反应。
- 评估疼痛经历史与习得性疼痛行为(如家庭示范的灾难化、回避或延迟报告),这些模式可持续并扭曲当前评估。
- 评估回避行为(不披露疼痛、退出活动、延迟评估),其可能掩盖进展或增加风险。
- 对痛区进行靶向查体:压痛、肿胀、变色、温度变化、保护姿势与活动受限;并整合相关线索如出汗、恶心、呕吐或食欲下降。
- 在手术患者中,纳入切口/术区炎症或肿胀检查,并识别会加重或缓解疼痛的动作/体位触发因素。
- 将姿势/步态/ROM 发现与患者基线及年龄情境比较,因为异常体征可与活动性疼痛并存或不并存。
- 避免单线索结论;在将异常归因于疼痛前,先交叉验证姿势、面部表情、生命体征、查体发现与报告史。
- 使用开放式提问,并对不一致反应进行追问验证(如数字评分高但患者描述静息时可耐受)。
- 评估预期框架(如“没有任何方法会有效”与“对方案有信心”),因为预期可放大或减轻疼痛负担感知。
- 筛查灾难化、痛苦与退缩行为,这些会加重失能与依从问题。
- 对伴抑郁或重度绝望的慢性致残性疼痛,进行自杀风险安全筛查并按流程升级。
- 解读线索时纳入社会情境,因为患者在临床人员、同事或特定家属面前可能隐藏面部/行为疼痛表现。
- 对在痛处触碰时回避的儿童,避免强行触诊;可使用视觉线索、患者/照护者描述与辅助诊断,并在需要时先计划镇痛再进行诱发性评估。
护理干预
- 在适当时将患者疼痛原话置于引号中记录,注明报告来源(患者与照护者),并明确所用量表及评分情境。
- 记录患者定义的舒适-功能目标,因为其是治疗计划评估与修订的基线。
- 记录可佐证或情境化主观报告的客观发现。
- 记录与疼痛发现及计划更新相关的团队沟通/交接。
- 对每项药物与非药物干预记录时间与理由。
- 实施并记录及时再评估,以判定是否达到舒适-功能目标。
- 对镇痛药按政策进行“给药途径-时序”再评估(常见 IV 后约 15-30 分钟、口服后约 60 分钟内),并记录反应及下一步计划。
- 若当前疼痛超过已记录舒适-功能目标,应干预并在 1 小时内完成随访再评估,再记录反应与下一步计划。
记录安全风险
疼痛记录延迟或不完整会导致重复给药、治疗不足与不安全交接。
药理学
再评估时序应匹配给药途径与预期起效(如 IV 与口服)。药效记录应同时包含疗效与不良反应监测,而非仅疼痛分值。
临床判断应用
临床情景
一名患者干预后仍报告 8/10 疼痛,但表现更平静且活动度改善。
- 识别线索:高分持续但功能部分改善。
- 分析线索:虽有反应,但疼痛负担仍高于目标。
- 确定优先假设:当前方案不足以达成目标功能。
- 生成解决方案:再评估病因/类型,优化多模式方案,必要时升级。
- 采取行动:更新照护计划并清晰记录所有数据流。
- 评估结局:趋势朝向患者定义的舒适-功能目标。
相关概念
- 疼痛通路、闸门控制与分类 - 评估逻辑的机制与分类基础。
- 疼痛的生理、行为与情感反应 - 客观与情感线索解读支持。
- 疼痛管理 - 将评估结果转化为治疗策略。
- 护理评估与照护计划 - 与再评估驱动照护的一般流程对齐。
- 健康素养评估与通俗语言教育 - 改善量表理解与共同目标设定。
自我检查
- 为什么仅使用数字量表在复杂疼痛情境中可能不安全?
- 疼痛干预后必须记录哪些要素?
- 舒适-功能目标如何提升个体化疼痛管理?