Panorama del choque
Puntos clave
- El choque es un estado de perfusion celular/tisular inadecuada que amenaza la funcion de organos y la supervivencia.
- El choque temprano activa compensacion simpatica (vasoconstriccion, taquicardia, liberacion de hormonas del estres), pero la hipoperfusion persistente conduce a hipoxia tisular y muerte celular.
- Los tipos incluyen vias cardiogenicas, hipovolemicas, septicas y neurogenicas, cada una con causas diferentes pero con un desenlace compartido de falla de perfusion.
- El reconocimiento e intervencion tempranos son criticos antes de la progresion a etapas irreversibles.
Fisiopatologia
Una perfusion adecuada requiere funcion de bomba cardiovascular coordinada, tono vascular, entrega de oxigeno y regulacion de organos diana. En choque, la disfuncion circulatoria reduce la entrega de oxigeno a tejidos. El gasto cardiaco (CO = stroke volume x heart rate) es especialmente vulnerable cuando la precarga, la poscarga o la contractilidad se vuelven desfavorables. La activacion simpatica compensatoria aumenta catecolaminas y cortisol, impulsando:
- Aumento de frecuencia cardiaca
- Vasoconstriccion periferica
- Soporte temporal de presion arterial
- Aumento de glucosa circulante para demanda energetica del estres
Cuando la compensacion falla, la deuda tisular de oxigeno aumenta, se incrementa el metabolismo anaerobio y se acumula acido lactico. La taquicardia severa persistente puede finalmente reducir el llenado ventricular y empeorar el gasto efectivo. La hipoperfusion continua conduce a disfuncion de organos y eventual muerte celular.
Monitorizacion hemodinamica
La monitorizacion hemodinamica ayuda a evaluar estado de perfusion y respuesta a la terapia.
| Parametro | Referencia tipica | Patron de choque |
|---|---|---|
| Gasto cardiaco (CO) | Alrededor de 4-8 L/min | Disminuido en estados de bajo gasto |
| Indice cardiaco (CI) | Alrededor de 2.5-4.0 L/min/m^2 | A menudo reducido cuando la perfusion es inadecuada |
| Volumen sistolico (SV) | Alrededor de 60-100 mL/latido | A menudo reducido en estados de falla de bomba o deficit de precarga |
| Presion arterial media (MAP) | Alrededor de 70-100 mmHg | Disminuida; preocupacion de perfusion cuando <65 mmHg |
| Presion venosa central (CVP) | Alrededor de 2-6 mmHg | A menudo disminuida en estados de perdida de volumen; puede elevarse en estados obstructivos/cardiogenicos seleccionados |
| Presion de arteria pulmonar (PAP) | Alrededor de 11-20 mmHg (reposo) | Puede elevarse con disfuncion vascular pulmonar o cardiaca izquierda |
| Presion de oclusion de arteria pulmonar (PAOP/wedge) | Alrededor de 8-12 mmHg | Puede aumentar en sobrecarga de presion de llenado izquierda |
| Resistencia vascular sistemica (SVR) | Alrededor de 800-1200 dynes/sec/cm^-5 | Baja en estados distributivos y alta en estados vasoconstrictivos |
- Valoracion no invasiva: pulso, presion arterial, relleno capilar, temperatura cutanea, patron de edema.
- Valoracion invasiva: MAP por linea arterial y monitorizacion de presion por acceso central cuando se requieren tendencias continuas de alta agudeza.
- La valoracion invasiva avanzada en pacientes seleccionados de UCI puede incluir datos de cateter de arteria pulmonar para afinar la interpretacion de choque de bajo gasto versus vasomotor.
- Interprete variables hemodinamicas como un perfil (bomba, precarga y poscarga) y no como numeros aislados.
Etapas del choque
Etapa inicial
- La perfusion celular comienza a disminuir.
- Se inicia activacion del SNS, pero los hallazgos clinicos manifiestos pueden ser sutiles.
- Indicios tempranos tipicos: agitacion leve, ligera disminucion de diuresis y signos vitales normales a levemente elevados.
Etapa compensatoria
- La presion arterial comienza a caer y los reflejos compensatorios se intensifican.
- El impulso simpatico mediado por barorreceptores intenta mantener la presion de perfusion.
- La descarga de catecolaminas (norepinefrina/epinefrina) aumenta tono vascular y frecuencia cardiaca; el flujo sanguineo se redistribuye a cerebro y corazon.
- La activacion RAAS aumenta retencion de sodio-agua y vasoconstriccion, proporcionando soporte temporal de presion arterial.
- El deterioro clinico se hace mas aparente si no se restablece la perfusion.
- Hallazgos comunes de etapa compensatoria: presion arterial baja, taquicardia, piel fria, diuresis disminuida y frecuencia respiratoria normal a levemente elevada.
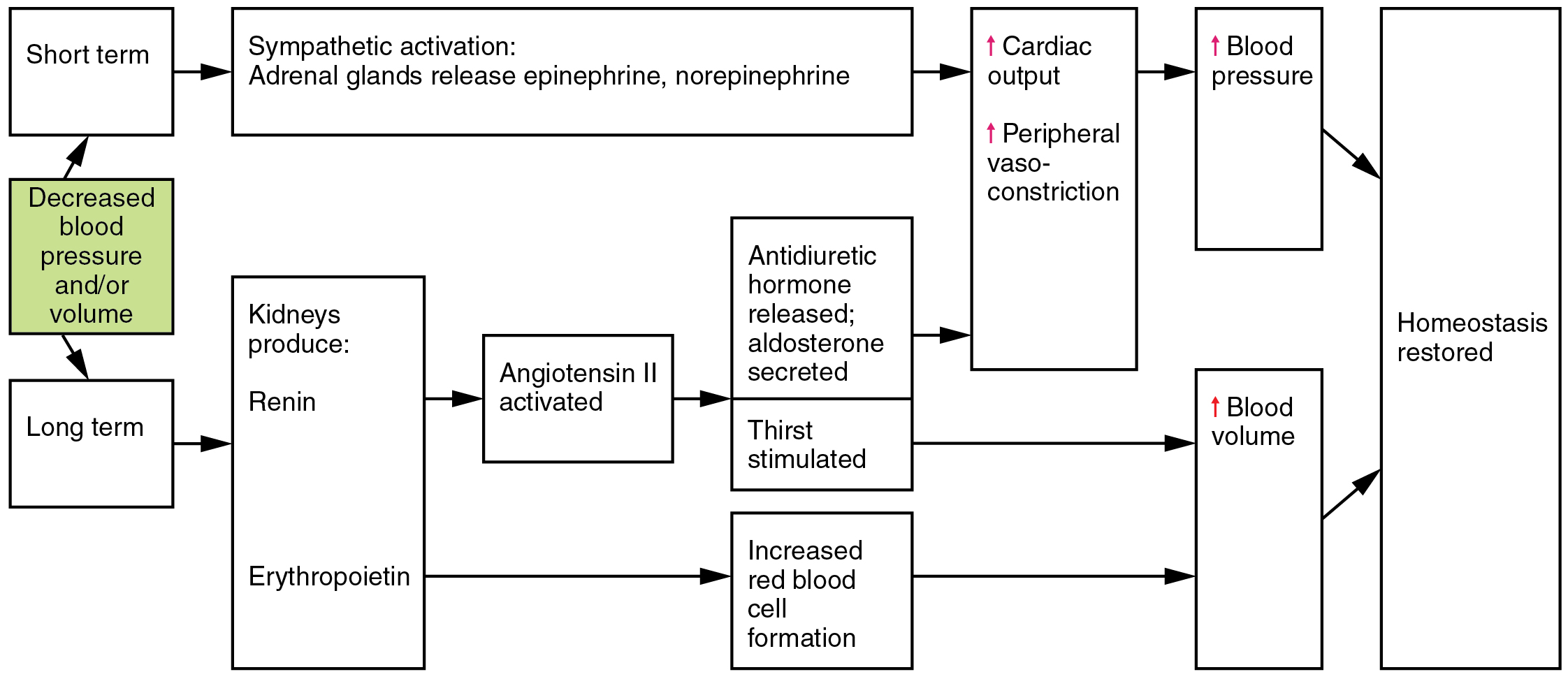 Illustration reference: OpenRN Health Alterations Ch.5.2.
Illustration reference: OpenRN Health Alterations Ch.5.2.
Consecuencias tempranas a nivel de organo durante la compensacion
- La hipoperfusion renal impulsa liberacion de renina y respuesta endocrina conservadora de liquidos.
- La lesion endotelial pulmonar continua puede aumentar permeabilidad alveolo-capilar y causar edema pulmonar.
- El compromiso respiratorio puede progresar a sindrome de dificultad respiratoria aguda (ARDS) en vias severas/en descompensacion.
Etapa progresiva
- La perfusion celular cae aun mas y la permeabilidad capilar aumenta de forma marcada.
- Proteina y liquido se filtran desde el espacio intravascular al intersticial, empeorando el volumen circulante efectivo.
- Este patron de fuga capilar acelera la hipoperfusion tisular y favorece progresion a disfuncion multiorganica.
- Los indicios tipicos de etapa progresiva incluyen empeoramiento de hipotension/taquicardia/taquipnea, piel fria y humeda, pulsos distales debiles y descenso de diuresis.
- La hipoxia continua puede impulsar acidosis metabolica y complicaciones cardiacas de disritmia/isquemia.
Etapa refractaria
- La hipotension profunda y la falla celular persisten pese al tratamiento.
- Continuan el metabolismo anaerobio, la acidosis lactica y la fuga capilar severa con reversibilidad limitada.
- Los hallazgos suelen incluir piel moteada, diuresis casi anurica, pulsos perifericos debiles a ausentes y falla severa de organos diana.
Patron de deterioro por sistemas en choque progresivo/refractario
- Cardiovascular: taquidisritmias, isquemia/infarto miocardico, riesgo de colapso circulatorio.
- Pulmonar: edema pulmonar, intercambio gaseoso alterado, aumento de trabajo respiratorio, progresion a ARDS.
- Neurologico: alteracion del nivel de conciencia por hipoperfusion cerebral.
- Renal: diuresis con frecuencia por debajo de 30 mL/hora con ascenso de BUN/creatinina.
- Gastrointestinal/hepatico: lesion de barrera, absorcion deficiente de nutrientes, ictericia, ascenso de marcadores de lesion hepatica.
- Vascular/piel: tercer espacio, edema periferico, palidez o piel fria/humeda/moteada.
- Metabolico: desequilibrio electrolitico y acidosis metabolica.
Patron de signos vitales por etapa
| Stage | Blood pressure | Heart rate | Respiratory rate | Urine output | Temperature | Skin/pulses |
|---|---|---|---|---|---|---|
| Inicial | Normal a ligeramente alta | Normal a ligeramente alta | A menudo cerca de normal | Posible descenso leve | Usualmente normal | El cambio temprano de perfusion puede ser sutil |
| Compensatoria | Baja | Elevada | Normal a levemente elevada | Disminuida | Usualmente normal | Piel fria, redistribucion de perfusion |
| Progresiva | Baja | Elevada | Elevada | Baja | Frecuentemente baja | Piel fria y humeda, pulsos distales debiles |
| Refractaria | Persistentemente baja pese al tratamiento | Marcadamente elevada | Elevada | Baja a casi cero | Baja | Piel fria moteada, pulsos perifericos debiles/ausentes |
Riesgo de disfuncion multiorganica
El choque prolongado puede progresar a sindrome de disfuncion multiorganica (MODS). El riesgo es mayor en adultos mayores y en pacientes con multiples comorbilidades, especialmente en vias hipovolemicas o septicas severas.
Valoracion de enfermeria
- Haga seguimiento de cambios en estado mental, diuresis, indicios de perfusion cutanea y tendencias de signos vitales.
- Interprete la presion arterial con contexto de perfusion; priorice la tendencia de MAP sobre valores unicos aislados.
- Identifique progresion temprana desde compensacion sutil hacia descompensacion.
- Escale rapidamente ante hipotension persistente, empeoramiento de perfusion o ascenso de indicadores de disfuncion organica.
Intervenciones de enfermeria
- Apoye estabilizacion rapida dirigida a la causa segun protocolo y ordenes del proveedor.
- Asegure reevaluacion frecuente de indicadores de perfusion y tendencias hemodinamicas.
- Coordine preparacion para oxigenacion, liquidos y terapia vasoactiva en pacientes de alto riesgo.
- En vias cardiogenicas refractarias de bajo gasto, anticipe escalamiento de soporte mecanico circulatorio temporal (por ejemplo contrapulsacion con balon intraaortico) con controles estrictos de sangrado y neurovasculares distales.
- En falla cardiopulmonar refractaria, prepare escalamiento a oxigenacion por membrana extracorporea y monitorice dominios de complicacion mayor (sangrado, trombosis, infeccion e isquemia de extremidades) con coordinacion interdisciplinaria.
- Comunique temprano el deterioro de tendencias para prevenir progresion a etapas irreversibles de choque.
Aplicacion del juicio clinico
Escenario clinico
Un paciente desarrolla aumento de frecuencia cardiaca, nueva agitacion, extremidades frias y MAP con tendencia de 74 a 66 mmHg en 1 hora.
- Reconocer indicios: Taquicardia, cambio de estado mental, piel fria, MAP en descenso.
- Analizar indicios: La fisiologia compensatoria esta fallando para mantener perfusion tisular adecuada.
- Priorizar hipotesis: La amenaza inmediata es progresion inminente del choque.
- Generar soluciones: Escalar intensidad de monitorizacion, preparar ordenes de estabilizacion rapida y reevaluar metas de perfusion.
- Actuar: Activar flujo de respuesta de alta agudeza, obtener datos seriados de perfusion y apoyar intervenciones indicadas.
- Evaluar resultados: Mejoran MAP y diuresis, se estabiliza estado mental y se recuperan signos de perfusion de organos diana.
Conceptos relacionados
- choque hipovolemico - Via de choque por perdida de volumen con prioridades de control de fuente y reanimacion rapida.
- choque cardiogenico - Fenotipo de falla de bomba con bajo gasto que requiere escalamiento vasoactivo y de soporte mecanico.
- sepsis - Las vias septicas pueden progresar a choque distributivo y disfuncion multiorganica.
- sistema cardiovascular - La funcion de bomba y el tono vascular son determinantes centrales del choque.
- indicadores de signos vitales del funcionamiento fisiologico y la homeostasis - La interpretacion de tendencias es esencial en el reconocimiento temprano de choque.
- indicaciones de CVAD y seleccion del dispositivo - El acceso central apoya monitorizacion hemodinamica invasiva en estados inestables.
Autoevaluacion
- Por que MAP puede ser mas util que la presion sistolica aislada en monitorizacion de choque?
- Que indicios tempranos sugieren transicion de choque inicial a compensatorio?
- Que patron de tendencia debe activar escalamiento inmediato incluso antes de que aparezca hipotension severa?