中性溫度環境
重點
- 新生兒在過渡期的中性溫度環境通常維持於 36.5 C 至 37.0 C。
- 新生兒會透過蒸發、對流、傳導與輻射散失熱量。
- 冷壓力可引發低血糖、呼吸改變、易躁與代謝需求上升。
- 及時復溫、再評估與升級處置可防止惡化為嚴重不穩定。
- 體溫閾值可指引處置:低於 36.5 C(高於 35.5 C)為輕度低體溫/冷壓力,32.0 至 34.9 C 為中度,低於 32.0 C 為重度,37.5 C 以上為高體溫。
- 十步驟暖鏈流程在預防可避免的熱量流失上仍具高效益,特別是在低資源環境。
病理生理
新生兒具有高體表面積與體重比、皮膚薄、棕色脂肪儲備有限,且缺乏有效的顫抖產熱反應。這些因素使其在出生後立即期對環境散熱高度脆弱。
若延遲採取散熱預防措施,產房環境溫度與分娩液體蒸發可使新生兒在前 30 分鐘內體溫下降約 2 C。
當體溫下降時,新生兒會透過非顫抖性產熱增加氧氣與葡萄糖消耗。持續冷壓力可耗盡能量儲備、加重呼吸負擔並損害適應。未矯正的重度冷壓力可降低表面活性劑效能、惡化肺部血流失配,並提高嚴重併發症風險。
分類
- 蒸發性熱量流失:皮膚上的液體轉為蒸氣並帶走熱量。
- 對流性熱量流失:流動的冷空氣帶走身體熱量。
- 傳導性熱量流失:與冷表面直接接觸導致熱量被帶走。
- 輻射性熱量流失:附近冷物體或牆面在無直接接觸下吸走熱量。
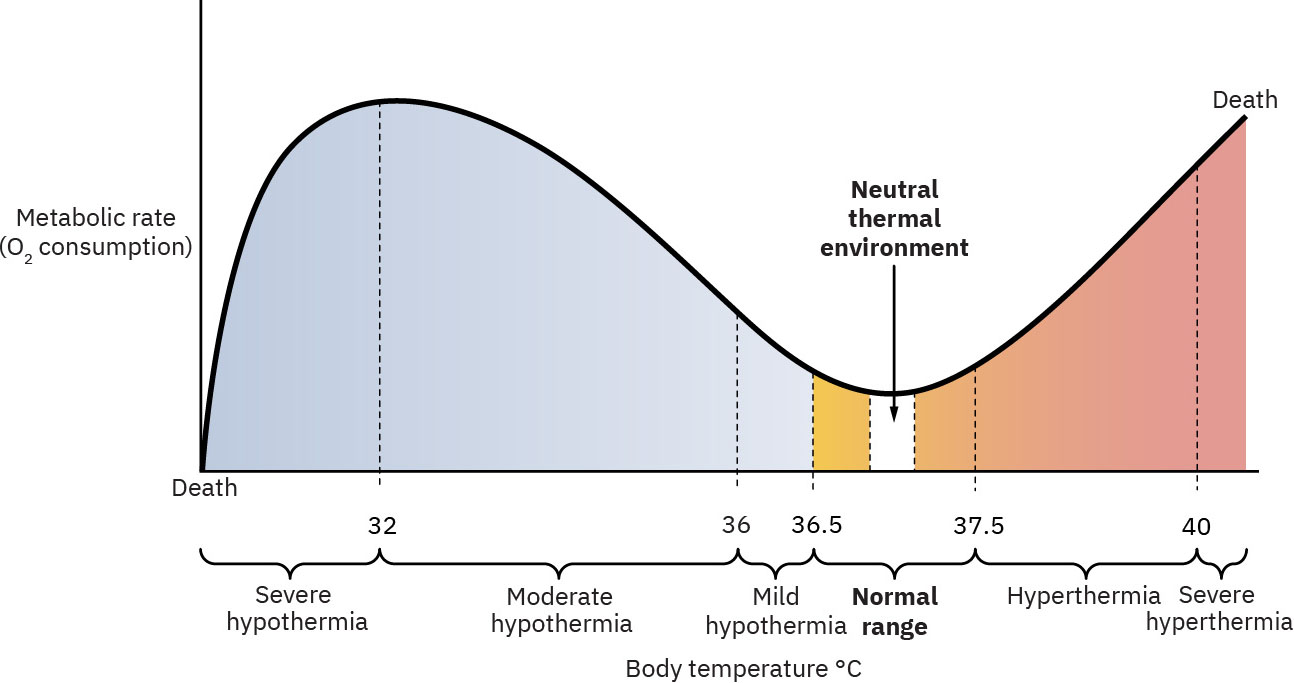 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
-
低體溫嚴重度:輕度/冷壓力(35.5 C 至低於 36.5 C)、中度(32.0 C 至 34.9 C)、重度(低於 32.0 C)。
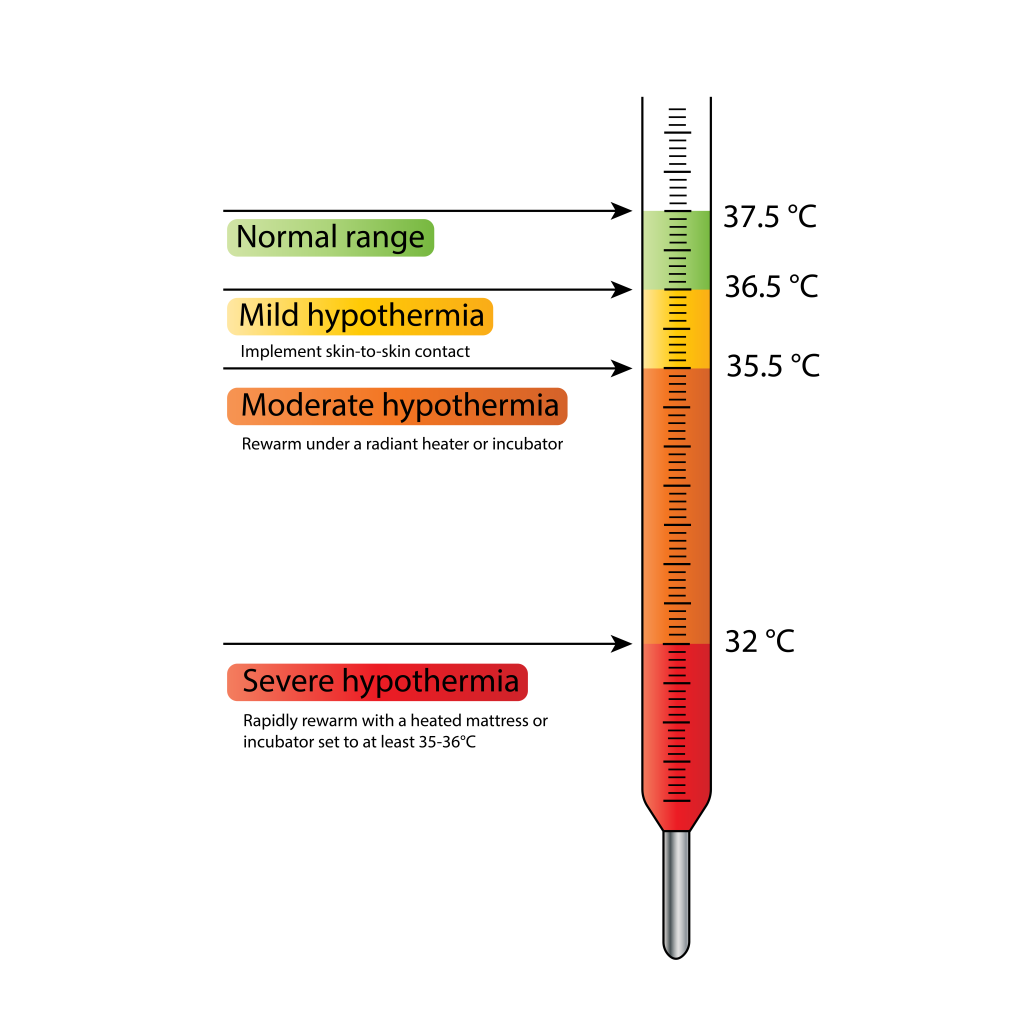 Illustration reference: OpenRN Nursing Health Promotion Ch.12.3.
Illustration reference: OpenRN Nursing Health Promotion Ch.12.3. -
高體溫狀態:體溫高於 37.5 C,常見原因為環境、衣物或寢具過熱。
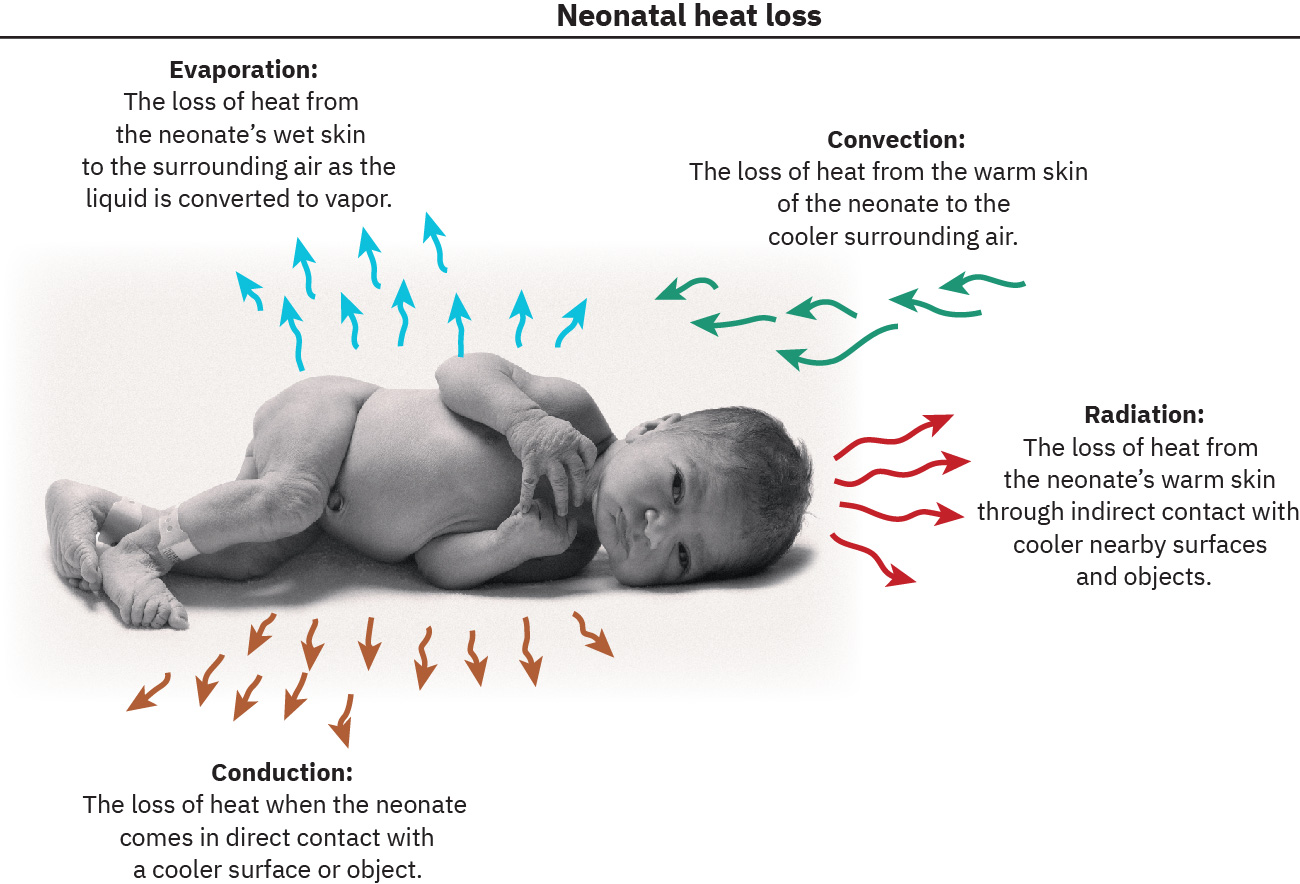 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
護理評估
NCLEX 焦點
優先題常測試護理師是否能在嚴重惡化前辨識細微的早期冷壓力徵象。
- 監測腋溫趨勢與不穩定發作頻率。
- 評估早期冷壓力徵象:易躁、呼吸型態改變、顫動、進食不佳。
- 在輕度低體溫時,評估四肢冰冷、哭聲微弱、活動力低、進食不佳與呼吸急促/費力呼吸。
- 在中度/重度低體溫時,評估心搏過緩、呼吸深度/頻率下降、低血糖惡化與酸中毒風險。
- 在高風險或有症狀的新生兒檢測血糖,因低體溫與低血糖常同時存在。
- 評估環境中可預防的散熱暴露(濕布單、穿堂風、冷表面、鄰近窗戶)。
- 評估過熱風險因子(包裹過厚、趴睡、同床共睡、室溫過高),因高體溫可能增加 SIDS 風險。
- 在早期過渡期,將體溫發現與預期反應期對照;低體溫合併持續心搏過速、反覆呼吸暫停或固定心搏過緩屬異常。
- 熱處置後 30 分鐘內重新評估反應。
護理介入
- 新生兒出生後或洗澡後立即擦乾,並戴帽、覆蓋保暖毯與進行肌膚接觸。
- 使用暖鏈預防:立即擦乾、及時更換濕布單、開始肌膚接觸,並避免穿堂風或風扇氣流。
- 使室溫策略符合情境:許多暖鏈流程將產房溫度目標設為至少 25 C(77 F);足月/過期兒嬰兒室環境目標可依在地政策與監測而較低。
- 穩定時維持初始肌膚接觸約 60 至 90 分鐘,並持續作為輕度低體溫的一線復溫策略。
- 當肌膚接觸不足以恢復正常體溫時,使用輻射保暖臺或保溫箱。
- 對中度/重度低體溫,使用約 35 至 36 C 的輻射保暖臺/保溫箱;若無保暖臺,於至少 77 F 的房間持續肌膚接觸。
- 支持早期餵食(母乳或配方奶),以提供產熱所需熱量。
- 延後常規體重測量數小時,並在體溫穩定後再洗澡;許多流程至少延後 6 至 24 小時,高不穩定風險時延後更久。
- 維持母嬰同室,並確保在照護區域間轉運時保暖。
- 在轉運、處理與房間環境中落實暖鏈原則。
- 盡量減少不必要暴露,並採集中照護以降低反覆散熱。
- 在積極復溫流程中提高體溫趨勢監測頻率(例如早期高風險時段每小時),穩定後恢復常規頻率。
- 對持續低體溫或合併呼吸窘迫與神經學改變者升級處置。
持續低體溫
經約 30 分鐘積極復溫後體溫仍低於 36.5 C,或任何中度/重度低體溫合併心肺功能受損,皆需緊急通知醫師/NICU。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [intravenous-fluid-categories-tonicity-and-infusion-regulation](dextrose) | Point-of-care hypoglycemia treatment context | 冷壓力增加代謝需求時,應及時處理低血糖。 |
| [oxygen-therapy] | Supplemental oxygen context | 若冷壓力伴隨呼吸功能受損,可能需要補充氧氣。 |
臨床判斷應用
臨床情境
一名生後 3 小時的新生兒在長時間未覆蓋照護後,出現腋溫低於目標、顫動與輕度鼻翼搧動。
- 辨識線索:體溫不穩定且有早期代謝/呼吸壓力徵象。
- 分析線索:環境散熱很可能引發冷壓力,並可能伴隨低血糖風險。
- 優先排序假設:立即優先為復溫與代謝穩定化。
- 提出解決方案:啟動暖鏈措施、輻射保暖支持、血糖檢測與重複聚焦評估。
- 採取行動:執行復溫;若不穩定持續則通知醫師。
- 評估結果:體溫恢復正常,呼吸與神經學徵象改善。
相關概念
- 生理適應與過渡 - 體溫穩定是新生兒成功適應的關鍵。
- 新生兒身體評估 - 生命徵象與行為發現可辨識早期冷壓力進展。
- 新生兒常見問題照護 - 冷壓力會增加葡萄糖消耗並提高低血糖風險。
- Apgar 評分 - 立即過渡期評分常與體溫調節優先事項相關。
- 新生兒常見問題照護 - 常規照護流程應維持體溫穩定。
自我檢核
- 新生兒熱量流失的四種機轉為何?每一種各舉一項預防策略。
- 為何冷壓力會增加低血糖風險?
- 哪些發現顯示僅靠獨立護理介入已不足夠?