新生兒復甦
重點
- 新生兒復甦的首要優先事項是建立有效通氣。
- 體溫控制(目標 36.5 C 至 37.5 C)與呼吸及代謝結果密切相關。
- 當缺乏自發呼吸或呼吸無效且心率持續偏低時,應啟動正壓通氣。
- 低氧血症持續時,升級路徑包括 CPAP、插管/機械通氣與進階治療。
- 約 10% 新生兒在出生時需要某種過渡支持,而少於 1% 需要廣泛復甦。
- 在初始 NRP 評估中,足月、可呼吸/哭泣且肌張力良好的嬰兒接受常規照護;即使羊水有胎便污染也不做常規抽吸。
病理生理
新生兒心臟功能受損通常是繼發於呼吸衰竭,因此延遲通氣會迅速惡化氧合與灌流。有效肺膨脹是提升心率並穩定過渡的關鍵介入。
低體溫會增加葡萄糖消耗、酸中毒風險與呼吸不穩定。因此復甦必須同時提供呼吸支持與保溫保護。
分類
- 初始支持性過渡:擦乾、刺激、氣道擺位/清理、保溫支持。
- 基本通氣支持:正壓通氣與氧氣滴定。
- 進階呼吸支持:CPAP、插管、常頻或高頻通氣。
- 救援層級支持:對符合條件且難治性心肺衰竭的新生兒使用吸入性一氧化氮與 ECMO。
- 初始評估三聯(前 30 秒):足月狀態、呼吸/哭泣努力與肌張力品質,用於判定常規照護或復甦序列。
護理評估
NCLEX 焦點
優先題常測試何時應從常規過渡支持升級到主動復甦。
- 出生後立即評估呼吸/哭泣努力、肌張力與心率。
- 在前 30 秒使用初始 3 問分流(足月、有效呼吸/哭泣、良好肌張力/主動活動)以啟動常規照護或復甦步驟。
- 在介入期間與介入後追蹤血氧飽和度與呼吸作功。
- 監測持續低氧血症、心搏過緩或呼吸疲乏徵象。
- 持續監測體溫狀態並快速矯正低體溫。
- 每一步介入後重新評估反應,以引導升級/降級處置。
- 在羊水胎便污染情境中,對有活力新生兒避免常規抽吸/插管;僅在可見阻塞或呼吸無效提示氣道受損時抽吸。
- 回顧造成過渡受損的周產期原因(例如臍帶脫垂/壓迫、胎盤早期剝離、子宮破裂、產程延長、早產、先天性肺/心臟疾病、橫膈疝,或 GBS 肺炎等新生兒感染風險)。
- 納入復甦風險檢視:有限產前照護、孕週低於 36 週或高於/等於 41 週、多胞胎妊娠、手術或急產、胎位異常、胎心異常、感染及母體物質暴露。
護理介入
- 立即啟動氣道擺位、擦乾、刺激與保暖。
- 在前 30 至 60 秒依 TABC 序列執行初始步驟(Temperature、Airway、Breathing、Circulation)。
- 出生前確認嬰兒保暖臺設置、預熱目標溫度,並與新生兒應變團隊確認氧氣/抽吸設備就緒。
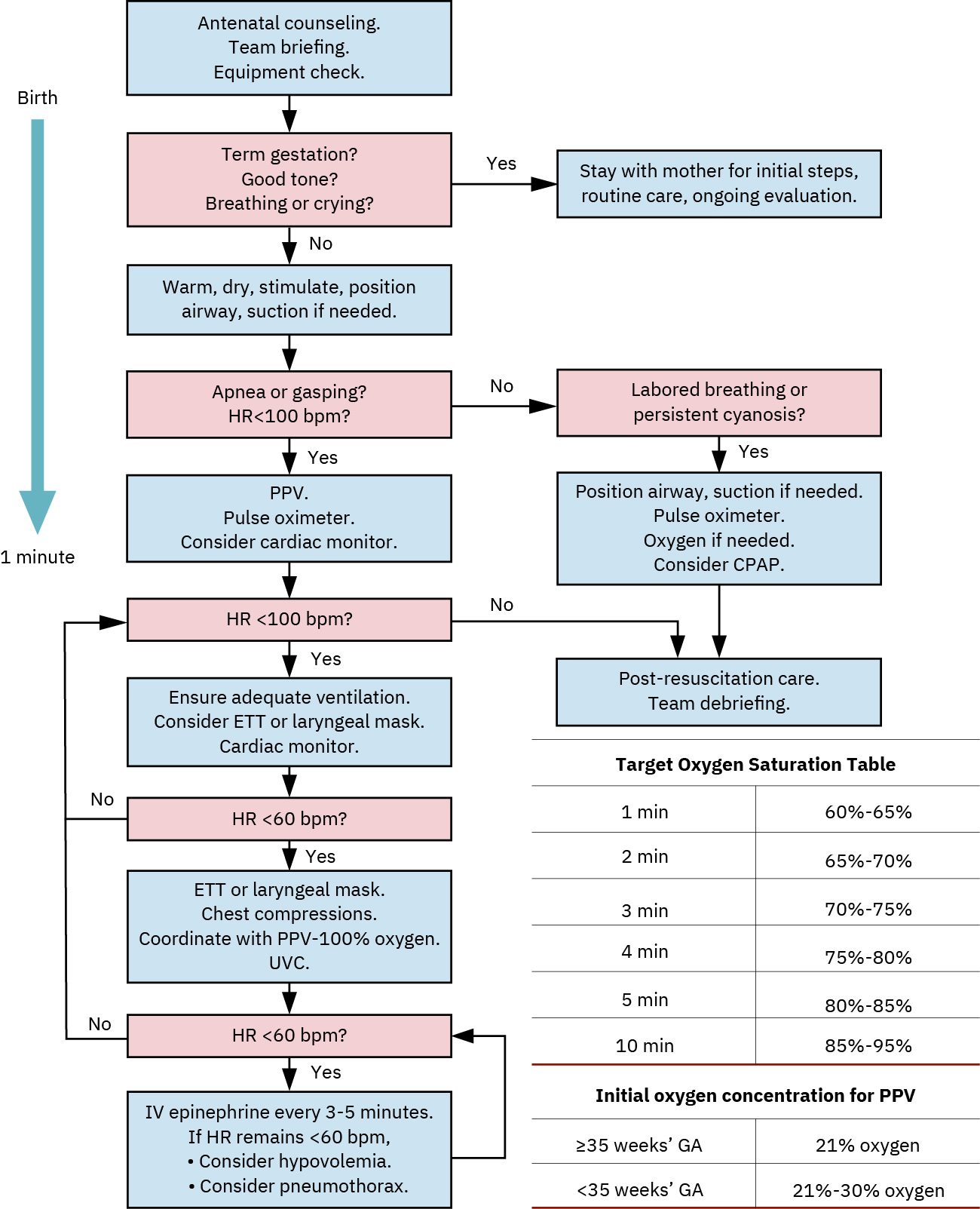 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
- 有適應症時依流程頻率開始正壓通氣,並監測心率反應。
- 啟動 PPV 時,足月兒約使用 21% 氧、早產兒約 30%,通氣速率約每分鐘 40 至 60 次。
- 依目標飽和度審慎滴定氧濃度,避免不必要的高氧暴露。
- 使用加濕與加溫氧氣輸送並連續脈搏血氧監測,以降低冷壓力並監測反應。
- 若初始支持後血氧飽和度仍低於 92%,或 PaO2 仍低於 60 mm Hg,依 NRP 流程升級補充氧氣治療。
- 若有效 PPV 約 30 秒後心率仍低於 100 bpm,重新評估面罩密合/氣道擺位/技術,並依流程升級氧支持與進階支持。
- 在有效通氣後心率仍低於每分鐘 60 次時,開始胸部按壓。
- 按壓採雙拇指環抱法,按壓與通氣比為 3:1(約每分鐘 90 次按壓與 30 次通氣)。
- 當呼吸衰竭持續時,準備/協助插管與表面活性劑給藥。
- 給予表面活性劑時,在心肺穩定後支持氣管內分次給藥;除非懷疑氣道阻塞,約 1 小時內避免常規抽吸。
- 若低氧血症或高碳酸血症持續(包含呼吸暫停/心搏過緩、窒息、敗血症、胎便吸入症候群或呼吸窘迫症候群),升級至機械通氣。
- 在設備可用時考慮高頻通氣,以較低壓力通氣並降低壓力傷風險。
- 若通氣/按壓後心搏過緩仍持續,依流程與醫囑準備並給予腎上腺素。
- 在進階新生兒復甦路徑中,若有效通氣/按壓後心率仍低於 60 bpm,可預期腎上腺素劑量約 0.01 至 0.03 mg/kg。
- 若懷疑休克或失血,依團隊醫囑支持快速靜脈輸液/血製品復甦。
- 在難治案例中協調多專業升級,評估一氧化氮或 ECMO 適應性;並注意 ECMO 抗凝會增加顱內出血風險,且通常不適用於小於 34 週妊娠。
- 復甦成功後,持續密切監測 HR/RR/SpO2,維持正常體溫(約 36.5 C 至 37.5 C),若仍需支持則轉入 NICU。
通氣延遲
對功能受損新生兒而言,延遲啟動有效通氣會顯著增加重症與死亡風險。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [surfactants] | Beractant (Survanta) context | 用於表面活性劑缺乏肺部,經氣管內給藥;需監測去飽和、心搏過緩、血壓變化,以及肺出血或 PDA 等嚴重併發症。 |
| [preterm-newborn](inhaled-nitric-oxide) | iNO context | 於特定重度低氧血症/肺高壓路徑中提供肺血管擴張支持。 |
| [oxygen-therapy] | Supplemental oxygen context | 提供加濕/加溫氧氣,並密切監測飽和度與滴定。 |
| [epinephrine] | NRP medication context | 僅用於通氣/按壓後持續重度心搏過緩;需快速核對劑量與給藥途徑。 |
臨床判斷應用
臨床情境
一名新生兒在 1 分鐘時仍無呼吸、肌張力差,且在刺激與重新擺位氣道後心率仍低於 100 bpm。
- 辨識線索:持續呼吸暫停與心搏過緩表示自發過渡失敗。
- 分析線索:通氣失敗是持續不穩定的主要原因。
- 優先排序假設:立即優先為有效通氣與體溫穩定。
- 提出解決方案:開始 PPV、加上監測、重新評估心率,若反應不足則升級呼吸支持。
- 採取行動:執行標準化復甦序列並呼叫新生兒團隊支援。
- 評估結果:心率上升且呼吸努力改善,或啟動進階支持路徑。
相關概念
- Apgar 評分 - 指引過渡支持急迫性與重複再評估。
- 生理適應與過渡 - 基礎生理可解釋復甦優先順序。
- 中性溫度環境 - 體溫管理是成功復甦的核心要素。
- 早產新生兒 - 早產會顯著增加呼吸介入需求。
- 分娩相關併發症 - 產傷可能引發立即復甦需求。
自我檢核
- 為何在多數新生兒復甦事件中,通氣優先於其他介入?
- 哪些發現表示需要從 PPV 升級到進階呼吸支持?
- 低體溫如何惡化新生兒復甦結果?