耳部評估、聽力測試與常見異常
重點整理
- 耳部評估包含症狀訪談、結構視觸診、耳鏡所見與聚焦聽力測試。
- Weber 與 Rinne 音叉測試有助於區分傳導性與感音神經性聽力損失型態。
- 劇烈疼痛、乳突壓痛、突發聽力下降、合併神經徵象的眩暈,或創傷相關所見需緊急升級。
- 功能性解讀需將外耳、中耳與內耳發現,同步連結至聽力與平衡症狀。
病理生理學
聽覺與平衡仰賴外耳、中耳與內耳整合功能。機械傳遞缺陷會造成傳導性聽損;耳蝸、前庭或神經損傷會造成感音神經性缺損。
由於前庭與聽覺系統彼此連動,耳部病理可表現為聽力改變、耳鳴、平衡失調或跌倒。 外耳(耳廓與耳道)負責收集/導引聲音,中耳(鼓膜、聽小骨、耳咽管)負責傳遞並放大振動且平衡壓力,內耳(耳蝸與前庭裝置)將機械訊號轉換為聽覺與平衡的神經輸入。
兒科耳部解剖會改變風險分布:兒童耳咽管較短且較水平,可能降低引流效率並提高中耳炎風險。
分類
- 評估領域:外耳/耳道所見、鼓膜線索、聽力型態與平衡症狀。
- 解剖-功能領域:外耳收音、中耳放大/壓力平衡、內耳聽覺-前庭轉導。
- 聽損型態分類:傳導性、感音神經性或混合性聽力受損。
- 傳導性聽損範例:耳垢栓塞、鼓膜穿孔與其他外耳/中耳阻塞型態。
- 感音神經性聽損範例:內耳/耳蝸損傷、第八對腦神經病變、老年性聽損與耳毒性藥物暴露。
- 年齡相關型態:老年性聽損(通常漸進、雙側,且在噪音環境語音辨識時最明顯)。
- 異常群組:發炎/感染性、阻塞性、先天/結構性與創傷相關疾病。
- 外耳結構異常範例:小耳症、大耳症、Stahl 耳形態變異、先天耳贅/耳前瘻管與創傷性菜花耳變形。
- 鼓膜異常範例:穿孔、鼓膜硬化/瘢痕、回縮、鼓膜炎與急/慢性中耳炎相關變化。
- 內耳異常範例:梅尼爾樣發作性眩暈伴隨波動性聽力/耳鳴/耳悶、迷路炎與創傷性耳蝸-前庭損傷。
護理評估
NCLEX 重點
先處理突發聽力改變、前庭不穩與感染擴散線索,再處理常規慢性發現。
- 評估耳痛、分泌物、聽力改變、耳鳴、眩暈與既往創傷/涉水暴露。
- 蒐集聚焦病史:起始/進展、感染/分泌物史、既往處置、耳毒性/其他藥物暴露,以及對溝通/工作/安全的功能影響。
- 評估可逆因素(例如耳垢栓塞)與長期噪音暴露史。
- 評估個人耳部照護習慣(例如棉棒或異物插入),此類行為可能造成耳道創傷或阻塞。
- 評估社交退縮或「微笑點頭但回答不一致」模式,這可能代表未通報的聽力困難,而非僅認知退化。
- 視診並觸診耳廓、耳道入口與乳突區是否有壓痛、水腫與紅斑。
- 對疑似外耳道感染,評估耳道紅腫、碎屑、搔癢與向上向外牽拉耳廓時疼痛加劇;使用otitis-externa線索篩查高風險個案惡性進展風險。
- 評估耳垢栓塞或異物,作為耳痛、聽力下降與鼓膜視野不完整的可逆阻塞原因。
- 以耳鏡檢查耳道皮膚/阻塞與鼓膜顏色、位置、完整性及地標;記錄膨隆、回縮、穿孔或積液。
- 將鼓膜所見與壓力/感染病史連結(例如反覆otitis-media、上呼吸道感染後耳痛/易躁或置管史)。
- 兒童急性耳痛情境中,評估鼓膜膨隆發紅所見,並在初步止痛介入後再評估疼痛反應。
- 必要時使用結構化聽力檢查,包括音叉比較測試。
- 在對話篩檢中,若病人持續讀唇、費力聽取、頻繁要求重複或說話音量異常大,應懷疑聽力受損。
- 在耳語測試中,逐耳分開測試並遮蔽對側,同時站在病人後方約一臂距離,以減少讀唇偏差。
- 使用低音量字母-數字混合序列(例如 4-K-2),若第一次回答錯誤則以不同序列重測。
- 將每耳 6 個耳語項目中至少正確重複 3 個,作為實用床邊通過門檻。
- 明確解讀音叉結果:Weber 偏側可提示不對稱;Rinne 陽性(AC > BC)傾向正常/感音神經型態,Rinne 陰性(BC >= AC)支持該耳傳導性聽損。
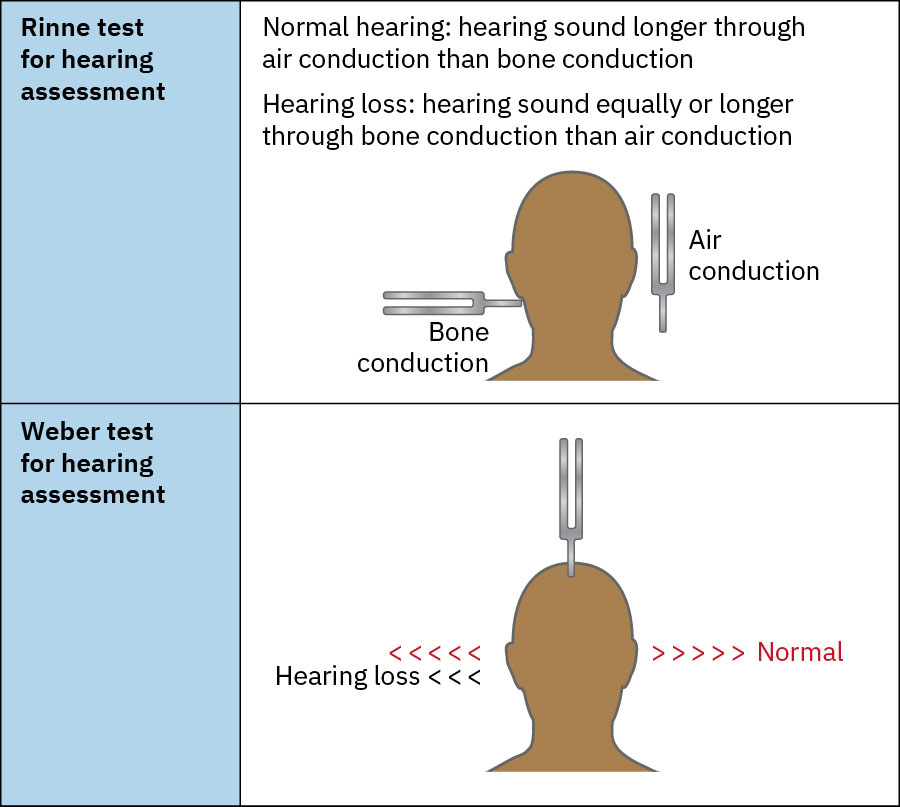 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.3.
- 依年齡調整耳鏡檢查技巧(體位/合作策略與耳鏡規格),以降低嬰幼兒不適並提升檢查品質。
- 對年幼兒童,向下向後牽拉耳廓以拉直耳道;對年長兒童,向上向後牽拉以最佳化鼓膜視野。
- 以步態/姿勢觀察與 Romberg 比較(先睜眼再閉眼)評估平衡,並做好防跌保護。
- 若 Romberg 僅在閉眼後惡化,應考慮本體感覺/前庭功能障礙;若兩種條件都不穩,則提示更廣泛平衡受損。
- 篩查耳鳴與眩暈型態細節(起始、誘發因子、噁心/嘔吐、功能影響),並與聽力改變所見連結。
- 對發作性眩暈且合併波動性聽力、耳鳴與耳悶者,升級內耳疾病評估。
- 對姿勢改變即出現「天旋地轉」眩暈者,評估良性陣發性姿勢性眩暈(BPPV)型態及相關跌倒風險。
- 當耳部/前庭主訴並存時,納入顏面神經(CN VII)不對稱篩檢。
- 記錄聽力型態變化與相關安全影響(溝通中斷、跌倒、定向障礙)。
護理措施
- 對紅旗徵象(突發單側聽損、重度眩暈、乳突痛或創傷相關缺損)立即升級。
- 當聽力或平衡受損時,執行溝通調整與防跌措施。
- 對持續職業/休閒噪音暴露,強化聽力保護行為。
- 教導安全耳部照護(除非有明確指示,避免向耳道內插入物品)。
- 對已治療病況,強化安全耳部照護與用藥遵從。
- 對otitis-externa治療計畫,強化正確滴耳給藥、疼痛趨勢再評估,以及發燒或反應不佳時緊急返診警示。
- 需要時支持耳垢處理路徑(軟化滴劑、沖洗或依流程手動清除),並在清除後再評估聽力與鼓膜所見。
- 對 BPPV 型態發現,協助轉介受訓臨床人員進行耳石復位,並在症狀穩定前強化安全注意事項。
- 對床邊聽力篩檢未通過(例如無法重複耳語詞),升級為聽力學轉介與追蹤規劃。
- 對不確定發現,透過重複檢查、設備確認、病人確認與必要時第二位臨床人員覆核進行驗證。
- 一致記錄耳鏡細節(耳道發現、耳垢/分泌物、鼓膜地標、膨隆/回縮/穿孔、平衡所見與聽力測試結果)。
快速惡化風險
漏掉突發聽力或前庭改變可能延誤治療,並增加跌倒與受傷風險。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| ototoxic-medications | 部分loop-diuretics(袢利尿劑)與其他藥物 | 監測新發聽損/耳鳴/眩暈趨勢並及早升級。 |
| Otic Antibiotics | 局部抗生素滴耳劑 | 確保正確給藥技巧並再評估症狀進展。 |
臨床判斷應用
臨床情境
一位新發耳痛病人主訴聽力悶塞與頭暈;乳突觸診有壓痛。
- 辨識線索:聽力與平衡改變合併耳後壓痛。
- 分析線索:此型態提示不僅是短暫性單純阻塞。
- 優先假設:首要任務是預防惡化與不穩造成的傷害。
- 產生解決方案:啟動升級路徑並實施安全防護。
- 採取行動:通知提供者、記錄客觀所見並支援安全移動/溝通。
- 評估結果:早期介入可降低併發症與跌倒風險。
相關概念
- assisting-with-sensory-deficits - 聽力支持策略可降低溝通與安全失誤。
- medication-effects-on-sensory-perception-and-safety - 說明藥物相關聽覺與前庭變化。
- fall-prevention - 前庭症狀會直接提高跌倒風險。
- otitis-externa - 外耳道感染管理與惡性風險升級脈絡。
- otitis-media - 中耳感染與積液鑑別,以及聽語風險管理。
- documenting-and-reporting-data - 結構化通報可提升照護連續性與升級品質。
自我檢核
- Weber 與 Rinne 所見如何支援聽損型態鑑別?
- 哪些耳部發現應觸發緊急而非常規追蹤?
- 為什麼有前庭症狀時,活動安全防護至關重要?