癲癇發作與癲癇
要點
- 癲癇發作是突發且不受控制的神經元放電,可改變動作、感覺、行為與意識。
- 癲癇定義為反覆無誘因發作(至少兩次事件,且間隔至少 24 小時)。
- 在美國,癲癇影響數百萬人,若缺乏持續管理支持,可能顯著降低生活品質。
- 癲癇重積狀態(發作 >5 分鐘,或連續發作且未恢復)屬神經系統急症。
- 護理優先目標為保護氣道、預防傷害、降低誘發因子與強化用藥遵從。
- 在部分難治型癲癇路徑中,由照護團隊管理的生酮型營養治療可降低發作負擔。
- 抗癲癇治療方案可能改變微量營養素狀態、骨骼健康風險、食慾/體重型態,以及特定藥物-食物交互作用。
- 在疾病晚期,即使照護目標以舒適為主,發作預防與降低外傷仍為優先事項。
病理生理
當 CNS 中興奮與抑制訊號失衡時會發生癲癇發作,常涉及 GABA 介導抑制下降與/或異常電放電網路。由此產生的同步化活動暴增可導致局灶性或全身性神經學表現。
病因可為特發性,或繼發於結構性、代謝性、感染性、血管性、毒性、戒斷性或創傷性過程。發作後恢復可從立即回到基線,到長時間疲倦、意識混亂或無力。
分類
- 局灶性(部分性)發作:起始於單一大腦半球。
- 局灶起始意識清楚發作:意識保留;可伴隨先兆(例如似曾相識、異常氣味、突發疼痛)、單側運動/感覺改變或自律神經症狀。
- 局灶起始意識受損發作:出現混亂或意識下降,合併自動症(例如咂嘴、腿部重複動作)、可能遊走,以及發作後失憶。
- 全身性發作:雙側半球受累。
- 全身性亞型:失神、強直、陣攣、強直-陣攣、肌陣攣與失張力(因肌張力突然喪失而有高外傷風險)。
- 未分類發作:混合型態或病因不明,包含原發/特發與次發病因。
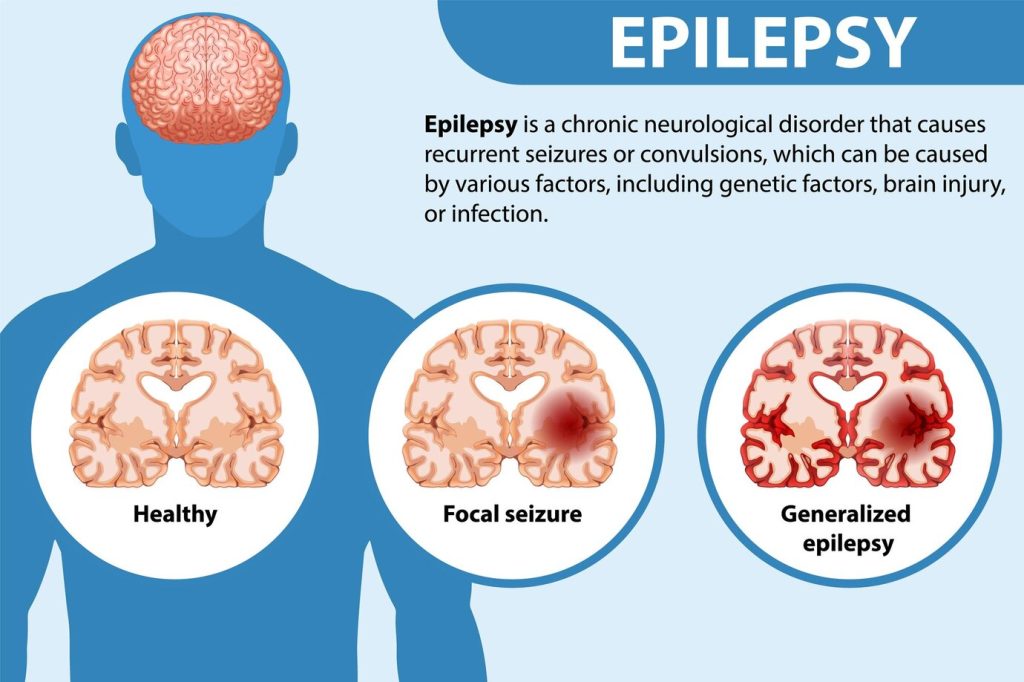 Illustration reference: OpenRN Health Alterations Ch.9.7.
Illustration reference: OpenRN Health Alterations Ch.9.7.
發作階段與誘發因子
- 階段:前驅期(preictal)、先兆期、發作期(ictal)與發作後期(postictal)。
- 常見誘發因子:壓力、疲勞、睡眠不足、酒精/咖啡因過量、脫水或漏餐、荷爾蒙波動、閃爍視覺刺激、毒物,以及部分藥物/物質暴露。
- 營養治療情境:生酮或改良 Atkins 計畫可用於部分難治型癲癇個案(兒科更常見),且需跨專業密切監測。
護理評估
NCLEX 重點
發作中與發作後立即階段的首要事項是氣道、氧合與預防外傷。
- 蒐集詳細病史:發作次數、持續時間、型態、先兆有無、意識程度與發作前/中/後表現。
- 在活動中發作期間,精確記錄起始與持續時間,以及發作間是否恢復意識,以快速辨識癲癇重積狀態風險。
- 評估藥物、補充品、酒精與物質使用情境,以及共病神經/代謝風險因子。
- 評估藥物相關營養影響(體重改變、食慾變化、維生素/礦物質耗竭、便祕與骨骼健康風險)。
- 評估藥物取得障礙(例如費用/保險中斷),因不遵從是突破性發作常見且可預防的誘因。
- 評估近期藥物毒性/戒斷風險與器官衰竭相關代謝失衡,作為可能的發作誘發因素。
- 評估發作後氣道安全、神經狀態、躁動、定向感與回復基線所需時間。
- 在學齡期癲癇照護中,評估出勤中斷、學習影響負擔,以及學校行動計畫/救援藥物流程準備度。
- 使用檢查確認型態並排除病因:EEG 或 SEEG、CT/MRI、SPECT/PET、特定感染情境下的腰椎穿刺,以及血液檢查(電解質、CBC、血糖、毒物學、如 phenytoin/phenobarbital 的治療藥物濃度)。
護理介入
- 若出現先兆,將個案移至安全且具隱私區域,並保護其免於環境性傷害。
- 發作期間:勿強行壓制、勿將物品放入口中、保護頭部、鬆開緊身衣物、可行時移除附近危險物/眼鏡/頸部物品,並為事件計時。
- 對癲癇重積狀態立即升級處置並支持緊急應變流程。
- 發作後:採側臥恢復姿勢、確認氣道、監測生命徵象/神經狀態、重新定向、平穩溝通,並記錄先兆有無、起始時間、活動期持續時間與發作後恢復長度。
- 在適應情境下執行住院發作預防措施(備妥氧氣/抽吸設備、床位降至低位、依機構規範執行床欄防護)。
- 支持心理社會因應與家屬對反覆事件管理的準備。
- 在學校情境中,與照顧者、校護、教師/教練及醫囑協作,制定發作行動計畫與救援藥物可近流程。
- 提供發作急救訓練與反汙名教育給學校人員與同儕,以降低可預防傷害與社會孤立。
- 若處方生酮治療,強化嚴格碳水限制,並確認藥物與補充品中的隱性糖來源(例如糖漿劑型與軟糖維生素),因少量糖暴露也可能降低治療效果。
- 強化常見抗癲癇藥交互作用注意事項:抗痙攣藥期間避免飲酒、phenytoin 與腸道灌食需分開,並與藥師/營養師共同檢視飲食型態問題(例如 valproate 計畫中的高大豆攝取)。
醫療與外科管理
- 急性發作控制可使用 IV benzodiazepines(例如 lorazepam、diazepam 或 midazolam),並搭配心肺監測與氣道支持。
- 維持治療常使用 抗痙攣藥(例如 levetiracetam、phenytoin、phenobarbital),並於適應情境下矯正液體/電解質失衡。
- 藥物抗性局灶型癲癇在特定外科候選者中,可能需要切除/離斷手術(例如葉切除、胼胝體切開、半球切開、多處軟腦膜下橫切,或熱消融路徑)。
- 神經調控選項在部分難治路徑中可包含迷走神經刺激、反應性神經刺激,或 deep-brain stimulation。
高風險惡化
若延遲升級處置,長時間發作可造成神經元損傷、缺氧、吸入與心肺功能受損。
藥理學
| 用藥情境 | 範例 | 主要護理注意事項 |
|---|---|---|
| 急性發作終止 | IV lorazepam、diazepam、midazolam | 需要持續呼吸/心臟監測與氣道支持。 |
| 維持性抗痙攣藥 | Levetiracetam、phenytoin、phenobarbital | 藥物需對應發作型態,監測不良反應/毒性並強化嚴格遵從。 |
| 劑量調整與監測策略 | 多數個案先採單藥治療 | 將劑量調整至控制發作且毒性最小;並依疾病、壓力與體重變化調整。 |
目前證據不支持對每位首次發作個案都例行啟動抗發作藥物;優先安排快速神經專科追蹤與個別化風險討論。
健康衛教與評值
- 教導勿突然停用抗痙攣藥,並提供漏服處理指引。
- 強化治療濃度檢驗追蹤,且使用 OTC/補充品前需先由醫療提供者評估。
- 若使用生酮或改良 Atkins 計畫,教導實務碳水追蹤(通常依處方限制極低每日總碳水),並對飲食耐受不佳或反覆突破性發作及時升級處理。
- 教導長期抗癲癇治療的持續營養檢驗追蹤(例如維生素 D/鈣與特定 B 群維生素狀態),以降低缺乏與骨質流失風險。
- 教導家屬/照顧者緊急應變步驟與何時呼叫 EMS。
- 強化誘發因子降低、駕駛/機械法規遵循、醫療警示識別與發作日誌追蹤。
- 協助家庭連結癲癇相關社區支持服務。
- 持續重新評值結果,並在目標部分達成或未達成時修訂照護計畫。
臨床判斷應用
臨床情境
一名已知癲癇的住院病人出現持續 6 分鐘的強直-陣攣發作,伴發紺,且發作間意識未恢復。
- 辨識線索:延長/反覆發作活動且有氧合風險。
- 分析線索:高度疑似癲癇重積狀態,且可迅速造成神經損傷。
- 確立優先假設:立即優先事項為穩定氣道與氧合,並緊急終止發作。
- 提出解決方案:啟動緊急應變、保護氣道、準備 IV benzodiazepine 給藥並持續監測。
- 採取行動:執行發作安全組合、記錄時間/發現並溝通惡化。
- 評估結果:發作停止、氧合穩定,並重新評估恢復趨勢。
相關概念
- 抗痙攣藥 - 核心長期藥物性發作預防框架。
- 熱性痙攣 - 小兒發燒相關發作型態,依年齡與持續時間分類。
- 神經系統診斷檢查與護理考量 - EEG/影像/檢驗的安全與判讀脈絡。
- 常見神經系統疾病辨識與優先照護 - 發作急症升級處置框架。
- 神經肌肉障礙照護優先事項 - 氣道與吸入風險預防重疊。
- 腦膜炎優先照護與顱內壓風險 - 感染性病因可誘發發作活動。
自我檢查
- 活動性全身性發作期間,哪些床邊處置是禁忌?
- 何時發作活動符合需緊急升級的癲癇重積狀態標準?
- 居家管理中哪些衛教重點最能降低突破性發作風險?