胃食道逆流疾病 GERD
重點整理
- GERD 是胃內容物向食道的慢性逆流。
- 此病在成人常見,疾病負擔可由僅有症狀的逆流進展至黏膜損傷。
- 核心風險因子包含下食道括約肌功能異常、食道裂孔疝氣、胃排空延遲、肥胖、菸酒使用、懷孕與部分藥物。
- 護理優先事項為症狀控制、風險因子調整,以及預防食道糜爛性或癌前期併發症。
病理生理學
當正常抗逆流屏障減弱時,逆流胃內容物反覆接觸食道黏膜,就會形成 GERD。下食道括約肌張力異常、壓力相關解剖改變(例如 食道裂孔疝氣)、胃排空延遲與食道清除機制受損,都會增加逆流暴露。
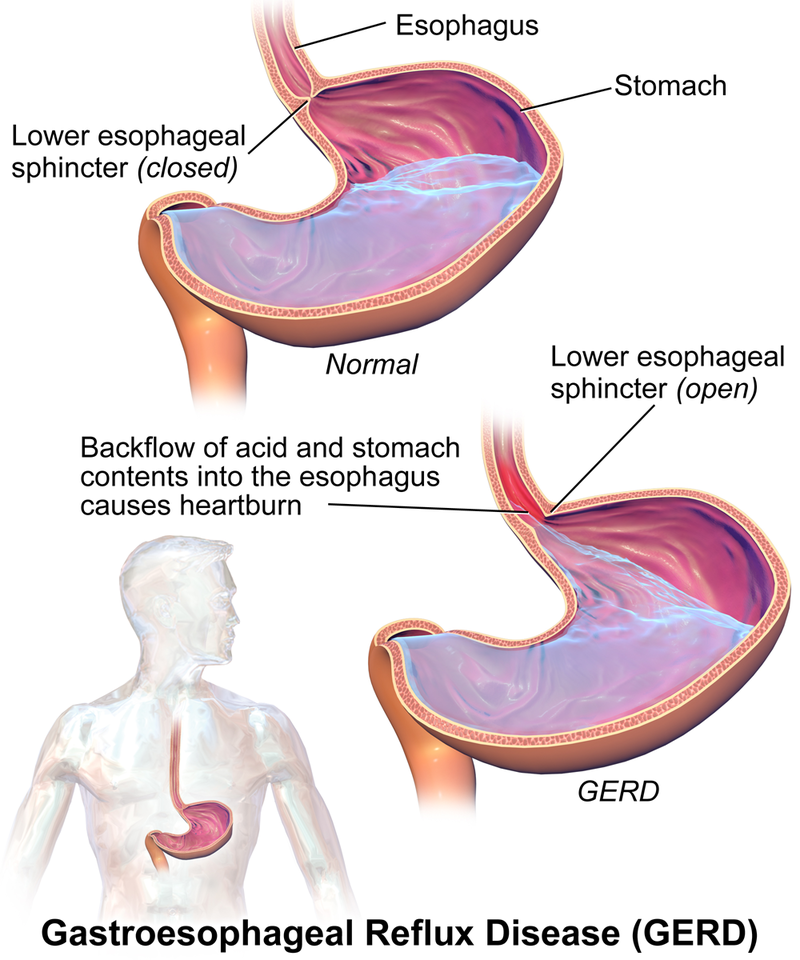 Illustration reference: OpenRN Nursing Pharmacology 2e Ch.7.3.
Illustration reference: OpenRN Nursing Pharmacology 2e Ch.7.3.
正常情況下,逆流酸可藉食道蠕動清除,並部分由唾液碳酸氫鹽緩衝。當這些防禦受損時,黏膜損傷會逐漸累積。持續逆流可由非糜爛性症狀進展到可見食道損傷,且在部分病人中提高化生變化風險。
慢性逆流損傷可促使正常鱗狀上皮被腸型細胞取代(Barrett 型態),長期會提高食道腺癌風險。
分類
- 非糜爛性逆流疾病:有逆流症狀但無可見食道糜爛。
- 糜爛性食道炎:逆流伴食道黏膜糜爛或潰瘍。
- Barrett 食道光譜:與慢性逆流暴露相關的腸化生風險狀態。
護理評估
NCLEX 焦點
需區分無併發症逆流症狀,與黏膜損傷進展線索。
- 評估典型症狀型態,包含餐後或平躺時胸骨後灼熱(heartburn)與胃酸逆流。
- 篩查相關症狀,如 吞嚥困難/吞嚥痛、噁心、上腹痛與頻繁噯氣。
- 辨識非典型表現,包含慢性咳嗽、聲音沙啞/喉炎、胸痛、新發氣喘樣型態與牙齒酸蝕疑慮。
- 篩查風險因子,包含中心型肥胖、吸菸、Barrett/食道癌家族史型態、懷孕、菸酒使用、年齡、社經限制與藥物促成因子。
- 隨時間追蹤功能影響與對生活型態或藥物措施的反應。
- 鑑別逆流性胸痛與潛在心肌缺血表現,必要時升級心因性排除流程。
- 評估營養狀態,並監測吸入相關線索(喘鳴、慢性咳嗽、聲音沙啞),且在疑似糜爛性疾病時監測貧血風險。
- 了解 Barrett 變化可無症狀,可能在因慢性逆流症狀開立的內視鏡檢查中被發現。
診斷
- 臨床診斷/PPI 試驗:許多病人可由病史,或對經驗性質子幫浦抑制劑治療的症狀反應來診斷。
- EGD 升級:若有警訊特徵(例如吞嚥困難/吞嚥痛、貧血/低紅血球指數、吐血或非預期體重下降)應考慮及時內視鏡評估,並評估糜爛損傷、Barrett 變化、狹窄或惡性風險。
- Barrett 變化切片確認:內視鏡組織取樣可確認腸化生;病灶節段長度(短節段 vs 長節段)有助分層監測規劃。
- 動態逆流監測:難治症狀可能需以導管進行 LES 鄰近酸暴露監測,以比對症狀與酸暴露關聯。
護理介入
- 強化個別化風險因子降低與症狀誘因迴避策略。
- 當症狀持續或警訊特徵出現時,支援診斷與治療升級。
- 促進長期管理計畫遵從性,以降低復發與損傷進展。
- 使照護計畫對齊疼痛降低、生活型態調整理解、健康體重進展、營養充足性與用藥遵從性目標。
- 優先採生活型態管理:睡前約 3 小時避免進食、床頭抬高約 6-9 英吋,並減少常見誘發食物/飲品(例如咖啡因、巧克力、高柑橘、重辣或碳酸飲品)。
- 當肥胖加重逆流負擔時,支援減重規劃。
- 鼓勵少量多餐,並在進食期間/後保持直立姿勢以減少逆流負擔。
- 對難治性疾病或藥物副作用無法耐受者,準備外科路徑如腹腔鏡 Nissen 胃底摺疊術,尤其在大型食道裂孔疝氣時。
- 在胃底摺疊術後監測症狀變化,包含暫時性腹脹、吞嚥困難 與打嗝能力下降,並追蹤整體逆流改善。
- 衛教監測可能糜爛性出血警訊(嘔吐物或糞便帶血),並強化戒菸、避免飲酒與減少升壓行為(用力、頻繁彎腰、劇烈咳嗽)。
藥理學
| 藥物類別 | 在 GERD 照護中的角色 | 主要護理注意事項 |
|---|---|---|
| proton-pump-inhibitors (PPIs and H2 blockers) | 當生活型態措施不足時的一線抑酸治療 | PPIs 通常為非糜爛性與糜爛性疾病控制首選;需強化遵從性與監測規劃。 |
| proton-pump-inhibitors (H2 receptor antagonists) | 在特定症狀型態中的額外抑酸選項 | 有 OTC 與處方路徑;需確認自行用藥狀況與反應。 |
| antiemetics (prokinetic therapy) | 在特定難治型態中的動力支持 | Metoclopramide 長期使用受不良反應風險限制,故需持續進行效益-風險再評估。 |
關聯概念
- proton-pump-inhibitors - 多數 GERD 表現的一線抑酸治療。
- digestive-system - 與逆流相關的食道與胃部生理基礎。
- comprehensive-abdominal-assessment - 結構化症狀與紅旗線索評估。