帕金森病
要点
- 帕金森病是一种进行性运动障碍,可从轻度单侧症状进展至 ADL 完全依赖。
- 核心机制是多巴胺耗竭,并伴运动通路中乙酰胆碱相对过多。
- 基底节变性可同时累及多巴胺和去甲肾上腺素通路,促成自主神经不稳定。
- 当前药物治疗仅缓解症状,不能阻止神经元退行性变。
- 典型运动特征为静止性震颤、肌强直、运动迟缓/运动不能和姿势不稳。
- 随疾病负担加重,可出现自主神经与认知-行为症状。
- 左旋多巴疗效受营养影响:高蛋白同食可降低药效,而 B 族维生素充足有助于降低同型半胱氨酸相关风险。
病理生理
帕金森病反映为多巴胺能神经元进行性丢失,以及运动控制通路中由多巴胺介导的抑制作用下降。随着多巴胺减少,胆碱能兴奋活性在功能上相对占优势,损害自主运动协调。
临床运动症状通常在多巴胺明显耗竭后才显现。多巴胺缺失还与自主神经改变相关,如 体位性低血压、流涎和夜尿,增加日常安全负担。
病理性 α-突触核蛋白聚集(路易体模式)与进展期疾病中的额外认知-行为改变相关。
临床表现
- 静止性震颤:最常见的初始主诉;在有目的运动时减轻,可呈典型“搓丸样”。
- 肌强直:被动活动阻力增加,常呈齿轮样,进展后可出现全身僵硬与 ADL 功能受限。
- 运动迟缓/运动不能:自主运动启动迟缓或缺失,包括从坐位起身困难。
- 姿势不稳与步态改变:前屈姿势伴冲步样小碎步步态,跌倒风险高。
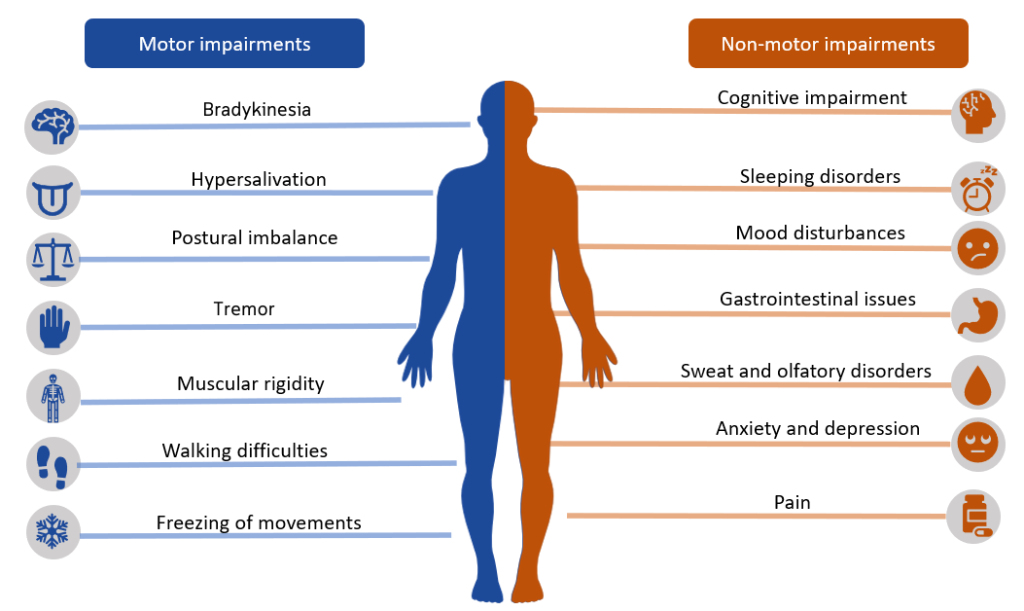 Illustration reference: OpenRN Health Alterations Ch.9.6.
Illustration reference: OpenRN Health Alterations Ch.9.6.
进行性面部与延髓肌群受累可导致面具脸、构音障碍、吞咽困难,以及误吸/营养不良风险。疾病晚期还可出现精神病症状或 痴呆 谱系认知下降。
分类
- 阶段 1(初期):单侧肢体受累,伴轻度震颤/无力。
- 阶段 2(轻度):双侧受累,伴静止性震颤、运动迟缓和面具样表情。
- 阶段 3(中度):姿势不稳、步态异常和搓丸样震颤。
- 阶段 4(重度):明显运动不能与强直,伴显著功能障碍。
- 阶段 5(完全依赖):ADL 几乎完全依赖照护者。
护理评估
NCLEX 重点
要区分慢性基线帕金森体征与突发新发局灶性缺损,后者可能提示独立的急性神经系统急症。
- 评估渐进性进展模式、症状负担和当前阶段相关的功能限制。
- 评估典型症状:静止性震颤、肌强直、运动迟缓/运动不能和姿势不稳。
- 评估跌倒风险、转移安全及 ADL 依赖随时间的变化趋势。
- 报告力量、步态、活动能力或认知变化,因为这些常提示有意义的功能下降。
- 评估自主神经症状(体位性低血压、流涎、夜尿)及进展中的认知/行为改变。
- 随强直进展,评估言语音量变化、吞咽安全及误吸警示信号。
- 评估 便秘、尿潴留、性功能障碍、睡眠障碍、抑郁、幻觉及判断/决策受损。
- 优先关注常见护理诊断领域:活动受限、吞咽困难、意识混乱/记忆改变、沟通受损、跌倒风险、活动耐受不良和便秘。
诊断方法
帕金森病没有单一确诊检查。诊断主要基于临床,当至少存在两项典型运动体征时可获得支持。附加检查用于排除其他神经系统病因:
- 血液检查用于评估非帕金森病因。
- 在特定情境下使用 DAT 扫描/SPECT 通路识别多巴胺系统功能障碍。
- 在特定情境下使用 SPECT 识别多巴胺生成神经元活动下降。
- 脑脊液分析可显示多巴胺降低模式。
- 磁共振成像(MRI)和 PET 用于支持鉴别评估并排除结构性替代病因。
- 计算机断层扫描(CT)成像可帮助排除其他结构性病因,但不能直接确诊帕金森病。
护理干预
- 制定与当前阶段和步态不稳程度相匹配的活动与防跌倒计划。
- 将辅助器具置于可及范围,并给予额外时间以安全完成 ADL。
- 通过允许额外 ADL 时间并提供针对性辅助支持来保留独立性。
- 在可及条件下,尽早协调运动障碍专科和康复服务。
- 处理限制专科、康复与心理健康照护可及性的健康公平障碍。
- 随时间重新评估活动能力、误吸预防、沟通效能、肠道功能和安全结局等照护目标。
- 与 PT/OT 协作制定 ROM/拉伸/活动计划,进行辅助器具训练,并使用适配设备以维持 ADL 参与。
- 与 SLP 协作处理构音障碍和 吞咽困难,包括吞咽肌训练和替代沟通方式。
- 当药物反应下降时,预期开展高级管理讨论(如立体定向苍白球切开术或脑深部电刺激),并强化术后监测计划。
- 按时给予 PD 药物以维持治疗稳定性,并监测 体位性低血压、意识混乱和幻觉。
- 在保留自主性的同时实施制动并发症预防措施(压伤预防、肠道计划、挛缩预防)。
- 将活动安排在功能高峰时段(通常较晚上午)以减少匆忙和疲劳。
- 协调营养师介入吞咽困难饮食(如软食/增稠液体)、营养补充和针对 便秘 的饮食调整。
- 在可行时将左旋多巴给药安排在餐前约 30-60 分钟,并监测高蛋白摄入集中于给药时段导致的疗效下降。
预期结局
- 来访者无严重跌倒或 制动并发症。
- 在预防误吸的同时维持足够营养与水合状态。
- 沟通策略足以满足照护需求。
- 来访者与照护者能够描述症状管理与应对策略。
健康教育与照护衔接
- 教导安全用药,并尽早报告急性意识混乱、幻觉和重度体位性症状。
- 教导家庭防跌倒措施(移除杂物/地毯、正确使用辅助器具)。
- 强化症状管理日常:补液/高纤维应对便秘、睡眠卫生习惯和以增强能力为导向的应对。
- 鼓励照护者使用支持小组和帕金森病相关社区组织。
- 联合个案管理/社工支持心理社会规划、保险/财务协调、喘息照护规划及潜在长期照护衔接。
评估
结局评估应持续进行,并在每次复评、重大诊断/实验室更新及跨学科/家庭照护回顾时重复。若结局部分达成或未达成,应修订并重新实施照护计划。
并发症风险
进展性强直、步态障碍和吞咽下降会增加跌倒、误吸、营养不良和照护者负担风险。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [dopaminergic-therapy] | 卡比多巴/左旋多巴(Carbidopa/levodopa)及多巴胺受体激动剂方案 | 监测症状波动、异动症、体位性低血压和神经精神不良反应。 |
| MAO-B/MAOI 相关方案 | 司来吉兰(Selegiline)、雷沙吉兰(rasagiline) | 强化酪胺注意事项,并监测高血压或不良神经系统效应。 |
| 抗胆碱药相关方案 | 苯扎托品(Benztropine)、苯海索(trihexyphenidyl) | 监测老年人耐受性差、尿潴留(尤其伴 BPH)和眼压升高风险。 |
| COMT 抑制剂相关方案 | 恩他卡朋(Entacapone)、托卡朋(tolcapone) | 与卡比多巴/左旋多巴(carbidopa/levodopa)联用以延长获益持续时间;监测疗效与不良反应。 |
| 多巴胺调节相关方案 | 金刚烷胺(amantadine) | 监测自杀风险、水肿/心衰加重及突然停药引发类 NMS 风险。 |
| 腺苷通路辅助方案 | 伊斯曲茶碱(istradefylline)相关情境 | 在部分左旋多巴方案中可减少“关期(off)”发作;监测异动症和失眠模式。 |
| 帕金森精神病治疗 | 匹莫范色林(pimavanserin)相关情境 | 在部分病例用于幻觉/妄想通路;监测 QT 相关及精神状态安全问题。 |
基于左旋多巴的方案在疾病早期最有效,但其持续时间可随时间缩短。长期治疗(常在 5-10 年后)可出现异动症和耐受模式,需调整剂量/频次、变更方案,或在特定情境下进行严密监测的药物暂停。
临床判断应用
临床情景
一名老年帕金森病患者主诉小碎步步态加重、近跌倒增多,且新近出现穿衣依赖。
- 识别线索:运动功能进行性恶化并伴伤害风险上升。
- 分析线索:阶段进展正在降低安全活动能力与 ADL 能力。
- 确定优先假设:首要任务是立即稳定安全并降低跌倒风险。
- 提出解决方案:加强转移监督、优化辅助器具并协调跨学科复评。
- 采取行动:落实防跌倒措施并向照护团队沟通功能下降。
- 评估结局:近跌倒减少,ADL 计划已调整以保留功能。
相关概念
- 神经系统 - 运动控制中的多巴胺通路功能障碍。
- 多巴胺能治疗 - 症状控制的药物策略。
- 常见神经系统疾病识别与优先照护 - 模式识别与升级处理背景。
- 跌倒预防 - 针对步态与姿势不稳的高优先安全框架。
- 照护者角色压力 - 进行性依赖会增加家庭照护负担。
自我检查
- 哪些临床表现提示帕金森病进展,而非急性 卒中 模式?
- 为什么多巴胺耗竭会同时产生运动与自主神经表现?
- 随着 ADL 依赖增加,哪些照护优先事项最能降低伤害风险?