肠内营养支持
要点
- 当胃肠道功能尚可但口服摄入不安全或不足时,优先选择肠内营养。
- 在姑息病程中,若仍有食欲但吞咽受损,可考虑肠内支持。
- 常见途径包括 NG/OG(多为短期,常见约少于 4 weeks)和 PEG/PEJ(较长期)。
- 安全照护需要路径核对、误吸预防措施和持续耐受监测。
- 最严重并发症是胃内容物呼吸道误吸,可进展为危及生命的 吸入性肺炎。
- 水合安全要求在有医嘱时可靠执行自由水给予;漏给可导致脱水和高钠血症。
- 肠内给药时应一次一药,给药前/药间/给药后冲管,并在 I&O 中记录冲管总量。
- 开始前需核对完整肠内营养(EN)医嘱组成(配方、途径、方法、速度和自由水冲管计划),并在喂养前解决疑问。
- 在高需求高代谢状态(如重度烧伤)中,早期启动肠内营养(可行时常在 24 小时内)有助于蛋白-热量补充。
病理生理
肠内喂养通过消化道提供营养,可维持肠道完整性和生理性营养处理。当吞咽或口服摄入受损但消化/吸收能力仍足够时适用。
分类
- 短期通路:NG 或 OG 管路。
- 长期通路:PEG 或 PEJ 通路。
- 附加路径变异:部分机构在特定长期或胃耐受不良背景下,按本地政策使用鼻十二指肠(ND)路径。
- 输注模式:按照护计划可为持续、间歇或推注给入。
- 路径选择背景:OG 管通常用于插管/镇静来访者;清醒来访者因干呕/呕吐风险较高,通常需替代通路。
- 常见适应证模式:昏迷或机械通气、高需求分解代谢疾病(如烧伤或重症)、进展性神经认知/神经肌肉 吞咽受损(如痴呆或晚期 帕金森病)、HIV/化疗/脓毒症照护中的重度厌食,以及上消化道梗阻/狭窄/肿瘤。
- 卒中后吞咽风险模式:急性卒中后常见吞咽困难;若口服摄入不安全,一旦气道-吞咽安全评估完成,应尽早进行肠内营养规划(团队评估下常约 48-72 小时内),以限制高代谢需求期营养缺口。
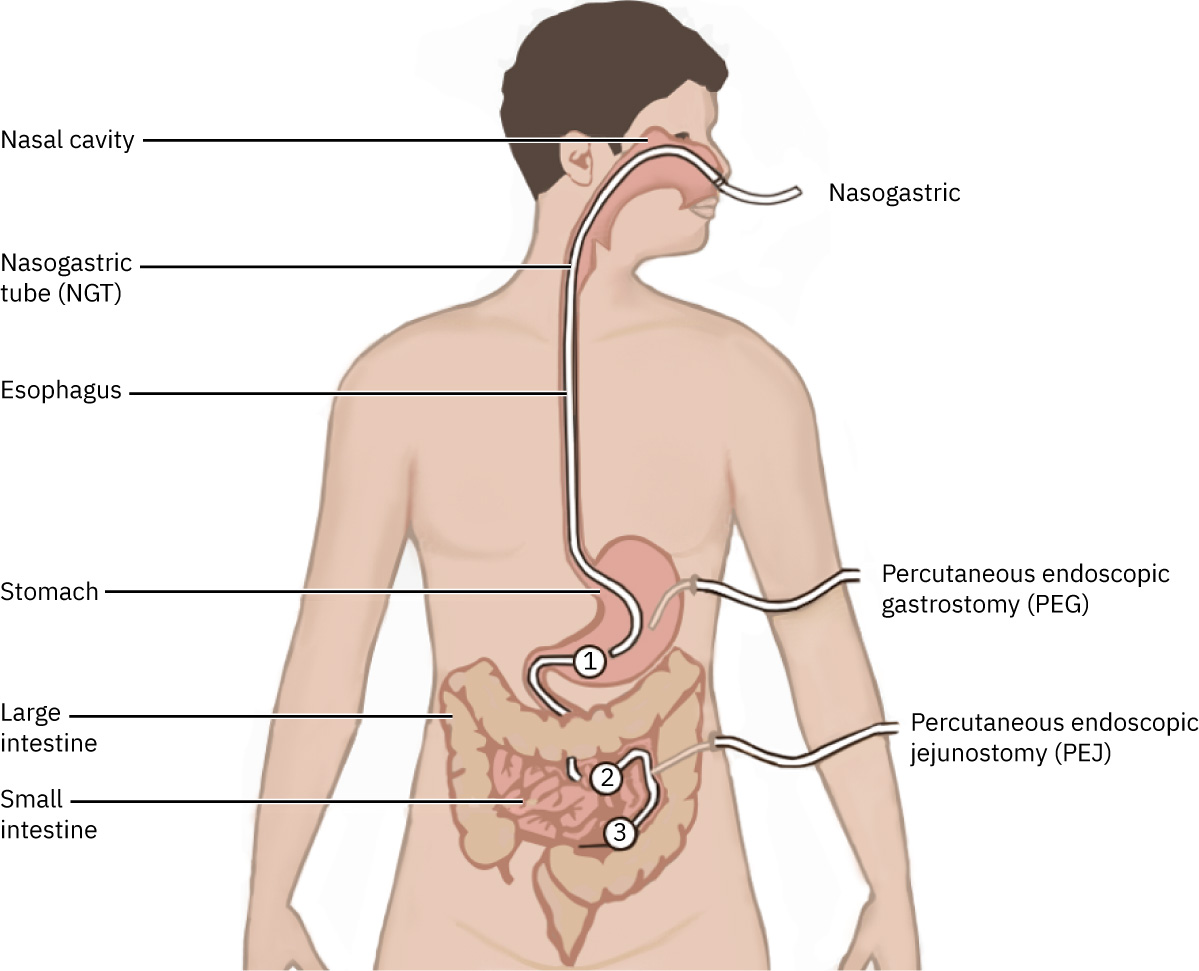 Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.17.3.
护理评估
- 评估喂养适应证、胃肠功能、误吸风险和当前营养状态。
- 评估管位核实状态与通路点完整性。
- 评估漏液、置入点红斑/渗出及肠内通路周围皮肤破损风险。
- 评估耐受线索:腹胀、恶心/呕吐、痉挛、腹泻/便秘及水合模式。
- 评估来访者对管饲的心理社会反应、置入点不适,以及喂养后咳嗽/呼吸症状(作为潜在不耐受或误吸预警线索)。
护理干预
- 每次给入前核对路径与配方医嘱,并按政策在喂养/给药前复核管位。
- 与医生、营养师、药师及床旁护理团队协作,制定配方选择、水合计划及给入方法/速率。
- 在急性卒中伴持续吞咽困难路径中,避免长期营养中断;完成气道吞咽安全评估后应尽早升级替代途径喂养。
- 对重度分解代谢状态(如大面积烧伤或广泛伤口愈合),应优先及时启动肠内营养流程,以在口服不足时及早达成蛋白-热量目标。
- 在启动或重大调整前核对 EN 处方完整性(配方类型、途径、给入方式、输注速度及自由水冲管量/频次)。
- 对 NG/OG 管,置管后记录外露长度,并在每班及每次使用时追踪移位。
- 优先采用循证置管核实方法(可见外露长度与 X 线确认基线比对,并按计划间隔及每次喂养/给药前复核),避免依赖不可靠床旁方法,如听诊注气法。
- 在政策允许时仅将抽吸液 pH 检查作为辅助;若管位仍不确定,应暂停使用并获取确定性核实。
- 按政策执行置管确认和冲管流程,包括间歇喂养和给药前后冲管。
- 强化每班及按需常规冲管,降低堵管风险。
- 对肠内给药,每种药物单独准备,按政策/医嘱稀释,避免多药同杯/同注射器混合。
- 若持续/间歇喂养正在运行,应依据用药要求暂停喂养(如与喂养不相容、需空腹或需先完成置管核实),并按医嘱/政策恢复。
- 若胃内喂养耐受差(如胃排空延迟模式),应预期医生/营养师复评并考虑幽门后或空肠给入策略。
- 以“给药级可靠性”执行医嘱自由水给入,并按政策记录每次剂量。
- 肠内治疗期间将床头抬高至少 30 度(并按医嘱在喂养后保持抬高)以降低误吸风险。
- 喂养期间及喂养后按计划保持床头约 30-45 度(在可耐受前提下)。
- 肠内给药期间保持床头至少 30-45 度;除非持续喂养方案另有规定,给药后继续抬高约 60 分钟。
- 监测出入量、电解质和血糖趋势、体重趋势及并发症;异常时及时升级处理。
- 结合胃残余量与喂养不耐受整体情况评估;在无其他不耐受体征且政策允许时,避免因较低残余量不必要中断喂养。
- 对 GRV 流程,在无其他不耐受线索且政策允许时,通常不因低于约 500 mL 的残余量常规中断喂养。
- 若按政策进行残余评估且管位已确认,按政策处理抽吸液(许多流程会将残余回注入胃管,除非有禁忌)。
- 若推注出现腹部痉挛,可考虑使用室温配方并复评耐受模式。
- 严格执行冲管流程(如喂养和给药前后 + 按计划保持通畅冲管),并在每班及每次使用时监测管路移位/堵塞。
- 若发生堵管,首选用 60-mL 注射器温水冲洗疏通;避免酸性冲洗液(如蔓越莓汁或碳酸饮料)以免加重堵塞。
- 使用肠内专用连接安全实践(如 EnFit 兼容路径),避免临时静脉/喂养适配器,并在重新连接/交接时追踪管路来源以减少误连接危害。
- 在足够照明下执行管路重连,确认所有连接牢固,并按政策在近端/远端标识管路以减少误连接错误。
- 给药流程中,在开始、药间和结束均应冲管(成人常见每次至少 15 mL 水,除非限液/政策另有规定)。
- 若为减压目的正在吸引,给药期间断开吸引,通常暂停/夹闭约 20-30 分钟后再恢复,以支持药物吸收。
- 对重力/推注喂养,输注期间及结束后至少约 1 小时保持床头 ≥30 度,除非有禁忌。
- 检查置入/出口位是否有漏液、红斑和脓性引流;异常及时上报。
- 对 PEG/PEJ 外部置入位按政策每日清洁(常用清水或生理盐水润湿纱布清洁,风干后再调整固定盘),皮肤破损风险存在时使用屏障保护。
- 按政策记录每次喂养/冲洗:给入量、冲洗液与冲管体积、残余发现(若测量则记录量/颜色/气味/性状)、管位核实方法及来访者耐受情况。
- 若计划自由水剂量漏给,或浓缩配方计划缺乏水合覆盖,尤其在无法表达口渴的来访者中应立即升级处理。