神经系统
要点
- 神经系统负责处理感觉输入、协调运动并支持认知与行为。
- CNS(脑和脊髓)承担解释与传导控制,PNS 将这些中枢与外周连接。
- ANS 分支(交感与副交感)为应激反应与恢复提供互补的非随意控制。
- 神经元信号传递依赖神经递质与充足代谢燃料,尤其是葡萄糖。
- 脑组织高度依赖灌注:葡萄糖无法储存,短暂供氧中断即可引发快速神经元损伤。
- 神经递质由氨基酸构件合成,因此足量蛋白摄入可支持神经感觉功能。
- 年龄相关信号减慢会增加跌倒风险与功能脆弱性,需要主动安全支持。
病理生理
中枢神经系统(脑和脊髓)整合感觉信号并产生适应性运动与认知反应,而周围神经系统通过脑神经和脊神经在这些中枢与靶组织间传递信息。快速电化学传导支持反射、平衡控制、沟通和日常生活所需的执行功能。
相对体积而言,大脑代谢需求很高,且依赖持续脑灌注以输送氧和营养。由于神经元几乎不储存葡萄糖,维持功能需要持续摄入与循环;持续低灌注或低氧血症可快速触发毒性代谢产物累积并造成不可逆神经元损伤。
神经控制既包括自动调节(例如呼吸与心血管模式),也包括意识加工(感觉、学习、记忆与情绪反应)。因此失调可导致躯体与认知-行为功能同时受损。
神经表现可随年龄、代谢不稳定及进行性神经退行性疾病而下降。信号传导变慢、感觉缺损与认知受损会增加受伤风险、沟通障碍与独立性丧失。
在儿科来访者中,神经发育差异会影响风险模式:新生儿/婴儿体温调节更不成熟(尤其头部暴露时),运动发育未完成且跌倒风险增加,头身比更大,颅骨更薄。婴儿期脑快速生长也会增加对氧与葡萄糖供应受损的敏感性。
神经功能受损可由感染、创伤、退变、肿瘤、缺血性血流中断、结构缺陷与自身免疫疾病引起。其影响可呈多系统,并包括并发的躯体、认知与心理社会功能障碍。
脑功能分区共同支持整合行为。小脑协调精细运动控制,下丘脑参与自主神经与内分泌稳态调节,丘脑将感觉与运动信号中继至皮层网络。
大脑及大脑皮层是最大的脑组成部分,并与间脑、脑干和小脑形成整合网络。大脑半球侧化有助于优势语言/逻辑加工(常为左侧)与创造性-直觉加工(常为右侧),胼胝体作为主要半球间通信通路。 皮层表面由脑回与脑沟构成,纵裂将左右半球分开。
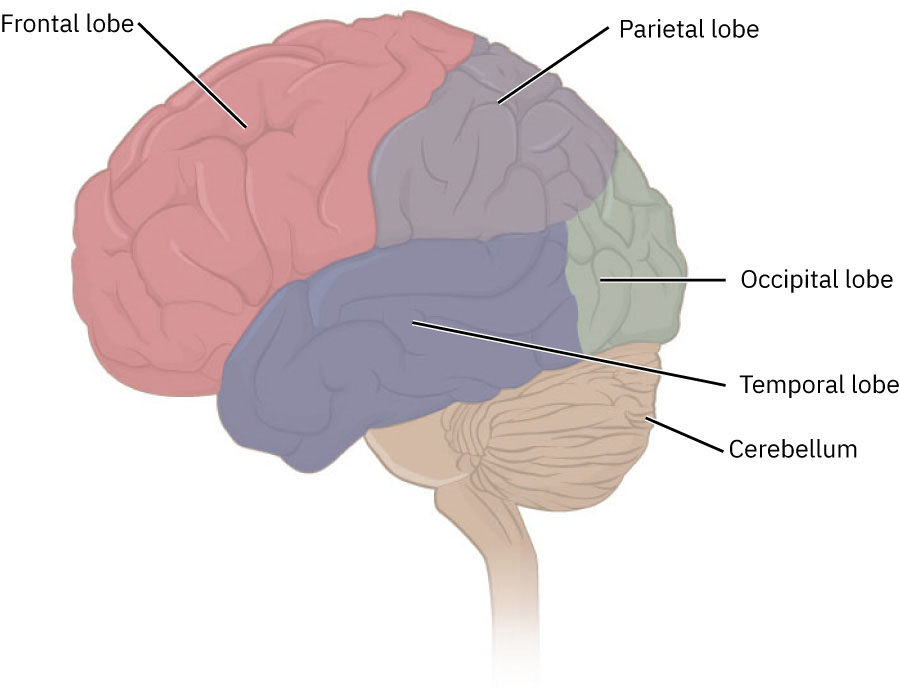 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
CNS 保护与支持结构包括产生脑脊液的脑室,以及包绕神经组织的脑膜(软脑膜、蛛网膜与硬脑膜)。脑干通路支持自主心肺控制及吞咽、咳嗽、呕吐等保护性反射。
脑干(中脑、脑桥、延髓)连接高级皮层中枢与下行通路。中脑回路支持视听反射整合;脑桥通路参与小脑通信与呼吸调节;延髓中枢调节呼吸、心率、血压、吞咽、喷嚏与呕吐反射。
小脑功能不仅涉及精细运动协调,还通过持续的肌-关节感觉反馈环路参与姿势觉与本体感觉整合。
在细胞层面,神经元产生电冲动与化学信号,胶质细胞提供结构与功能支持。轴突传出冲动,树突接收输入,突触实现神经连接间的神经递质通信;胶质来源髓鞘可提升传导效率。
营养状态会影响神经恢复轨迹。营养不良、吞咽困难相关摄入延迟及炎症分解代谢状态与卒中、创伤性脑损伤 和神经退行性疾病中的较差结局相关,而均衡宏量营养与目标化微量营养素充足(例如 B 族维生素、铁、镁、锌和碘)可支持神经传递、髓鞘完整性与脑代谢。
异常冲动传导与神经递质失衡可促成多种神经与精神健康障碍。神经传递背景有助于解释不同疾病为何表现为运动、情绪、认知、疼痛或发作改变。
分类
- 核心功能领域:感觉处理、运动控制、认知与语言。
- 核心处理序列:感觉(输入)、整合(处理/解释)与反应(随意或非随意输出)。
- 核心结构领域:CNS(脑和脊髓)与 PNS(脑神经与脊神经)。
- 半球控制模式:左右大脑半球通过胼胝体纤维通信,并主要控制对侧躯体运动输出。
- 脑神经组织:十二对脑神经(I-XII)主要支持头颈部感觉与运动功能,迷走神经影响可延伸至胸腔及上腹部器官。
- 脑神经功能模态模型:各脑神经为感觉、运动或混合通路;缺损解读应与模态匹配。
- 脑神经模态分布:三对脑神经主要为感觉性,五对主要为运动性,四对为感觉-运动混合通路。
- 脊神经组织:混合感觉/运动脊神经对包括 C1-C8、T1-T12、L1-L5、S1-S5 及一对尾神经。
- 节段支配标志:C1-C5 支持上颈段/头颈功能,C3-C5 支持膈神经-膈肌呼吸,C5-T1 支持臂丛/上肢功能,胸神经根支持躯干/腹壁通路,L1-L5 支持腰丛及前侧肢体感觉运动通路,L4-S4 参与骶丛并涉及臀部/足部通路背景。
- 细胞信号架构:神经元胞体、轴突、树突、突触与胶质支持。
- 突触信号类型:电突触采用细胞间直接传导;化学突触通过突触间隙神经递质释放传导。
- 神经化学传递模型:释放到突触中的神经递质与靶神经元、肌纤维或其他效应组织上的特异受体结合。
- 主要神经递质模式:
- 主要脑功能区:额叶(运动与执行规划)、顶叶(躯体感觉)、颞叶(听觉与语言理解)及枕叶(视觉处理)。
- 皮层叶细化:
- 额叶:注意力、执行功能、运动控制、情感/人格/抑制/判断、表达性语言(Broca 区)及初级运动带对侧随意运动协调。
- 顶叶:感觉整合(触觉、压力、振动)、本体感身体图谱及空间/左右定向。
- 颞叶:听觉处理、声音-语言记忆及接受性语言理解(Wernicke 区)。
- 枕叶:视觉解释/视觉记忆处理,并支持视觉反射与平滑眼动协调。
- 其他核心区域:小脑(精细运动控制)、下丘脑(自主与稳态调节)及丘脑(感觉/运动中继)。
- 间脑整合:下丘脑与丘脑协调自主中继、内分泌调节与感觉优先级;下丘脑支持口渴、睡眠、饥饿、体温、应激、生殖及垂体驱动激素控制。
- 基底节作用:支持精细运动控制与运动协调的深部大脑核团。
- 保护/支持结构:脑室(CSF 生成)、脑膜(软脑膜、蛛网膜、硬脑膜)及临床相关脑膜间隙(硬膜外、硬膜下、蛛网膜下)。
- 脑干组织:中脑(视听反射与通路中继)、脑桥(桥接与呼吸调节)、延髓(生命反射中枢并参与网状结构觉醒/睡眠-觉醒调节)。
- 脊髓组织:延髓向下延续至约 L2 水平,并有颈/胸/腰/骶区输出模式。
- 马尾背景:在早期发育中,椎柱生长超过脊髓长度而形成远端腰骶神经根束。
- 脊髓灰质角功能:
- 后角(背侧):感觉信息处理。
- 前角(腹侧):向骨骼肌输出躯体运动。
- 侧角:位于胸/上腰及骶段的自主运动神经元胞体区域。
- 自主调节领域:下丘脑-脑干-脊髓协同调节非随意心肺、血管、胃肠、腺体及体温调节功能。
- 自主分支:
- 交感分支(“战或逃反应(fight or flight)”):支持能量消耗与应激反应(例如散瞳、支气管扩张、部分血管床收缩、心率/收缩力升高、胃肠道(GI)运动/分泌下降)。
- 副交感分支(“休息与消化(rest and digest)”):在非应激状态占主导,具有相反效应以支持消化、心脏放松与恢复性稳态。
- 神经通路组织:
- 上行通路将来自外周受体的感觉输入经脊髓中继传至丘脑/小脑及皮层处理中心。
- 下行通路将运动输出传至下运动神经元,以控制随意与非随意运动。
- 主要下行束包括皮质脊髓/皮质延髓系统(随意运动)及前庭/网状/红核脊髓系统(姿势、肌张力与自动运动调节)。
- 脊髓损伤定位模式:高位颈段损伤可致四肢瘫(四瘫),低位病灶更常致截瘫,且运动/感觉缺损可分离出现。
- SCI 感觉安全模式:肢体瘫痪并不等同于感觉缺失;在明确感觉状态前应维持疼痛安全预防措施。
- 边缘系统贡献:整合情绪行为与记忆,影响生存反应。
- 运动反应调控:躯体通路介导有意随意运动,而自主通路介导非随意器官反应及反射相关内脏效应。
- 神经营养脆弱模式:吞咽困难、抑郁、运动障碍、胃轻瘫与认知受损可降低摄入,而神经疾病会增加代谢需求。
- 年龄相关下降领域:反应时间变慢、感觉丧失与安全风险升高。
- 神经发育背景:慢性神经疾病还包括神经发育障碍(如 ASD 与 ADHD),常与焦虑或其他精神健康问题共存。
- 诊断与治疗复杂性:不同个体表现差异大,因此持续变化症状常需长期用药与纵向复评。
- 慢病情境:帕金森病、ALS、失智症、癫痫/卒中 易感性。
护理评估
NCLEX 重点
优先题聚焦神经改变的快速识别,以及对安全关键发现的立即升级处理。
- 评估基线认知、定向力、沟通与行为模式。
- 观察步态变化、震颤进展、协调缺损与活动能力下降。
- 识别吞咽/言语困难及进行性疾病中的误吸或呼吸受损体征。
- 结合神经发现评估营养风险线索:摄入下降、非意愿体重下降(例如 6 个月 >5% 或 1 年 >10%)及 BMI/代谢综合征负担。
- 评估会加重认知/血管风险的饮食模式因素(如高饱和脂肪/高糖加工饮食、大量饮酒及无指导补充剂使用)。
- 将白蛋白/前白蛋白趋势置于临床背景解读,因为炎症、应激或感染可在摄入独立下降时也使其降低。
- 对突发意识混乱、单侧无力、癫痫活动或急性神经恶化立即报告。
护理干预
- 维持安全环境与适配辅助(眼镜、听力设备、活动支持)。
- 鼓励认知刺激活动与社交互动(如棋牌/文字游戏、回忆活动)以支持功能。
- 在适当时鼓励支持神经健康的营养选择,包括足量蛋白与富含 omega-3/抗氧化食物。
- 优先全食物神经保护模式(如地中海式饮食),并减少与认知下降风险相关的精制糖、高度加工食品与过量饱和脂肪。
- 在高风险神经来访者中追踪血糖与钠平衡,因为血糖异常与钠异常可加重认知、发作风险与脑功能稳定性。
- 使用结构化、渐进式营养咨询(如评估-建议-同意-协助-安排流程),并在风险线索聚集时尽早协调营养师介入。
- 对急性神经事件后吞咽不安全者,优先早期吞咽评估与及时替代营养规划(有指征时含肠内支持),避免摄入中断过久。
- 对动作迟缓或认知受限来访者,给予 ADL 与沟通额外时间。
- 为应对进行性神经疾病的来访者与家属提供情绪支持。
快速神经恶化风险
急性神经改变可提示 卒中、癫痫发作或代谢危象,需立即通知护士。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [dopaminergic-therapy] | 帕金森病管理情境 | 监测活动/功能反应,并报告步态恶化或跌倒趋势。 |
| [anticonvulsants] | 癫痫发作管理情境 | 对突破性发作事件或发作后安全问题及时报告。 |
临床判断应用
临床情景
一名 帕金森病 来访者在一周内出现拖步加重、转移动作延迟及接近跌倒事件。
- 识别线索:运动迟缓进展并伴损伤风险上升。
- 分析线索:神经功能下降正在降低安全活动与 ADL 表现。
- 确定优先假设:即刻优先项是防跌与及时复评照护计划。
- 提出解决方案:转移时增加监护、优化辅助装置可及性并报告趋势。
- 采取行动:实施安全干预并沟通客观变化。
- 评估结局:跌倒被预防且活动计划得到调整。
相关概念
- 照护失智症来访者 - 共通的认知支持与行为安全策略。
- 跌倒预防 - 神经功能下降会显著提高跌倒风险。
- 协助感觉缺陷来访者 - 适配辅助可提升安全与沟通。
- 内分泌系统 - 血糖不稳定可急性损害认知与神经功能。
- 卒中 - 需快速识别线索的时间敏感急症。
自我检查
- 哪些神经发现需要立即升级处理,哪些可常规报告?
- 感觉下降如何与神经相关跌倒风险相互作用?
- 在进行性神经疾病中,哪些日常干预最能保留功能?