肌肉骨骼系统
要点
- 肌肉骨骼系统实现运动、姿势维持、器官保护与矿物质储存。
- 有目的活动依赖骨骼、肌肉、关节与中枢神经信号的协同。
- 结缔组织(韧带、肌腱、软骨)负责力量传递与关节稳定。
- 活动、关节活动训练与营养支持是保留功能和预防退化的核心。
病理生理
肌肉骨骼系统整合骨、关节、肌肉与结缔组织,以产生运动并维持结构完整性。骨骼肌收缩后经肌腱将力量传至骨骼,而韧带与软骨维持对线并降低关节摩擦应力。 心肌、平滑肌与骨骼肌均具兴奋性,膜去极化可产生动作电位信号。骨骼肌收缩依赖神经系统信号,而心肌和平滑肌还可响应自主神经、激素及局部刺激。
成人骨骼约有 206 块骨。除支撑、运动与器官保护外,骨骼还参与造血及矿物质/脂肪储存稳态。
肌腱是肌鞘向远端延续形成的致密胶原结构,附着于骨膜并传递收缩力以实现杠杆式运动。肌腱还可吸收部分高负荷活动冲击,但其灌注相对较低,导致损伤后愈合较慢。
在生物力学上,骨充当杠杆,关节作为铰链/枢轴将肌肉力量转化为运动。随生命周期变化,肌骨系统功能重点会因支撑需求、活动负荷与代谢储备需求而转移。
关节活动能力可从近乎不动(synarthrosis)、有限活动(amphiarthrosis)到自由活动(diarthrosis)不等。多数高活动关节为滑膜关节,其滑液与关节软骨可在重复运动中降低摩擦。
自主运动控制依赖中枢处理(脑/脊髓)、外周神经传导及体神经运动信号到达骨骼肌。 脊神经在全身分布感觉输入与运动指令,神经肌接头将运动神经元信号转化为骨骼肌收缩。
功能下降可由不活动、衰老、避痛行为及慢性炎症或退行性疾病引发。活动减少会加速无力、僵硬、跌倒风险与 日常生活活动 独立性丧失。 持续不良姿势会增加关节应力,并可逐步恶化脊柱对线、颈肩背痛、柔韧性、平衡与跌倒风险;长期还可能导致呼吸与消化效率下降。
儿科肌骨模式在临床上与成人有重要差异:儿童在骨骼融合前骨数更多;婴儿肌张力与协调未成熟需额外支持;儿童骨更具柔韧性(可在可见骨折有限时仍有显著损伤);生长板损伤可改变长骨发育。
肌骨功能受损常产生可预测多系统效应:炎症反应征象(痛、热、红、肿、功能丧失)、精细操作/活动下降、电解质紊乱(尤其钙/磷情境)、骨髓相关血细胞生成改变、疲劳与 ADL 受限。心理效应常包括焦虑/抑郁、社会/工作参与下降及持续疼痛或功能丧失相关睡眠障碍。
骨是代谢活跃组织。成骨细胞负责成骨,破骨细胞负责骨吸收,骨细胞维持成熟骨基质。持续重塑平衡支持骨强度与钙稳态;失衡可导致骨量减少与 骨质疏松(骨密度下降与脆性骨折风险)。
骨骼发育始于胚胎期纤维与软骨模板,骨化在孕早期即开始并持续至青年早期(常至 20 多岁中期)。终生骨健康依赖骨化与吸收的平衡。
骨髓支持造血。红骨髓生成红细胞、白细胞与血小板,黄骨髓为富脂能量储备组织。
骨基质作为钙/磷储库,在循环水平需缓冲时支持神经肌信号与收缩生理。
肌肉按激动肌-拮抗肌协同:一组收缩时另一组放松,以实现受控运动。核心运动术语包括屈曲、伸展、外展、内收、环转、旋转、旋前/旋后、背屈/跖屈、内翻/外翻及肩胛或下颌前伸/后缩/上提/下压。
有目的运动通常由主动力肌组织,协同肌辅助,拮抗肌维持对线并使关节回到中立。不活动时,骨骼肌萎缩会降低力量与运动耐受。 姿势反射是持续的无意识调整,整合神经肌控制与前庭、视觉输入,以在预期与非预期运动需求下维持对线并预防跌倒。
分类
- 骨骼框架:骨与关节提供支撑、保护与杠杆。
- 活动-对线领域:安全有目的运动要求活动前与活动中保持正确体位(对线)。
- 骨形态功能类型:
- 长骨:提供运动杠杆(如股骨/肱骨)。
- 短骨:在有限运动中提升稳定性(如腕骨/跗骨)。
- 扁骨:保护器官并提供广泛肌肉附着面。
- 籽骨:嵌于肌腱内以减应力并改善力学传导。
- 不规则骨:承担混合支撑/保护功能(如椎骨)。
- 区域功能特化:下肢结构优先负重稳定与步态,上肢结构优先灵活性与物体操作。
- 肌肉组成:随意骨骼肌与不随意平滑肌/心肌的角色分工。
- 神经控制层级:中枢神经处理、外周神经通路与体运动输出共同驱动有目的运动。
- 神经肌传导单元:感觉神经元、运动神经元与神经肌接头信号共同启动或停止收缩。
- 结缔组织角色:韧带稳定、肌腱传力、软骨缓冲。
- 肌腱风险情境:创伤负荷及部分药物暴露(如氟喹诺酮类抗生素)可增加肌腱损伤或断裂风险。
- 韧带愈合限制:韧带灌注低于骨组织,故韧带损伤常愈合更慢并需更长保护/康复周期。
- 运动功能类别:粗大运动(躯干/下肢)与精细运动(手/腕)用于日常功能任务。
- 常见慢病情境:骨关节炎相关疼痛与活动受限。
- 骨骼分区:
- 中轴骨骼:颅骨/面骨、舌骨、脊柱与胸廓,保护脑、脊髓、心脏与肺。
- 附肢骨骼:上肢与下肢及肩带、骨盆带连接结构。
- 椎体组织:颈椎(C1-C7)、胸椎(T1-T12)、腰椎(L1-L5)、骶骨与尾骨,并有椎间盘提供减震与柔韧性。
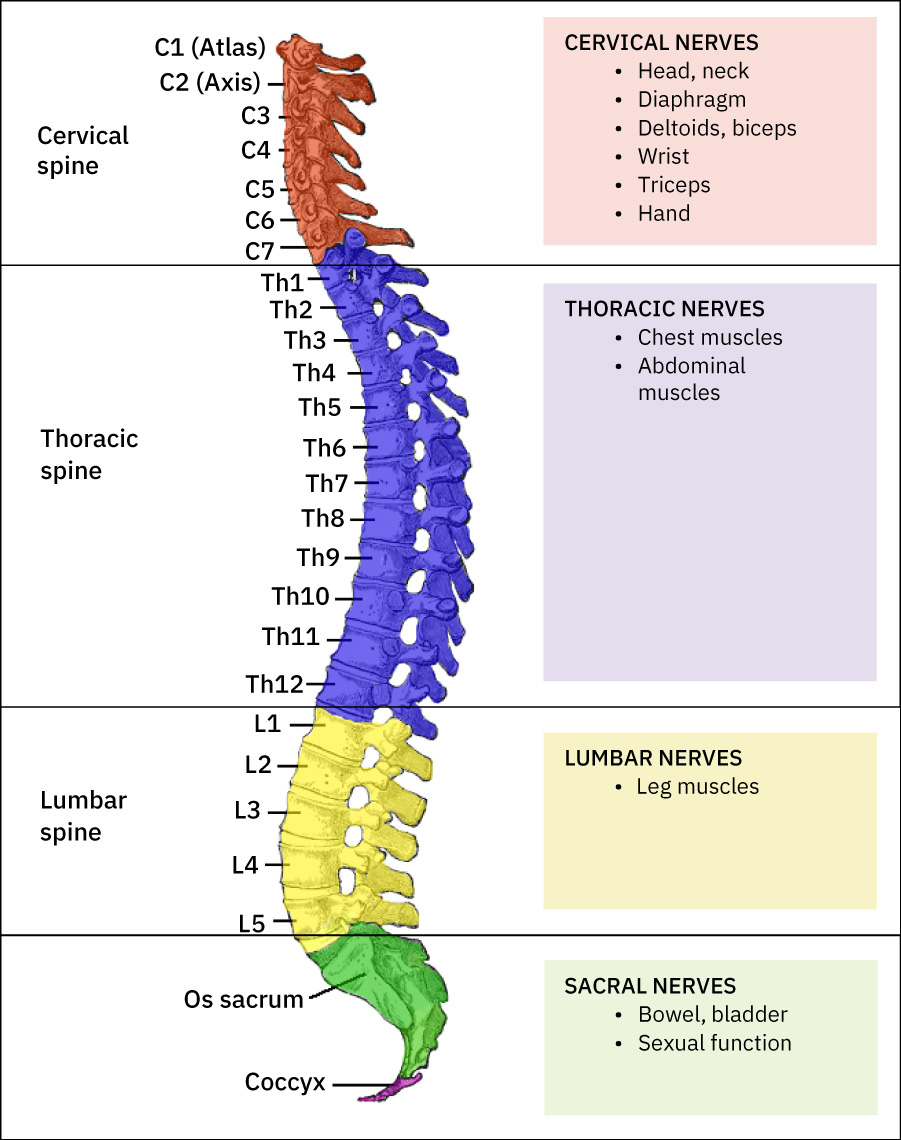 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
- 胸廓结构:胸骨及真肋(1-7)、假肋(8-10)与浮肋(11-12)。
- 上肢结构:肱骨、桡骨、尺骨、腕骨、掌骨与指骨,并由锁骨/肩胛骨/肩峰提供肩部支持。
- 下肢结构:股骨、髌骨、胫骨、腓骨、跗骨、跖骨、趾骨与跟骨,并与骨盆髋臼关节相连。
- 关节结构类别:
- 纤维关节:几乎无活动(如颅缝)。
- 软骨关节:轻度活动(如耻骨联合、椎间盘)。
- 关节活动分类:
- 不动关节(Synarthrosis):不可动或几乎不可动关节。
- 微动关节(Amphiarthrosis):有限活动关节。
- 动关节(Diarthrosis):自由活动关节(多数为滑膜关节)。
- 滑膜关节:具有关节腔、滑膜与滑液的自由活动关节。
- 滑膜关节类型:枢轴关节、铰链关节、髁状关节、鞍状关节、平面关节、球窝关节。
- 滑膜减摩组件:关节软骨 + 滑液实现低摩擦运动。
- 关节内支持结构:半月板/关节盘、韧带、肌腱及附加软骨,用于稳定并分散负荷。
- 关节权衡原则:活动度越高,先天稳定性往往越低,损伤易感性越高。
- 肌组织类型:
- 平滑肌:内脏器官壁内不随意收缩。
- 心肌:心脏内不随意横纹收缩组织。
- 骨骼肌:驱动姿势与运动的随意横纹肌。
- 肌萎缩模式:
- 生理性萎缩:失用相关,常可随活动与营养支持改善。
- 病理性萎缩:疾病/衰老/饥饿或长期糖皮质激素相关萎缩。
- 神经源性萎缩:神经损伤相关重度萎缩,需及时神经评估与康复规划。
- 心肌控制:特化起搏细胞设定节律并响应自主神经/激素调节。
- 平滑肌分布:存在于空腔器官与血管/气道壁,另参与虹膜/晶状体及竖毛肌控制。
- 骨骼肌生理:横纹肌纤维含由肌动蛋白与肌球蛋白构成的肌节,支持收缩、产热与运动。
- 骨骼肌附加功能:支持部分管道开口处吞咽/排泄控制、保护内脏并在步行中帮助静脉回流。
- 功能运动角色类别:
- 原动肌(Prime mover/agonist):产生某一动作的主导肌群。
- 协同肌(Synergist):协助或稳定主动力肌的肌群。
- 拮抗肌(Antagonist):产生相反动作以控制对线并回归中立的肌群。
关节软骨与滑液润滑可在运动中减少摩擦,但退变或创伤可损伤这些低摩擦表面并降低功能。在临床照护中,膝、髋、肩关节因高负荷或大活动范围需求,常为损伤/问题高发部位。
护理评估
NCLEX 重点
优先题强调“尽早识别活动能力下降”并“选择可安全维持独立性的干预”。
- 评估步态稳定性、转移能力、耐力及疼痛限制性运动。
- 观察影响 ADL 的关节僵硬、肿胀与 ROM 下降。
- 结合情境解读关节声音:活动相关无痛骨擦音常为良性;若骨擦音伴疼痛、肿胀或近期损伤则需升级。
- 识别与无力、平衡缺损或反应延迟相关的跌倒风险线索。
- 评估受伤或疼痛区域中的经典炎症模式变化(痛、热、红、肿、功能丧失)。
- 评估功能丧失的心理社会影响,包括参与下降、情绪症状与失眠。
- 报告新发疼痛模式、急性功能下降或无法完成基线任务。
护理干预
- 在耐受范围内鼓励步行与负重活动,以保留骨/肌健康。
- 支持定时 ROM 活动与安全体位常规。
- 对慢性关节痛实施舒适措施(热/冷、按摩、按计划体位调整)。
- 个体化骨关节炎舒适措施,因为对冷敷/热敷/外用药/体位调整的反应因住院者偏好与耐受而异。
- 强化支持组织修复与骨健康的营养模式(蛋白与钙摄入)。
去条件化螺旋
可避免的不活动会迅速加重无力与跌倒风险;早期活动支持是高价值安全干预。
药理学
临床判断应用
临床情景
一名骨关节炎住院者报告膝痛加重,并在数日内开始拒绝步行。
- 识别线索:疼痛上升、活动减少与早期功能退缩。
- 分析线索:活动减少可能加速无力与依赖。
- 确定优先假设:即时优先项是在控制不适的同时保留安全活动。
- 提出解决方案:使用舒适措施、节律化步行与辅助 ROM 计划。
- 采取行动:实施支持方案并向护士沟通趋势变化。
- 评估结局:活动参与改善,跌倒风险行为下降。
相关概念
- 不活动并发症 - 不活动会驱动多系统衰退与功能丧失。
- 跌倒预防 - 活动缺损与疼痛会增加转移/步行损伤风险。
- 骨关节炎(退行性关节病) - 慢性疼痛、僵硬与功能下降的退行性关节病情境。
- 骨髓炎 - 伴长期抗生素与可能手术感染源控制需求的骨感染模式。
- 骨质疏松:骨密度下降与脆性骨折风险 - 进行性骨密度下降与脆性骨折情境。
- 肩关节活动范围训练 - 维持柔韧性与关节功能的核心干预。
- 安全患者转移 - 正确力学可同时保护来访者与照护者。
- 肠内营养支持 - 蛋白与微量营养素摄入支持组织修复与力量维持。
自我检查
- 哪些发现提示肌骨功能下降已演变为跌倒风险紧急状况?
- 关节疼痛如何促成去条件化循环?
- 哪些日常干预最能保留活动能力与 ADL 独立性?