骨折
要点
- 骨折是正常骨完整性的中断,可从细小裂纹到完全分离不等。
- 骨折模式(如开放性、粉碎性或病理性)会影响紧急程度、感染风险与治疗路径。
- 准确识别类型有助于安全复位、固定与并发症监测。
- 愈合过程依次经历血肿、肉芽组织、骨痂、成骨细胞骨形成与重塑阶段。
- 全球负担高,年度发病数巨大且症状患病率持续存在。
病理生理
骨折发生于外力或基础骨脆弱性超过结构耐受时。损伤可由直接创伤、扭转/压缩应力、反复应力或削弱骨强度的疾病状态引起。
临床严重度取决于移位程度、皮肤破损、碎片数量以及周围软组织和神经血管结构受累情况。
常见骨折机制包括机动车碰撞、运动损伤与跌倒。周围软组织常同时受累,创伤部位常见水肿、出血、肌腱损伤与神经损伤并存。
骨愈合在受伤后立即启动,先形成血肿,继而进入肉芽组织形成、骨痂稳定、成骨细胞编织骨替代及重塑为更强层板骨。愈合常约需 6 周,但在高龄、共病或并发症负担下可延长至数月。
分类
- 闭合性(单纯性):骨折但无皮肤穿破。
- 开放性(复合性):骨折并穿破皮肤,污染/感染风险更高。
- 横形骨折:骨折线横贯骨体。
- 螺旋骨折:扭转外力形成螺旋样骨折线。
- 粉碎性骨折:骨折为多个碎片。
- 嵌插骨折:一个骨折片嵌入另一个骨折片。
- 青枝骨折:不完全骨折,儿童更常见。
- 斜形骨折:骨折线斜向穿过骨体。
- 应力性骨折:由反复负荷造成的小裂纹。
- 完全骨折:骨完全分离为两块或以上。
- 不完全骨折:存在裂隙但未完全分离。
- 压缩性骨折:骨塌陷/压碎模式,常见于椎体。
- 病理性骨折:由基础疾病导致骨脆弱而发生的骨折。
- 髋部骨折模式:
- 关节囊内:发生在关节囊内的股骨颈骨折。
- 关节囊外:发生在关节囊外、累及近端股骨区域的骨折。
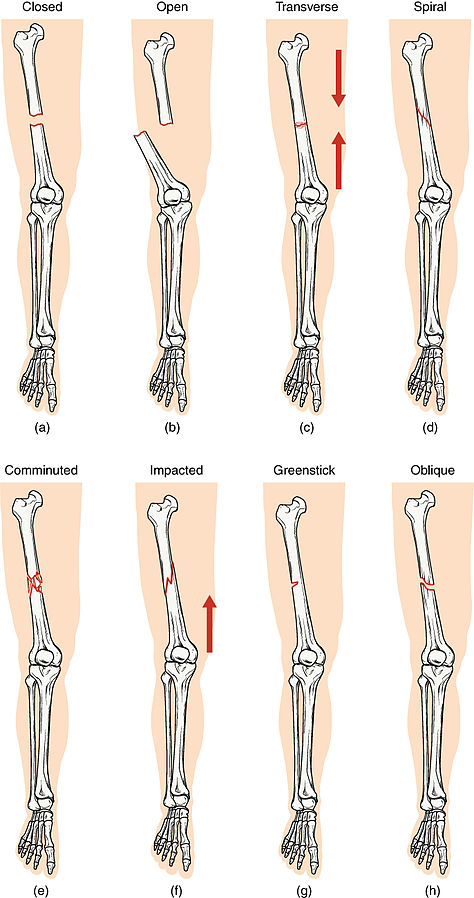 Illustration reference: OpenRN Health Alterations Ch.10.6.
Illustration reference: OpenRN Health Alterations Ch.10.6.
风险因素
- 年龄增长与跌倒创伤。
- 骨折风险见于所有年龄与性别人群,但老年人发生严重髋部骨折事件的风险更高。
- 骨质疏松(骨密度下降与脆性骨折风险)、转移性癌症与内分泌疾病负担(如库欣相关骨脆性)。
- 长期糖皮质激素暴露。
- 低体力活动与负重运动减少。
- 营养不良与遗传易感性。
- 绝经后状态下激素介导的骨密度下降。
骨愈合阶段
- 血肿形成(约 48-72 小时):破裂血管在骨折处形成血凝块支架。
- 血肿向肉芽组织转变:血管与细胞浸润清除受损组织。
- 骨痂形成:胶原-软骨性软骨痂稳定骨折端。
- 成骨细胞增殖:编织骨逐步替代软骨痂。
- 骨重塑:编织骨成熟为更强的层板结构。
- 愈合完成:常约 6 周,但在高风险情境下可延长至约 6 个月。
护理评估
NCLEX 重点
早期优先项是识别不稳定骨折模式并保护神经血管功能。
- 评估受伤机制与可能受力模式。
- 评估骨折类型线索(开放与闭合、移位、碎裂、部分与完全)。
- 评估疼痛、畸形、肿胀与活动受限。
- 评估远端循环、感觉与运动,识别威胁肢体的功能受损。
- 疑似髋部骨折时,评估无法负重、无法抬起/旋转患肢、瘀斑/肿胀、患肢缩短与外旋。
- 评估多系统发现:
- 肌肉骨骼:局部压痛、骨擦感、畸形、ROM 受限。
- 皮肤系统:瘀斑、出血/血肿、伤口或皮肤破损、红斑/温热。
- 神经/心血管:麻木、无力、苍白、皮温低、毛细血管再充盈延迟、远端脉搏减弱。
- 呼吸/胃肠:肋骨骨折相关浅快呼吸与疼痛相关恶心/呕吐。
- 心理社会:焦虑、痛苦及 ADL 功能受扰。
潜在并发症
- 急性筋膜间隔综合征(ACS):肌筋膜间隔内压力升高引发缺血-水肿循环,威胁不可逆肌肉/神经损伤。
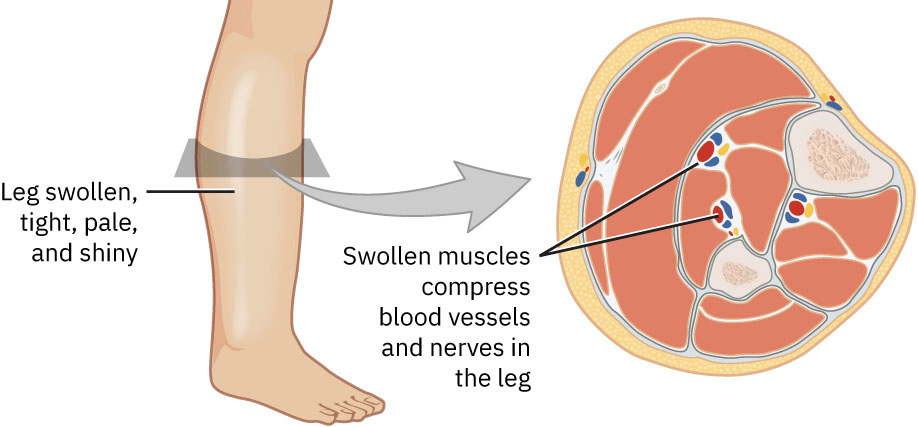 Illustration reference: OpenStax Medical-Surgical Nursing Ch.13.4.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.13.4.
- ACS 六个 P 预警征:与损伤程度不相称的疼痛、感觉异常、温度异常、苍白、无脉、瘫痪。
- ACS 治疗情境:当石膏过紧为诱因时需紧急松解,必要时行急诊筋膜切开减压。
- 其他主要并发症:低血容量性休克、脂肪栓塞综合征、DVT、感染及延迟愈合/不愈合-畸形愈合。
- 脂肪栓塞高风险窗口:长骨骨折(尤其股骨)后约 24-72 小时最需警惕。
- 脂肪栓塞线索:呼吸窘迫、意识改变、瘀点样皮疹与发热;需紧急升级。
- DVT 预防情境:早期活动、抗凝治疗及在指征明确时使用弹力袜。
诊断性检查
- X 线是评估骨折部位与范围最常用的一线检查。
- 计算机断层扫描(CT)有助于明确复杂骨折及周围结构细节。
- 磁共振成像(MRI)支持隐匿骨折与软组织/韧带-肌腱评估。
- 在儿科骨折情境中,超声可提升生长板可视化。
- 当怀疑转移性疾病为骨折病因时,可使用骨扫描。
护理干预
- 在避免不必要移动的前提下稳定并保护受伤部位。
- 对开放性骨折发现与神经血管恶化进行紧急升级。
- 高频进行远端神经血管检查,并追踪 5 P 发现(pain、pulse、pallor、paresthesia、paralysis)。
- 按医嘱计划准备影像、复位与固定流程。
- 在髋部骨折情境中,预判时间敏感的手术规划(常约 48 小时内)及 ORIF 或关节置换路径。
- 强化损伤保护与随访预期。
- 监测 ACS,并对六个 P 进展或灌注/感觉恶化立即升级。
- 对疑似脂肪栓塞恶化,紧急通知医师,必要时启动快速反应流程,并在准备更高级气道支持时先实施氧疗支持。
- 强化 DVT 预防措施,并监测单侧肿胀、温热、发红与疼痛。
- 在石膏或夹板固定期间,强化医嘱下仍可安全进行的活动/ROM 训练。
骨折复位与稳定
- 闭合复位:非手术手法复位,随后石膏/夹板/支具固定。
- 闭合复位舒适支持:因复位常剧痛,常使用局麻/镇静/镇痛组合。
- ORIF(切开复位内固定):手术复位并以内固定器械(针、板、棒、螺钉)稳定;除非症状需要,器械常留置。
- 外固定:在骨折近远端经皮置入针/钢丝并连接外部支架;常用于开放性骨折、重污染伤口及部分骨盆骨折,且常作临时稳定。
- 部分关节骨折中的关节置换:累及重要关节的重度骨折模式(如肩、肘、髋、膝)可能需关节置换手术。
固定与牵引
- 通过石膏、夹板或支具固定可限制运动,以维持骨对线并支持愈合。
- 石膏/夹板固定时长常约 3-8 周,取决于骨折部位与严重度。
- 牵引可通过控制性牵拉与反牵引实现骨折对线并减少肌痉挛。
- 牵引力应缓慢、持续施加,常通过绳索-滑轮-配重系统维持持续对线张力。
- 皮牵引(Buck 牵引):常用配重与牵引靴设置,多为手术或 definitive 复位前的临时措施。
- 骨牵引:在骨折远端骨内置入针、钢丝或螺钉并连接牵引配重实现复位。
- 在多发伤合并多处骨折时,骨牵引可在手术前用于改善对线,同时稳定其他损伤。
- 牵引照护优先项包括:配重持续悬空、绳滑轮系统完整、对线检查、皮肤保护、针道无菌照护与远端神经血管高频复评。
- 外固定针道照护包括轻柔每日清洁并仔细干燥(避免擦揉/摩擦),并及时报告发红、渗液、肿胀或疼痛加重。
- 在可用时提供或摆放医嘱吊环架支撑,以帮助更安全的自主体位调整且不破坏牵引对线。
健康教育
- 按医嘱局部冰敷/冷敷每次约 10-20 分钟,早期肿胀阶段清醒时常每 1-2 小时一次。
- 在适应证明确时将受伤肢体抬高至接近心脏水平,以减轻肿胀与不适。
- 强化辅助器具、石膏、夹板及渐进 ROM/步行计划的安全使用。
- 石膏教育:保持石膏干燥,避免向石膏内插入物品,检查边缘/皮肤,并报告麻木、刺痛、颜色改变、异味、渗液、疼痛加重或灌注变化。
- 对非防水石膏,淋浴时遮盖石膏以保持石膏材料干燥并维持贴合。
- 对外固定照护,教授每日针道/伤口观察,并及时报告提示感染风险的发红、发热、肿胀、渗液或疼痛加重(包括 骨髓炎)。
- 石膏/夹板移除后,预期需复评畸形、肿胀、疼痛、远端活动、远端脉搏/灌注及随访 X 线愈合状态。
- 强调均衡饮食并保证足量蛋白摄入,以支持组织和骨愈合。
并发症升级
对开放性骨折与远端神经血管恶化发现应立即升级,以防永久性伤害。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [analgesics] | 阿片类、局麻药情境 | 充分镇痛可支持评估与安全体位管理。 |
| [nsaids] | 布洛芬类情境 | 在部分骨折愈合方案中,因畸形愈合顾虑可限制/避免使用 [nsaids]。 |
| [antibiotics] | 开放性骨折与术后情境 | 皮肤完整性破坏时,早期感染风险管理至关重要。 |
| [anticoagulants] | 骨折后预防情境 | 在骨折/术后活动减少阶段支持 DVT 预防。 |
临床判断应用
临床情景
一名患者跌倒后就诊,前臂剧痛、明显畸形,且覆盖皮肤破口可见骨外露。
- 识别线索:开放性骨折,污染风险高。
- 分析线索:即时优先项是预防感染、稳定伤情与保全神经血管功能。
- 确定优先假设:肢体存活与系统性感染预防最紧急。
- 提出解决方案:保护伤口、启动紧急升级并准备复位/最终处理。
- 采取行动:进行聚焦远端检查、支持已下达干预并记录趋势发现。
- 评估结局:神经血管状态保持稳定,且骨折最终处理安全推进。
相关概念
- 肌肉骨骼体格评估与功能活动 - 损伤导向评估与神经血管红旗识别。
- 固定装置与约束安全 - 石膏、夹板、牵引及远端检查安全框架。
- 跌倒预防 - 骨折复发风险降低的预防情境。
- 肌肉骨骼系统 - 骨折解读的结构-功能基线。
- 骨髓炎 - 开放性骨折与固定相关情境中的骨感染并发症风险。
- 深静脉血栓 - 骨折后不活动并发症与预防情境。
自我检查
- 为什么开放性与闭合性骨折分类会改变紧急程度?
- 哪些骨折模式最提示不稳定损伤负担?
- 哪些远端发现提示紧急神经血管受损?