骨质疏松:骨密度下降与脆性骨折风险
要点
- 骨量减少症(osteopenia)为骨量下降状态,可进展为骨质疏松。
- 骨质疏松体现为骨密度下降与结构退化,导致脆性骨折风险升高。
- 肌少症与骨量丢失可共同进展为骨肌少症(osteosarcopenia),进一步叠加跌倒与骨折风险。
- 骨吸收与骨形成失衡会推动进行性骨骼脆弱。
- 髋部、脊柱与腕部骨折是常见高影响结局。
- 美国疾病负担仍高,受骨质疏松或骨量减少症影响者达数千万。
- 全生命周期足量钙与维生素 D 是基础:孕期母体摄入支持胎儿骨生长,青少年摄入支持至成年早期的骨量积累。
病理生理
当骨吸收持续超过骨形成时,会出现骨质疏松相关的骨密度下降与脆性骨折风险。骨矿物质密度与骨微结构强度下降会增加骨脆性,并降低发生骨折所需外力阈值。
该病通常呈进行性,且在骨折发生前可长期无明显临床症状。骨脆性最常见于髋部、脊柱和腕部。
分类
- 骨量减少症:骨量下降,未来进展为骨质疏松的风险升高。
- 骨质疏松:更进展阶段的骨结构受损,脆性骨折风险显著升高。
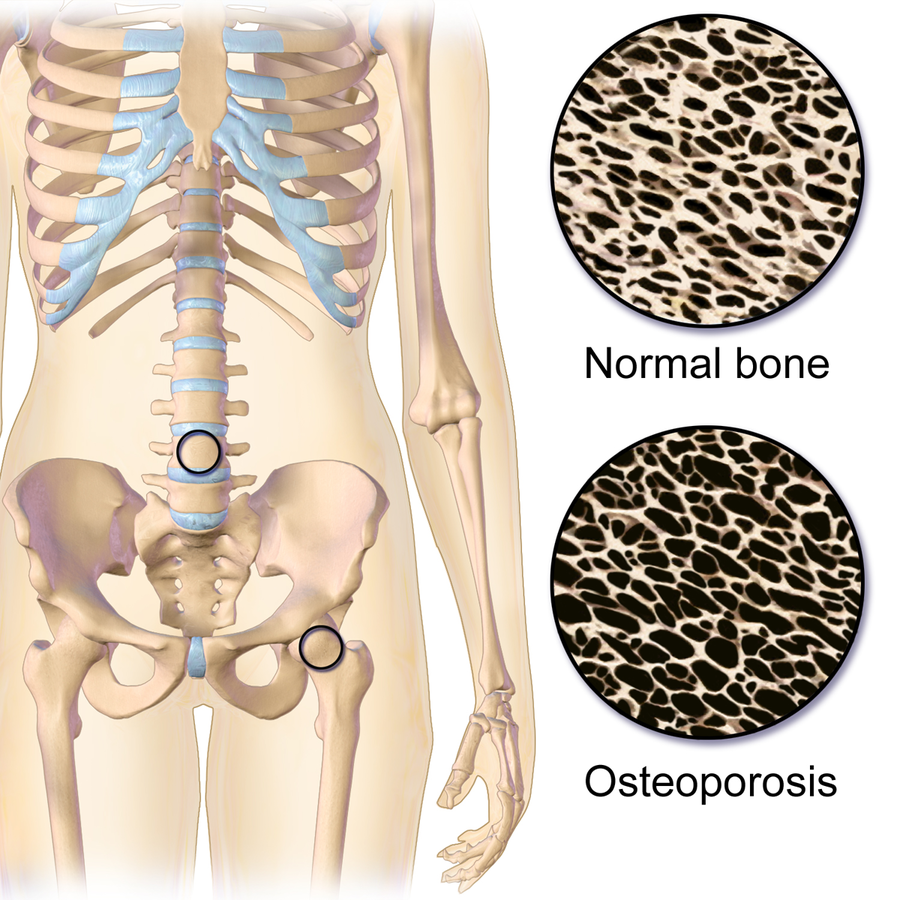 Illustration reference: OpenRN Health Alterations Ch.10.8.
Illustration reference: OpenRN Health Alterations Ch.10.8.
风险因素
- 年龄增长。
- 女性及绝经后激素变化。
- 遗传易感性。
- 体型纤细、骨架较细及高风险人群谱系(例如高加索和亚洲人群)。
- 低体重指数及蛋白质-钙-维生素 D 摄入不足模式。
- 钙与维生素 D 摄入不足。
- 可加速骨量流失的共病负担(例如癌症、HIV 及 神经性厌食症 相关路径)。
- 长期糖皮质激素暴露。
- 长期使用部分药物,包括质子泵抑制剂和 抗癫痫药物。
- 部分炎症性疾病,如类风湿关节炎。
- 吸烟与过量饮酒。
- 身体活动不足及负重运动不足模式。
- 激素耗竭状态,包括低雌激素(例如绝经或过量运动)及男性低睾酮。
- 中老年过渡期负担:在美国监测中,50 岁以上女性骨质疏松患病率(约 18.8%)明显高于 50 岁以上男性(约 4.2%)。
- 人群负担背景:约 54 million 美国人患有骨质疏松,约 34 million 患有骨量减少症。
护理评估
NCLEX 重点
骨质疏松可在骨折前长期无症状;应优先识别风险模式并尽早制定骨折预防计划。
- 评估骨折史与低能量骨折模式。
- 评估可改变风险因素(营养缺陷、吸烟/饮酒、活动水平)。
- 评估药物与共病因素(例如长期质子泵抑制剂治疗、类风湿关节炎及内分泌激素耗竭状态)。
- 评估骨折相关疼痛与活动能力下降的功能影响。
- 评估身高变矮、驼背、椎体压缩体征及髋/腕脆性骨折史。
- 当脊柱畸形导致胸廓扩张/肺容量下降时,评估呼吸受损。
- 获取基线身高并随时间进行序贯追踪,以发现进行性椎体压缩变化。
诊断性检查
- DEXA scan 是骨密度与骨折风险分层的主要诊断检查。
- 筛查情境:出生指定女性且年龄
≥65者应接受 DXA 筛查;风险负担升高时可考虑更早检测。 - T-score 解读:
-1 至 -2.5:骨量减少症范围。< -2.5:骨质疏松诊断范围。
- 外周部位 定量超声(quantitative ultrasound, QUS) 可支持骨折风险估计。
- FRAX tool 估算 10 年髋部骨折与主要骨折概率,以指导预防强度;常见输入包括年龄、性别、身高、体重、家族史和饮酒暴露。
- 在较晚期骨质疏松中,序贯平片 X 线可帮助监测疾病进展。
- 实验室数值本身不能诊断骨质疏松,但常追踪维生素 D、钙、白蛋白和磷酸盐以排除其他致病因素。
常见护理诊断
- 受伤风险。
- 营养失衡:低于机体需要。
护理干预
- 在需要时协助 ADL,同时促进患者独立性。
- 强化骨折预防与跌倒风险降低行为。
- 支持保护骨健康的营养与活动计划。
- 协调骨密度评估与长期风险管理随访。
- 在绝经后咨询情境中,若与处方计划一致,强化每日约
800 IU维生素 D 与1,200 mg钙(饮食加补充剂总和)的摄入目标。 - 对许多成年人,按个体化计划强化年龄分层维生素 D 目标(70 岁前约
600 IU/日,70 岁后约800 IU/日)及钙目标(50 岁后常约1,200 mg/日)。 - 教授补充剂安全:过量钙或维生素 D 摄入会增加高钙血症、肾结石和肾损伤风险,因此应避免在无监督情况下叠加多种强化食品与补充剂的高剂量。
- 在相关情况下纳入全生命周期咨询:妊娠期足量钙/维生素 D 及儿童青少年持续补充,有助于优化峰值骨量。
- 提供钙/维生素 D 食物来源教育(例如乳制品、绿叶蔬菜、强化食品)并强化补充剂依从。
- 当钙或维生素 D 摄入缺口或营养障碍持续时,转介营养师。
- 强化与个体能力和偏好匹配的负重及抗阻运动选择;可考虑转介 PT 进行平衡和运动个体化。
- 强化循序渐进的每周活动目标;在高风险成年人中,有氧、肌力与骨负荷活动合计每周约 90 分钟可支持骨健康结局。
- 说明负重活动(例如步行)对骨强度支持优先,而仅非负重运动通常不足以达到骨负荷目标。
- 在适当情况下教授安全日照策略,以支持维生素 D 合成(短时暴露并做好皮肤防护)。
- 促进常规骨密度筛查,尤其是绝经后女性等高风险群体。
- 教授居家跌倒危险因素减少(例如移除地毯、改善照明、安装扶手)及辅助器具安全使用。
医疗管理
- 药物治疗用于减缓骨量流失、支持骨形成并降低骨折负担。
- 当治疗计划要求时,在双膦酸盐治疗开始前或开始期确保纠正维生素 D 不足。
- 生活方式治疗包括负重运动、抗阻训练、优化钙/维生素 D 摄入、戒烟和降低饮酒风险。
- 对骨质疏松性骨折可能需要手术方案(例如在选择性椎体骨折稳定中使用椎体成形术)。
结局指标
- 在教育前后评估中显示对诊断与治疗的理解提升。
- 在经验证疼痛量表复评中报告背痛强度改善。
- 在间隔随访中无新发脆性骨折。
- 能口述偏好的富钙食物来源。
- 能口述可降低跌倒风险的具体居家改造措施。
- 显示对骨健康与骨折预防计划的依从。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [bisphosphonates] | 阿仑膦酸钠(alendronate)、利塞膦酸钠(risedronate)、伊班膦酸钠(ibandronate) | 一线抗骨吸收情境;监测依从性与骨折风险趋势。 |
| 地舒单抗(denosumab) | 地舒单抗注射(denosumab,每年两次给药方案) | 支持抗骨吸收路径;监测给药时机与不良反应。 |
| [hormonal-therapy] (选择性雌激素受体调节剂) | 雷洛昔芬(raloxifene) | 绝经后骨密度支持情境;使用前评估血栓风险谱、吸烟状态及既往 DVT/PE 病史。 |
| 甲状旁腺激素类似物(parathyroid hormone analogs) | 特立帕肽(teriparatide)、阿巴洛肽(abaloparatide) | 合成代谢路径,用于在选择性高风险来访者中刺激骨形成。 |
| 降钙素(calcitonin) | 降钙素类治疗情境 | 在部分计划中可支持抗骨吸收相关的疼痛/骨密度目标。 |
| 钙与维生素 D 补充 | 口服补充方案 | 强化饮食缺口并改善矿化支持。 |
相关概念
- 肌肉骨骼系统 - 骨重塑生理学情境。
- 肌肉骨骼体格评估与功能活动 - 以风险为重点的评估与活动监测。
- 骨折 - 脆性骨折结局与急性照护路径。
- 跌倒预防 - 降低骨质疏松伤害负担的首要策略。
评价
- 在计划时限内复评预期结局是否达成、部分达成或未达成。
- 当教育、营养、活动或安全目标未实现时修订照护计划。
- 在干预后、出现新诊断/化验更新及跨专业计划变更后重复评价。